Natriumhypokloritt – anbefalinger og praktisk bruk
Natriumhypokloritt er det internasjonalt mest brukte irrigasjonsmiddel ved endodontisk behandling. Anbefalingene om bruk varierer imidlertid stort, ikke bare når det gjelder konsentrasjon, men også når det gjelder andre faktorer som er av stor betydning for de antibakterielle og vevsoppløsende egenskapene. Denne oversikten tar sikte på å belyse faktorer som er av betydning når det gjelder å optimalisere de antibakterielle egenskapene, samtidig som negative skadevirkninger holdes innenfor akseptable grenser. Konsentrasjon er bare én faktor som bidrar til antibakteriell og vevsoppløsende effekt. Bufring av natriumhypoklorittløsninger, kombinert med forhøyet temperatur, vil i tillegg øke de antibakterielle og vevsoppløsende egenskapene betraktelig. Bufrete varme natriumhypoklorittløsninger med konsentrasjon i området 0,5 – 1 % synes å være best når det gjelder å tilfredsstille kravet om gode antibakterielle egenskaper og lav toksisitet.
Natriumhypokloritt (NaOCl) ble først anbefalt som antiseptisk middel av engelskmannen Henri Drysdale Dakin i 1915 (1). Sammen med sin kollega, franskmannen Alexis Carrel, introduserte han under 1. verdenskrig middelet for bedret infeksjonskontroll ved behandling av sårskader. Dakins løsning er i dag kjent og definert som 0,5 % natriumhypokloritt bufret med 10 g natriumhydrogenkarbonat (NaHCO3) per liter (Figur 1). Natriumhypoklorittløsninger i ulike konsentrasjoner, med og uten bufring, er over hele verden brukt som irrigasjonsmiddel ved endodontisk behandling. Også i Norden har Dakins løsning vært vanlig. Problemet med å rengjøre og desinfisere sår, samtidig som en unngår skadelige bivirkninger, er viktig i klinisk praksis. Innen odontologi finnes særlige utfordringer ved endodontiske infeksjoner (2). Hypoklorittoppløsninger har en sterk antibakteriell og rensende effekt som effektivt løser opp og fjerner organisk materiale og predentin (2) (Figur 2 og 3). Generelt kan en si at tilstrekkelig antibakteriell og rengjørende effekt må veies opp mot (passelig) pH, slik at løsningen ikke skader vitalt vev, men fremdeles har tilfredsstillende holdbarhet. Sammenlignet med andre antiseptiske og antimikrobielle midler er hypoklorittløsninger billige. Til hushold finnes de tilgjengelig i dagligvarehandelen som f.eks Klorin® (Lilleborg) med ca. 5 % ubufret natriumhypokloritt. Slike preparater er ikke kvalitetssikret for medisinsk bruk: Strenge produksjonskrav og krav til renhet må stilles til preparater som benyttes ved sårbehandling, inkludert endodontibehandling. Til odontologisk bruk benyttes apotekfremstilte preparater hvor man har kontroll med konsentrasjon, innhold av fremmedstoffer og produksjonsforhold. Målet med denne artikkelen er å gi en anbefaling med hensyn til konsentrasjon, bufring, temperatur og holdbarhet ved bruk av hypoklorittløsninger.
Figur 1. Natriumhypokloritt 0,5 %. Bufret med natriumhydrogenkarbonat gir denne Dakins løsning.
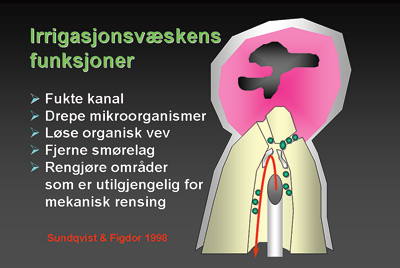
Figur 2. Funksjoner som irrigasjonsløsninger ideelt sett skal tilfredsstille. Med unntak av evne til å løse opp smørelag, oppfyller natriumhypokloritt de fleste krav som stilles til irrigasjonsløsninger (3). Uten god tilgjengelighet og hyppig utskiftning vil effekten bli sterkt redusert.
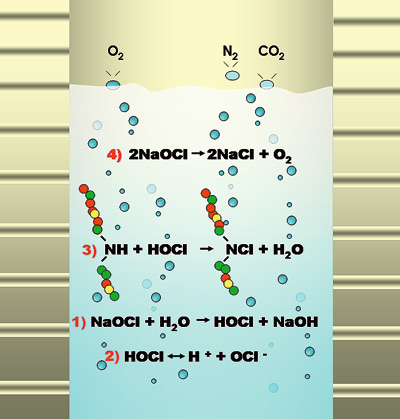
Figur 3. Natriumhypoklorittløsningers egenskaper. 1) Blandet med vann vil NaOCl spaltes til virksomt HOCl og NaOH. Senking av pH øker mengden tilgjengelig HOCl. 2) Spalting av virksomt HOCl til H+ og OCl- hemmes ved lavere pH i løsningen. 3) Nitrogenbindingene i peptidmolekyler brytes ned og proteinet løses i mindre enheter. I denne prosessen frigjøres nitrogen og karbondioksid. 4) Stabiliteten til klorløsninger er avhengig av at NaOCl ikke spaltes til natriumklorid og oksygen. Stabiliteten avtar ved lavere pH.
Virkningsmekanisme
Natriumhypokloritt løser opp nekrotisk vev ved å bryte ned peptidbindinger i proteinmolekyler slik at proteinet løses opp i mindre enheter (Figur 3) (1, 4). Vitalt vev reduserer effekten hurtig ved at det forårsaker spalting av hypokloritt. Rikelig tilgang på løsningen er derfor nødvendig for å oppnå høy virkningsgrad (5). Tilsvarende øker effekten med lang virketid (5). Det må likevel understrekes at det innen endodontisk behandling i hovedsak er den mekaniske utrensingen som bidrar til en bakteriefri kanal (6). Tilstrekkelig åpning og tilfredsstillende preparering av rotkanalene er nødvendig for å sikre tilgjengelighet for medikamentell behandling (Figur 2, 4). Antiseptiske løsninger vil i liten grad ha effekt i trange kanaler og ved begrenset utrensing (2).
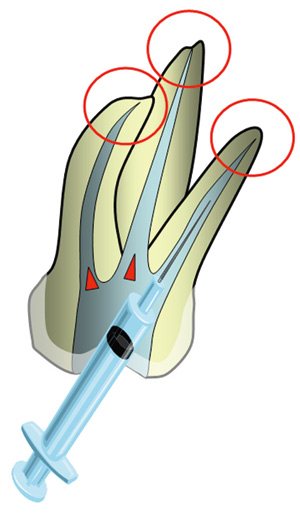
Figur 4. Tilstrekkelig rensing og åpning av kanalsystemet er viktig for å oppnå ønsket virkning, samt sikre god sirkulasjon og utskiftning av natriumhypokloritt. Apikalområdet er spesielt kritisk.
Den antibakterielle effekten kan forklares ved de proteinløsende og oksiderende egenskapene. I denne prosessen vil hypokloritt og protein danne antiseptiske kloraminer (4). Et stort og økende problem ved antimikrobiell bekjempelse er resistensutvikling. Det er ikke kjent at bakterier har utviklet resistens mot hypoklorittløsninger. Dette gjør at disse løsningene fremdeles er høyaktuelle ved bekjempelse av sårinfeksjoner.
Stabilitet, pH og vevsvennlighet
pH-verdi
Dakin fant at en ved å redusere konsentrasjonen av natriumhypokloritt også mistet den antibakterielle effekten. Løsningens vevsirriterende egenskaper ble imidlertid opprettholdt på grunn av høy pH. Et mål var derfor å redusere den vevsnegative effekten av hypoklorittens pH på ca. 11,5 (1). Ved å senke pH til ca. 9,5 øker man konsentrasjonen av HOCl 100 ganger (Figur 3). Dette øker følgelig også de antibakterielle og vevsoppløsende egenskapene. Tidlige arbeider har vist positiv korrelasjon mellom senket pH-verdi og effektivitet av hypokloritt (7, 8).
Ubufrete natriumhypoklorittløsninger har generelt høy stabilitet og holdbarhet og kan lagres i inntil ett år hvis den oppbevares svalt og mørkt. Virksomt klor vil da i liten grad bli redusert (Figur 3) (4). Slike løsninger har en pH på mellom 11,5 – 14. Holdbarheten er i særlig grad avhengig av pH i løsningen. En pH på 11,5 – 14 er imidlertid fra et biologisk synspunkt ikke ønskelig.
Vevsvennlighet
Det er rapportert alvorlige skader ved eksponering av konsentrerte ubufrete løsninger (9 – 11). Ved å senke pH i løsningen ned mot 9,5 økes antibakteriell effekt samtidig som løsningen blir mer bruks- og vevsvennlig. Utilsiktet eksponering av vev og slimhinner vil ikke gi skader som medfører behov for behandling. Tilsvarende eksponering for ubufret natriumhypoklorittløsning med pH på 11,5 – 14 vil derimot kunne være alvorlig. Eksempelvis vil øyeskylling i fire timer være indisert for å redusere vevsskade hvis en ved et uhell skulle få medikamentet i øyet.
En bufret natriumhypoklorittløsning har en pH på ca. 9,7. En slik løsning er mer reaktiv og derfor mindre stabil og lagringstiden beregnes til 2 – 3 uker ved oppbevaring i kjøleskap og lystett glassflaske (4).
Konsentrasjon
Antibakterielle egenskaper
Natriumhypoklorittløsninger er brukt i ulike konsentrasjoner, fra 0,5 % til 5,25 %, ved endodontisk behandling. Ved å øke konsentrasjonen fra 0,5 % til 5 % økes tilgjengelig NaOCl 10 ganger. En 5 % ubufret løsning inneholder likevel bare 1/10 konsentrasjon av NaOCl sammenlignet med en 0,5 % bufret hypoklorittløsning. Den mest ideelle løningen er derfor den som kombinerer maksimal antibakteriell effekt med minimal toksisitet. Ved å øke mengden av virksomt NaOCl øker man den antibakterielle effekten (12). Dette er også dokumentert i en studie som viste at synkende konsentrasjoner av NaOCl ga dårligere antibakteriell effekt (13). En 0,5 % løsning av natriumhypokloritt brukte 30 minutter for å uskadeliggjøre og hindre oppvekst av A. israelii, A. naeslundii, C. albicans og E. faecalis. Tilsvarende brukte en 1 % løsning 10 minutter, mens en 2,5 % løsning var enda mer effektiv og hindret oppvekst etter 5 minutter. E. faecalis var mest motstandsdyktig i undersøkelsen (12). Andre undersøkelser har imidlertid ikke dokumentert sammenhengen mellom økt konsentrasjon av natriumhypokloritt og antibakterielle egenskaper. I et klinisk forsøk fra 1976 kunne man ikke vise forskjell i antibakteriell effekt mellom 0,5 % og 5 % løsninger (14). Heller ikke Byström og Sundqvist fant forskjell i antibakteriell effekt mellom en 0,5 % og 5 % bufret natriumhypoklorittløsning (15). Dette støttes i en studie som ikke kunne dokumentere betydelig forskjell i antibakterielle egenskaper mellom 1 %, 2,5 % og 5,25 % natriumhypoklorittløsninger på E. faecalis i ekstraherte tenner (16).
En undersøkelse fra 1973 viste at en 5 % natriumhypoklorittløsning var sterkere enn nødvendig for å drepe bakterier som normalt er tilstede i rotkanalen (17). En løsning på 0,5 % klarte derimot ikke å drepe S. aureus. Det anbefales derfor 1 % løsning. En oversiktsstudie anbefaler også bruk av natriumhypoklorittløsninger på 0,5 %–1 % ved irrigasjon (18). Denne løsningen balanserer antibakterielle egenskaper med relativt lav vevstoksisitet (17).
Korroderende og blekende egenskaper
Det er vist at nikkel-titaninstrumenter korroderer i natriumhypoklorittløsninger (19, 20). Ved å senke pH i natriumhypoklorittløsninger fra 12,3 til 10,1 økte korrosjonsresistensen til nikkel-titanlegeringer (19). Korrosjonen ble derimot betydelig større ved en økning av konsentrasjonen fra 1 % NaOCl til 5 % NaOCl (20). En ulempe med klorprodukter er dessuten en sterkt blekende effekt på klær. Den blekende effekten gjelder for alle konsentrasjoner som er aktuelle innen endodonti.
Vevsoppløsende egenskaper
Undersøkelser har vist at en 5,25 % løsning er betraktelig mer effektiv enn en 2,6 % løsning for å løse opp både fiksert, nekrotisk og vitalt vev (21). En konsentrasjon på 3 % er ideell med tanke på oppløsning av nekrotisk vev (5). Lavere konsentrasjoner krevde betraktelig lengre virketid.
Toksisitet
En in vivo undersøkelse, hvor ulike konsentrasjoner natriumhypokloritt ble injisert subkutant på marsvin, viste at både en 5,25 % og en 2,5 %-løsning ga fremmedlegemegranulomdannelse etter to uker (13). En 0,5 %-løsning ga derimot kun mild inflammasjon etter to dager og ingen reaksjon etter to uker. Ved endodontisk behandling kan både debris og irrigasjonsløsninger utilsiktet kommer ut i vevet periapikalt. Natriumhypoklorittløsninger løser ikke vev selektivt. Bruk av løsninger med høy konsentrasjon bør derfor brukes med forsiktighet i rotkanalene, spesielt i rotåpne tenner eller ved apikale perforasjoner (9). Det er også viktig å sikre fri uhindret flyt av løsningene ut av kanalen koronalt (Figur 4).
Temperatur
Antibakteriell og vevsoppløsende effekt
Det er kjent at økt temperatur også øker den antibakterielle og den vevsoppløsende effekten til natriumhypoklorittløsninger (21, 22). En 2,6 % natriumhypoklorittløsning ved 37 °C har like stor evne til å løse opp kollagen som en 5,2 % løsning ved 21 °C (23). En oppvarming av 2 % natriumhypoklorittløsning fra 22 grader til 37 °C vil øke både den antibakterielle og den vevsoppløsende effekten betraktelig (24). Det er dokumentert at det er nødvendig med rikelig tilgang på løsning (5). Forvarmede løsninger kan ha begrenset effekt fordi de hurtig kjøles ved bruk. Derfor har intrakanal-oppvarming av natriumhypoklorittløsninger vært lansert (25). Teorien er at boblingen og temperaturøkningen i fellesskap skal rengjøre kanalen bedre.
Varmetoleranse
Temperaturøkninger til mer enn 47 °C på rotoverflaten i mer enn ett minutt vil kunne indusere permanent skade på periodontalligamentet (26). Humant dentin har lav termisk konduktivitet (27). Intakt blodforsyning periradikulært, i kombinasjon med høy varmeledning i periodontalligament og alveolært bein, bidrar til at en temperaturøkning i kanalen har liten skadeeffekt. Likevel må det gjøres flere in vivo undersøkelser for å finne ideell temperatur på irrigasjonsvæsker ved endodontisk behandling (27).
Stabilitet
Økt temperatur vil øke avdamping fra løsninger. En ubufret natriumhypoklorittløsning på 0,5 %, oppbevart ved romtemperatur, vil likevel være stabil etter 200 dager. En 5 % løsning er imidlertid langt mindre stabil (28). Innenfor de tidsintervaller man opererer med i en tannlegepraksis vil oppvarmede bufrede natriumhypoklorittløsninger være tilstrekkelig stabile. Det er vist at løsninger på 1 %, 2,62 % og 5,25 % beholder 100 % av tilgjengelig klor ved 20, 45 og 60 °C i minst en time (22).
Oppsummering og anbefalinger
Det kan synes ønskelig med noe høyere konsentrasjon av NaOCl enn i Dakins løsning som er definert som 0,5 %. Den vevsoppløsende effekten øker betraktelig ved høyere konsentrasjon (21). Trolig vil erfarne tannleger ha utbytte av en forhøyet konsentrasjon, da de vil trenge kortere virkningstid av natriumhypokloritt i rotkanalen. blir kortere,. En konsentrasjon på f.eks. 5,25 % vil derimot i liten grad bidra til den antibakterielle effekten, men vil være negativt for vitalt vev periapikalt. Langt viktigere enn konsentrasjonen er at løsningen er bufret, slik at pH er senket fra ca. 11,5 til 9,5, da den kollagenoppløsende effekten øker betydelig (23). Ulempen med en langt dårligere holdbarhet blir i denne sammenhengen mindre viktig. Ytterligere kan natriumhypoklorittløsningens reaktivitet økes betydelig ved å øke temperaturen (24). Det er godt dokumentert at løsningen er tilstrekkelig stabil under de forutsetninger som tidligere er diskutert. Ved enkle metoder kan man forvarme løsningen til ca. 40 °C. Dette gir en betydelig økning av den antibakterielle effekten (22). Innenfor klinisk arbeidstid vil en slik varmebehandling ikke påvirke den kjemiske stabiliteten (28, 29).
På tross av at EDTA (ethylenediaminetetracetic acid) ikke har antibakteriell effekt brukes løsningen hyppig ved endodontisk behandling. Økt effekt av natriumhypoklorittløsninger til desinfeksjon av rotkanaler i kombinasjon med EDTA er vist (15). Der natriumhypoklorittløsninger fjerner predentin og løser kollagen effektivt, fjerner EDTA dentinrester og smørelag.
Bruk av ultralydapparater ved rotkanalbehandling ble introdusert i 1956 (30). Ultralyd er i seg selv bakteriedrepende (31). Vibrasjonene som forplanter seg i natriumhypoklorittløsningen kan, i tillegg til å øke temperaturen, også bryte opp biofilm og ødelegge celleveggen på mikroorganismer, samtidig som den smørende effekten bedres (32). Bruk av ultralyd og natriumhypokloritt gir dermed en synergieffekt (33).
På studentklinikken ved Endodontisk avdeling ved Universitetet i Bergen brukes Dakins løsning hvor en blander 0,5 % natriumhypokloritt med natriumhydrogenkarbonatpulver. Her er behandlingsseanser på 2 – 3 timer ikke uvanlig. Hos øvede tannleger blir virketiden ved intrakanal irrigasjon med natriumhypokloritt mye kortere. Det kan derfor være ønskelig med en noe forhøyet konsentrasjon av løsningen for å oppveie for tapt virketid. Ved å bruke en 2 % konsentrasjon natriumhypokloritt (til erstatning for 1 % Dakins I løsning) og standard Dakins II løsning (natriumhydrogenkarbonatløsning 2 %) vil disse ved blanding i like deler gi bufret natriumhypoklorittløsning på 1 %. Hvis en tilsetter natriumhydrogenkarbonat i pulver, bør utgangskonsentrasjonen av natriumhypoklorittløsningen være 1 %. Oppløsningen aktiveres når pulveret tilsettes. Aktivert løsning oppbevares i lystette flasker og har en holdbarhet på ca. 14 dager i kjøleskap (34).
Det anbefales å forvarme dagsforbruk av aktivert bruksløsning, for eksempel i vannbad, til ca. 60 °C. Ved hver behandlingsseanse tømmes bruksløsning over i sterilt metallbeger. Alternativt kan løsningen trekkes direkte over i sprøyter og varmes i en sprøytevarmer (Keydent®, Vaterstetten, Tyskland). Etter avsluttet arbeidsdag kasseres resterende 1 %-løsning, og ny blandes følgende dag. Ett svakhetspunkt er eventuell fare for kontaminering av Dakins II løsningen. Natriumhydrogenkarbonatløsningen har ingen antibakterielle egenskaper. Hyppig åpning av denne flasken kan være uheldig, da bakterier kan formere seg i løsningen. Problemer med kontaminering løses best ved å tilsette natriumhydrogenkarbonat i pulverform. Å la aktivert løsning stå i ca. 1/2 time før bruk kan være fornuftig.
Moderne renseteknikker med roterende nikkel-titaninstrumenter, bruk av ultralyd og operasjonsmikroskop har utvidet behandlingsmulighetene. For at endodontisk behandling skal lykkes, er det imidlertid mange enkeltfaktorer som sammen må bidra i riktig retning. Riktig håndtering og bruk av natriumhypoklorittløsningene kan øke antallet vellykkede kasus i klinisk praksis.
Hovedbudskap | |
|---|---|
• |
Ved irrigasjon av rotkanalen må antiseptiske og vevsoppløsende egenskaper veies opp mot mulige skadelige effekter |
• |
Ved bufring av natriumhypoklorittløsninger økes de antimikrobielle egenskapene samtidig som løsningen blir mer vevsvennlig |
• |
Oppvarming av natriumhypoklorittløsninger vil øke de antibakterielle og vevsoppløsende egenskapene betraktelig |
• |
Forvarmede bufrete natriumhypoklorittløsninger med konsentrasjon på 0,5 – 1 % synes å bidra til maksimal antibakteriell effekt med minimal toksisitet |
English summary
Sodium hypochlorite – practical use
Sodium hypochlorite is the most commonly used and preferred solution for the disinfection of root canals. However, the recommendations differ, not only concerning concentration, but also when it comes to other properties (that are) of importance for the antiseptic and tissue dissolving properties. This review aims at identifying factors that are of importance to balance the antibacterial properties against potential side effects. Concentration is only one factor that contributes to the antibacterial and tissue dissolving properties. Buffered sodium hypochlorite solutions, in combination with elevated temperature, will increase the antibacterial and tissue dissolving properties dramatically. Buffered preheated sodium hypochlorite solutions with concentrations between 0,5 – 1 % seems to best fulfil the criteria of securing antibacterial effect and at the same time minimising the negative side effects.
Referanser
1. Dakin HD. On the use of certain antiseptic substances in treatment of infected wounds. Brit Med J 1915; 2: 318 – 20.
2. Rosenfeld EF, James GA, Burch BS. Vital pulp tissue response to sodium hypochlorite. J Endod 1978; 4: 140 – 6.
3. Sundqvist G, Figdor D. Endodontic treatment of apical periodontitis. In: Ørstavik D, Pitt Ford TR, editors. Essential Endodontology. Cambridge: Blackwell Science; 1998. p. 242 – 77.
4. Gustafsson L. Dakins solution; chemistry, preparation, properties and stability. Odontol Tidskr 1966; 74: 262 – 73.
5. Thé SD. The solvent action of sodium hypochlorite on fixed and unfixed necrotic tissue. Oral Surg Oral Med Oral Pathol 1979; 47: 558 – 61.
6. Stewart GG. The importance of chemomechanical preparation of the root canal. Oral Surg Oral Med Oral Pathol 1955; 8: 993 – 7.
7. Rideal EK, Evans UR. The effect of alkalinity on the use of hypochlorites. J Soc Chem Ind 1921; 40: 64 – 6.
8. Johns CK. Germicidal power of sodium hypochlorite. Ind Eng Chem 1934; 26: 787 – 8.
9. Hülsmann M, Hahn W. Complications during root canal irrigation – literature review and case reports. Int Endod J 2000; 33: 186 – 93.
10. Serper A, Ozbek M, Calt S. Accidental sodium hypochlorite-induced skin injury during endodontic treatment. J Endod 2004; 30: 180 – 1.
11. Gatot A, Arbelle J, Leiberman A, Yanai-Inbar I. Effects of sodium hypochlorite on soft tissues after its inadvertent injection beyond the root apex. J Endod 1991; 17: 573 – 4.
12. Radcliffe CE, Potouridou L, Qureshi R, Habahbeh N, Qualtrough A, Worthington H, et al. Antimicrobial activity of varying concentrations of sodium hypochlorite on the endodontic microorganisms Actinomyces israelii, A. naeslundii, Candida albicans and Enterococcus faecalis. Int Endod J 2004; 37: 438 – 46.
13. Yesilsoy C, Whitaker E, Cleveland D, Phillips E, Trope M. Antimicrobial and toxic effects of established and potential root canal irrigants. J Endod 1995; 21: 513 – 5.
14. Cvek M, Nord CE, Hollender L. Antimicrobial effect of root canal debridement in teeth with immature root. A clinical and microbiologic study. Odontol Revy 1976; 27: 1 – 10.
15. Byström A, Sundqvist G. The antibacterial action of sodium hypochlorite and EDTA in 60 cases of endodontic therapy. Int Endod J 1985; 18: 35 – 40.
16. Siqueira JF Jr, Rôças IN, Favieri A, Lima KC. Chemomechanical reduction of the bacterial population in the root canal after instrumentation and irrigation with 1 %, 2.5 %, and 5.25 % sodium hypochlorite. J Endod 2000; 26: 331 – 4.
17. Spångberg L, Engström B, Langeland K. Biologic effects of dental materials. 3. Toxicity and antimicrobial effect of endodontic antiseptics in vitro. Oral Surg Oral Med Oral Pathol 1973; 36: 856 – 71.
18. Bergenholtz G, Spångberg L. Controversies in endodontics. Crit Rev Oral Biol Med 2004; 15: 99 – 114.
19. Novoa XR, Martin-Biedma B, Varela-Patino P, Collazo A, Macias-Luaces A, Canatore G et al. The corrosion of nickel-titanium rotary endodontic instruments in sodium hypochlorite. Int Endod J 2007; 40: 36 – 44.
20. Busslinger A, Sener B, Barbakow F. Effects of sodium hypochlorite on nickel-titanium Lightspeed instruments. Int Endod J 1998; 31: 290 – 4.
21. Abou-Rass M, Oglesby SW. The effects of temperature, concentration, and tissue type on the solvent ability of sodium hypochlorite. J Endod 1981; 7: 376 – 7.
22. Sirtes G, Waltimo T, Schaetzle M, Zehnder M. The effects of temperature on sodium hypochlorite short-term stability, pulp dissolution capacity, and antimicrobial efficacy. J Endod 2005; 31: 669 – 71.
23. Cunningham WT, Balekjian AY. Effect of temperature on collagen-dissolving ability of sodium hypochlorite endodontic irrigant. Oral Surg Oral Med Oral Pathol 1980; 49: 175 – 7.
24. Cunningham WT, Joseph SW. Effect of temperature on the bactericidal action of sodium hypochlorite endodontic irrigant. Oral Surg Oral Med Oral Pathol 1980; 50: 569 – 71.
25. Woodmansey KF. Intracanal heating of sodium hypochlorite solution: an improved endodontic irrigation technique. Dent Today 2005; 24: 114, 116.
26. Eriksson AR, Albrektsson T. Temperature threshold levels for heat-induced bone tissue injury: a vital-microscopic study in the rabbit. J Prosthet Dent 1983; 50: 101 – 7.
27. Brown WS, Dewey WA, Jacobs HR. Thermal properties of teeth. J Dent Res 1970; 49: 752 – 5.
28. Pikin B, Türkün M. Stability of various sodium hypochlorite solutions. J Endod 1995; 21: 253 – 5.
29. Gambarini G, De Luca. M, Gerosa R. Chemical stability of heated sodium hypochlorite endodontic irrigants. J Endod 1998; 24: 432 – 4.
30. Richman MJ. Use of ultrasonics in root canal therapy and root resection. J Dent Med 1956; 12: 12 – 8.
31. Martin H. Ultrasonic disinfection of the root canal. Oral Surg Oral Med Oral Pathol 1976; 42: 92 – 9.
32. Cameron JA. The use of ultrasound in the cleaning of root canals: a clinical report. J Endod 1982; 8: 472 – 4.
33. Cameron JA. The synergistic relationship between ultrasound and sodium hypochlorite: a scanning electron microscope evaluation. J Endod 1987; 13: 541 – 5.
34. Clarkson RM, Moule AJ, Podlich HM. The shelf-life of sodium hypochlorite irrigating solutions. Aust Dent J 2001; 46: 269 – 76.
Adresse: Inge Fristad, Odontologisk institutt – endodonti, Universitetet i Bergen, Årstadveien 17, 5009 Bergen. E-post: inge.fristad@odont.uib.no
Artikkelen har gjennomgått ekstern faglig vurdering.
Artikkelen er fagfellevurdert.
Artikkelen siteres som:
Kristoffersen Ø, Fristad I. Natriumhypokloritt – anbefalinger og praktisk bruk. Nor Tannlegeforen Tid. 2007;117:656–60. doi:10.56373/2007-11-3