Förebyggande vård främjar äldres munhälsa
Författare
docent. Odontologiska institutionen vid Helsingfors Universitet
professor. Odontologiska institutionen vid universitetet i Uleåborg
Världshälsoorganisationen har nyligen uppmärksammat de äldres munhälsproblem samt sambandet mellan munhälsa och allmänhälsan. Stora utmaningar väntar för samhället: När befolkningen blir äldre och hälsoproblemen ändrar karaktär räcker inte gamla lösningar. Arbetet måste fokuseras på att kartlägga riskgrupper för de vanligaste munsjukdomarna karies och parodontit, samt att förebygga, hejda och behärska dem. I dag satsas inte tillräckliga resurser på förebyggande vård utan vården koncentreras på reparativ behandling. I den här artikeln vill vi ge läsaren en ny syn på rutinerna för äldretandvård.

På vilken värdegrund ska vi bygga förverkligandet av de äldre invånarnas munhälsovård?
Att främja den äldre befolkningens munhälsa är en viktig del av social- och hälsovården i en välfärdsstat. Att upprätthålla munhälsan ska inte ses som en uppgift bara för tandvårdspersonalen utan bör ingå som en del av det totala hälsofrämjandet (1– 3). Förändringar i hälsotillståndet och funktionsförmågan hos åldrande människor kan återspegla sig i munnens hälsa. Därför måste de som ansvarar för att munnen hålls frisk ständigt vara på alerten och kunna anpassa sig till nya situationer. Det är viktigt att man även upptäcker mycket små förändringar eftersom de kan ha stor inverkan på munnens hälsa.
Den stigande utbildningsnivån, den teknologiska utvecklingen och de allt bättre socioekonomiska förhållandena i samhället återspeglas också i munhälsovården. Nya, dyrare metoder inom den reparativa vården kräver allt mer personal och allt större satsningar från samhällets sida. Samtidigt ökar det även patienternas kostnadsandelar. En satsning på att främja hälsoläget skulle bidra till att bromsa social ojämlikhet och de ökade skillnaderna i hälsotillstånd men den skulle också ge en möjlighet att möta det framtida behovet av tandvårdspersonal som man bedömer kommer att bli massivt.
Hälsotillståndet i munnen och tuggförmågan återspeglas i individens allmänna hälsa, näringsintag, sociala liv och subjektiva livskvalitet. Därför är det viktigt att inse att det ligger ett allmänt hälsofrämjande värde i att upprätthålla munhälsan (Tabell 1) (1–3). Hos äldre människor betonas vikten av en god tuggförmåga och en god munhälsa eftersom deras hälsotillstånd är utsatt för en mängd riskfaktorer samtidigt som deras motståndskraft är nedsatt (1,2). Man kan reducera riskerna för sjukdomar i munnen och deras effekter som ett led i den normala omsorgen om äldre (Tabell 2).
Förbättrar möjligheterna att äta mångsidig kost |
ä |
Minskad risk för undernäring |
ä |
Stärker näringsberoende hälsoskyddande faktorer |
|
ä |
Gör det möjligt att äta kost som kan minska risken för olika sjukdomar, till exempel hjärtsjukdomar och diabetes |
|
Höjer livskvaliteten |
ä |
Förbättrar social acceptans |
ä |
Minskar orofaciala smärtupplevelser (tänder, bett) |
|
ä |
Ökar positiva psykosociala resurser |
|
Minskar mikrobiell/inflammatorisk belastning |
ä |
Minskar risken för aspirationsbetingad lunginfektion vid dålig kondition |
ä |
Minskar risken för metastatiska infektioner/inflammationer |
|
ä |
Positiv effekt på allmänsjukdomar och på behandlingen av dem |
Riskfaktorer |
Bakgrundsfaktorer |
|
|---|---|---|
Dålig munhygien |
ä |
Nedsatt funktionsförmåga, till exempel demens, Parkinsons sjukdom, stroke, nedsatt syn |
ä |
Obehandlad mun gör hemvården svårare |
|
ä |
Bristande kunskap och förmåga gällande hemvård |
|
Nedsatt salivavsöndring eller förändringar i saliven (oral fluid) |
ä |
Sjukdomar, till exempel Sjögrens syndrom, diabetes, uremi |
ä |
Mediciner, till exempel antikolinergiska farmaka |
|
ä |
Behandlingar, till exempel strålbehandling |
|
Nedsatt respons på infektion i munnen eller annan retning hos kroppen/vävnaderna |
ä |
Kroniska sjukdomar |
ä |
Mediciner (till exempel immunosuppressiva och cytostatiska) |
|
ä |
Samverkan mellan mediciner |
|
ä |
Nedsatt nutritionsstatus |
|
ä |
Ohälsosamma vanor (till exempel rökning, alkoholanvändning) |
De äldres antal ökar
Befolkningen blir allt äldre i Finland liksom i många andra industriländer. Det kan man se både som en total ökning av antalet pensionärer (de som fyllt 65 år) och som en ökning av deras andel av befolkningen. År 2005 var pensionärernas andel av hela befolkningen 15 procent och enligt prognoserna kommer den år 2040 att vara 27 procent (4). Den totala befolkningsökningen år 2005–2040 förutspås bli cirka 2,3 procent. Det är enbart inom gruppen pensionärer det sker en ökning. I alla andra grupper minskar befolkningen med 5–16 procent. Det totala antalet pensionärer ökar med 71 procent (593 000 personer) men den största ökningen sker inom gruppen över 75 år, som mer än fördubblas fram till år 2040 (Tabell 3).
Befolkning och pensionärer |
År 2005 |
År 2040 |
Befolknings- ökning 2005-> 2040 |
||
|---|---|---|---|---|---|
Antal |
Andel av befolkningen |
Antal |
Andel av befolkningen |
||
Hela befolkningen |
5 247 000 |
100 % |
5 366 900 |
100 % |
2,3 % |
Pensionärer |
|||||
Totalt 65+ |
835 200 |
16 % |
1 427 800 |
27 % |
71 % |
Totalt 75+ |
387 300 |
7 % |
826 400 |
15 % |
113 % |
En stor del av den nuvarande äldre befolkningen klarar av ett självständigt boende. Knappt åtta procent bor i servicehus, äldreboende eller inom långvården på sjukhus. Dessutom får cirka tio procent del av samhällets vårdtjänster hemma.
Munnens hälsotillstånd hos de äldre
Tandlöshet, antal tänder och tandproteser
Världshälsoorganisationen (WHO) och den internationella tandläkarorganisationen (FDI) lade för 25 år sedan fram sin målsättning för munhälsan på befolkningsnivå för år 2000 (5). Enligt den skulle varannan person som fyllt 65 år ha minst 20 fungerande tänder. Den rikstäckande »Hälsa 2000«-undersökningen i Finland (6) visade att 44 procent av befolkningen i den åldern var tandlös: 38 procent av männen och 44 procent av kvinnorna. 22 procent hade i undersökningen 20 tänder kvar; 25 procent av männen och 20 procent av kvinnorna. Hel eller partiell tandlöshet var vanligare hos kvinnorna än hos männen samt hos dem som hade lägst utbildning och lägst inkomster. Resultaten presenteras enligt åldersgrupp i Tabell 4.
Befolkningskategori |
65–74-åringar |
75+ åringar |
||
|---|---|---|---|---|
Munhälsofaktor |
Män |
Kvinnor |
Män |
Kvinnor |
Alla pensionärer |
||||
Andel tandlösa (%) |
31 |
38 |
47 |
59 |
20–32 egna tänder (%) |
33 |
26 |
13 |
13 |
Antal tänder (medeltal) |
117 |
98 |
69 |
57 |
Pensionärer med tänder |
||||
25+ egna tänder (%) |
21 |
19 |
11 |
13 |
20–24 egna tänder (%) |
26 |
23 |
13 |
19 |
1–19 egna tänder (%) |
53 |
58 |
76 |
68 |
Antal tänder (medeltal) |
169 |
157 |
130 |
141 |
71 procent av alla pensionärer hade löstagbara tandproteser; 65 procent av männen och 75 procent av kvinnorna (Undersökningen Hälsa 2000: data om deltagarna i den kliniska tandundersökningen. Opublicerat material.). Den vanligaste protestypen var helprotes i överkäken. Strax under hälften av männen hade helprotes och strax över hälften av kvinnorna. Bland dem som hade färre än 20 tänder klarade sig 23 procent utan proteser; 27 procent av männen och 19 procent av kvinnorna.
Tändernas och stödjevävnadernas kondition
Tänder med karies förekom hos varannan man och hos var tredje kvinna. Var femte man hade karies i fler än två tänder (Tabell 5). I genomsnitt hade männen 1,0 tänder med karies och kvinnorna 0,4. Problem i parodontiet var vanligare än karies. Djupa tandköttsfickor förekom hos fyra män av fem och hos två kvinnor av tre. Två män av fem och en kvinna av fyra hade djupare tandköttsfickor än 6 mm (Tabell 5). Männen hade i genomsnitt fördjupade tandköttsfickor kring 5,2 tänder och kvinnorna kring 3,6.
65–74-åringar |
75+ -åringar |
|||
|---|---|---|---|---|
Munhälsofaktor |
Män |
Kvinnor |
Män |
Kvinnor |
Frekvensen karierade tänder (%) |
||||
DT = 0 |
50 |
76 |
46 |
61 |
DT = 1–2 |
31 |
19 |
32 |
22 |
DT = 3+ |
19 |
5 |
22 |
17 |
Frekvensen fördjupade tandköttsfickor (%) |
||||
Inga fickor |
23 |
36 |
27 |
35 |
4–5 mm fickor |
39 |
39 |
37 |
42 |
6+ mm fickor |
38 |
25 |
36 |
23 |
Förekomsten av plack (%) |
||||
Inget plack |
23 |
45 |
16 |
30 |
Plack bara vid gingivalkanterna |
47 |
45 |
50 |
44 |
Plack också på andra ställen |
30 |
10 |
34 |
26 |
Mun- och proteshygien
Plack förekom mycket allmänt hos de pensionärer som hade tänder (Tabell 5). Bara 21 procent av männen och 39 procent av kvinnorna hade rena tänder. Tandproteserna var rena hos nästan varannan protesbärare; något oftare hos kvinnor (44 %) än hos män (37 %).
Förebyggande munhälsovård
Att upprätthålla och främja hälsan i munnen grundar sig på att hålla god munhygien, att stödja tändernas motståndskraft och att minimera de skadliga effekterna av näring, speciellt sockeranvändningen. Till största del är det individen själv som sköter den delen av vården. Tandvårdspersonalens uppgift är då att handleda individen och att ge förebyggande vård vid behov.
Hemvård
I Finland var det en större del av kvinnorna än av männen som följde hemvårdsrekommendationer (Tabell 6). Bäst följs rekommendationerna när det gäller fluortandkräm: 77 procent av de pensionärer som hade egna tänder uppgav att de använde fluortandkräm dagligen. Användning av fluortabletter eller fluorlösning var ovanligt: 94 procent använde aldrig sådana och enbart två procent gjorde det dagligen.
Hälsovanor |
Män |
Kvinnor |
Alla |
|---|---|---|---|
Tandborstning (%) |
|||
Två gånger per dag |
40 |
69 |
56 |
En gång per dag |
42 |
27 |
34 |
Mera sällan |
18 |
4 |
10 |
Användning av fluortandkräm (%) |
|||
Varje dag |
72 |
81 |
77 |
Mera sällan än dagligen |
18 |
8 |
12 |
Inte alls |
10 |
11 |
11 |
Tandtråd (%) |
|||
Varje dag |
8 |
16 |
13 |
Mera sällan än dagligen |
18 |
23 |
21 |
Inte alls |
74 |
61 |
66 |
Dricker kaffe eller te med socker (%) |
|||
Inte alls |
21 |
31 |
27 |
Mera sällan än dagligen |
16 |
16 |
16 |
1–2 gånger per dag |
45 |
41 |
43 |
Oftare än 2 gånger per dag |
18 |
12 |
14 |
Dricker söt saft eller choklad (%) |
|||
Inte alls |
17 |
24 |
21 |
Mera sällan än dagligen |
63 |
62 |
62 |
Varje dag |
20 |
14 |
17 |
Använder xylitolprodukter (%) |
|||
Pastiller varje dag |
7 |
6 |
7 |
Tuggummi varje dag |
2 |
5 |
3 |
Går på tandläkarkontroll (%) |
|||
Går regelbundet |
45 |
48 |
47 |
Går inte |
55 |
52 |
53 |
Varannan pensionär borstade tänderna två gånger om dagen. Kvinnor gjorde det oftare än män. Åtta procent av männen och 16 procent av kvinnorna sade sig at göra rent i tandmellanrummen dagligen med tandtråd och två av tre uppgav att de aldrig gör det. Nio procent av både männen och kvinnorna använde eltandborste dagligen. Bland protesanvändare rengjorde 63 procent (71 % av kvinnorna och 50 % av männen) sina proteser två gånger per dag och 33 procent gjorde det en gång per dag.
Daglig användning av sockrade drycker var vanligare bland männen än bland kvinnorna. En större del av kvinnorna än av männen uppgav att de aldrig dricker sockrade drycker. Samma skillnad mellan män och kvinnor sågs när det gällde sockrad kaffe eller te och för sockrad safter eller choklad.
Handledning i tandvård och profylax
I Finland är den professionella tandvårdspersonalens satsning på undervisning i hemvård oroväckande liten (6). Hälften av pensionärerna sade sig gå på regelbundna tandundersökningar, men bara sex procent av alla som hade tänder hade fått undervisning i tandborstning under den senaste behandlingen, en procent hade fått kostrådgivning respektive råd om användning av fluor.
Profylaktiska åtgärder var betydligt vanligare: 69 procent av alla pensionärer med egna tänder hade i samband med den senaste behandlingen fått sina tänder rengjorda och 23 procent hade fått behandling med fluorlack. Tyngdpunkten låg på reparativ vård; 59 procent hade fått fyllningar och bara 17 procent hade fått en eller flera tänder utdragna.
Tyngdpunkter inom munhälsofrämjandet
Målsättningar, förverkligande, kommunala strategier
Arbetet för att förbättra munhälsan är en väsentlig del av tandvården som helhet, men bör också ingå som en del i ett större arbete för att främja hälsa och funktionsduglighet samt för att upprätthålla god livskvalitet. I kommunerna måste främjandet av de äldres munhälsa integreras i de politiska målsättningarna kring äldreomsorgen samt i folkhälsoprogrammet »Hälsa 2015« (7). De ansvariga för den kommunala tandvården har en skyldighet att lyfta fram frågan.
Samarbete mellan olika aktörer
Att främja de åldrande invånarnas munhälsa bör ske i nätverk och förutsätter ett fungerande samarbete mellan olika aktörer på området; till exempel äldreboende, servicehus, hem för dementa, sjukhusavdelningar för äldre, hälsocentraler (vårdcentraler) samt olika enheter inom hemvård och hemservice. Nätverket bör även omfatta nära kontakter till olika former av service- och fritidsverksamhet, till familjevård, anhöriga och andra personer i målgruppens närhet.
För att kunna skapa ett nätverk av aktörer måste man ha förhandlingsförmåga, kunna aktivera olika organisationer, behärska förändringsprocesser och fungera i grupp. Att bygga upp ett väl fungerande nätverk är ett långsiktigt och tidskrävande arbete. Tandvårdspersonalens utbildning ger traditionellt sett inga större färdigheter i att arbeta på organisationsnivå. Därför borde intresserade få tilläggsutbildning och man borde också uppmuntra med lönekompensation.
Tandhygienister, proffs på munhälsa
Munhälsoarbete på individ- och gruppnivå kräver ett högklassigt kunnande och ett multiprofessionellt samarbete såväl vid planering av åtgärder, vid riskanalysen och vid arbetet med att påverka olika organisationer. Här är tandhygienistens insats mycket viktig. Inom den offentliga tandvården i Finland bör antalet hygienisttjänster ökas avsevärt. Förståelsen för hälsofrämjandets komplexitet gör att man värdesätter arbetet mer och området kommer att bli mer krävande än vanlig bastandvård.
Upprättande av individuella planer för munvården (i samråd med övriga som sköter en äldre person) och att erbjuda handledning är en nödvändig del av hälsofrämjandet. På så sätt skapar och upprätthåller man ett skyddsnät för munhälsan som sträcker sig utanför tandvårdens verksamhetsområde. Skyddsnätet ska kunna slå larm om en äldre individs hälsa eller funktionsduglighet försämras. I dessa fall gör tandhygienisten en ny utvärdering av intervallen mellan besöken i den upprätthållande vården och kan dimensionera den tilläggssatsning som munhälsan kräver under de nya förhållandena. Även hemvårdsundervisning bör vara en del av skyddsnätet. Undervisningen ges av en tandhygienist (individuellt eller i grupp) på tandläkarmottagningen eller i andra lämpliga miljöer.
Kundcentrering
För äldre personer som tack vare sin motivation, sitt hälsotillstånd och sina ekonomiska resurser utnyttjar tandvårdens tjänster regelbundet kan man göra en individuell utvärdering av vårdbehovet och upprätta planer för den preventiva vården. Det krävs dock att tandläkare, tandhygienist och tandskötare utnyttjar alla de möjligheter den preventiva vården erbjuder. Ett misslyckande visar antingen att tandvårdspersonalen har otillräckliga kunskaper om hälsofrämjande eller att man inte värderar det arbetet tillräckligt högt.
Människor som står utanför tandvårdstjänsterna utgör ett särskilt problem. En del av dem finns på olika institutioner och en del får regelbunden omsorg hemma för att klara sig. I Finland finns det en lagstadgad skyldighet att göra upp heltäckande vård- och serviceplaner (8). Kravet omfattar också tandhälsovården. Man får inte underskatta betydelsen av den individuella planen (som görs upp i ett multiprofessionellt samarbete) i arbetet med att förbättra munnens hälsa. I planen framgår hur den ska förverkligas rent praktiskt, vilken ansvarsfördelning man har kommit överens om och hur samarbetet ska koordineras.
Arbetet för att förbättra munhälsan får större täckning genom att man besöker olika pensionärsevenemang och dagcentra som finns på många orter. På så sätt når man även de pensionärer som besöker tandläkare mera sällan. En utåtriktad aktivitet kan också bidra till att minska hälsoskillnaderna. Den största utmaningen är de grupper av äldre som bor hemma, som inte omfattas av någon stöd- eller omsorgsåtgärd och som inte deltar i någon verksamhet utanför hemmet. För att nå dem måste man göra personliga besök.
Det stora antalet äldre som sällan använder tandvårdstjänster är en betydande utmaning för arbetet med att förbättra munhälsan. Det är kanske just bland de äldre åldersgrupperna ett av problemen ligger; den traditionellt utformade tandvården håller på att skapa hälsoskillnader som man inte lyckas jämna ut med åtgärder som kan göras på mottagningarna. Det gäller särskilt när profylax inte ingår i de normala åtgärderna.
Direktiv och praktik inom munhälsovården
Innehåll och rekommendationer
De grundläggande delarna för munhälsan inom hemvården är i stort sett de samma från barndomen upp i hög ålder: rengör ordentligt, använd tillräckligt mycket fluor och undvik alltför mycket socker (9–11). Munsjukdomar och tidigare behandlingar betyder ökade krav på äldre munnar: till exempel olika sorters fyllningar, fasta och löstagbara tandproteser och framskridande förlust av stödjevävnader. Det är viktigt att man uppdaterar hemvårdskunskaperna när man gör stora reparativa eller protetiska ingrepp, men det bör också ske som en del av de vanliga tandvårdsrutinerna. Detaljerade råd för olika situationer finns i publikationen »Ikäihmisten suun hoito/Tandvård för äldre« som Tandläkarförbundets arbetsgrupp för äldres tandvård har gett ut (12).
När det gäller äldre patienter betyder rengöringen av munnen inte bara att tänder, tandköttskanter och tandmellanrum ska göras rena, även tungan och eventuella proteser ska rengörs. Proteserna kan även behöva desinficeras. Råd för hur en äldre patients mun ska göras ren finns i koncentrerad form i Tabell 7.
Rengöring |
Redskap |
Rekommendation |
|---|---|---|
Mekanisk rengöring |
||
Tänder |
Tandborste, mjuk. Skaftet tillräckligttjockt för att ge ett stadigt grepp.Borstningsförmågan måstekontrolleras regelbundet!Eltandborste, mjuk. Visa hur denska användas! |
Två gånger om dagen, i två minuter:på morgonen före morgonmålet ochpå kvällen vid läggdags. Borsta intetänderna genast efter maten, sköljdå munnen med vatten. |
Mellanrum och implantat |
Approximalborste, helst avsmalnandemot toppen; storlek enligt tandmellanrummen. Tillräckligt tjockt skaft för säkert grepp.Att använda tandtråd kan visa sig varaför krävande. |
En gång per dag. Varje mellanrumoch implantat rengörs företandborstningen. |
Tungans övre yta |
Mjuk tandborste eller tungskrapa. |
En gång per dag. |
Tandproteser (i de fall löstagbara proteser används) |
Protesborste och tvål, inte tandkräm. |
Två gånger per dag: på morgonenFöre morgonmålet och på kvällenföre läggdags. |
Kontroll av rengöringen |
Spegel, munspegel och tillräckligt ljus. Handledaren kontrollerar att råden följsoch kontrollerar resultatet. Färgtabletter. |
Vid tandborstningen.Efter handledningen 2-3 gånger,och alltid vid mottagningsbesök. |
Kemisk rengöring |
||
Tänder, tandkött och implantat |
Klorhexidin: borstning med gel ellersköljning med lösning. |
Tillfälligt: 2 gånger om dagen under2–3 veckor. |
Tandproteser |
Brustabletter eller borstning medklorhexidin. |
En gång i veckan. |
För att uppnå ett gott resultat behöver man inte bara bra redskap. Man måste också ha tillräcklig belysning och kunna se bra. Om tandköttet blöder när man borstar ska man konsultera tandhygienist eller tandläkare för att uppdatera borstnings- och rengöringstekniken och kunna konstatera om det behövs professionell rengöring eller parodontalvård och vid behov kunna sätta upp tid för det.
Alla som har egna tänder ska använda fluortandkräm två gånger om dagen. Tandkrämen får inte ge sveda eller en brännande känsla på slemhinnorna. Man ska inte använda tandkräm för rengöring av löstagbara proteser.
Sugtabletter med fluor kan användas under dagen; dock högst sex gånger per dag. Sugtabletterna kan användas som »godis« i stället för karameller eller pastiller. För att minska den ökade kariesrisken måste man skölja munnen med fluorlösning i en minut efter varje måltid samt ytterligare en gång på kvällen innan man går och lägger sig. NaF-lösningen ska ha en fluorhalt på högst 0,05 %. Om man vill kan man ge lösningen smak med arompreparat som kan köpas på apotek.
Om man använder munvatten är det viktigt att det innehåller fluor men inte innehålla alkohol, eftersom det torkar ut munnen. Munvattnet ska vara tillräckligt milt i smaken så det inte åstadkommer sveda eller en brännande känsla på slemhinnorna. Om man använder munvatten och sköljmedel för att minska kariesrisken ska man följa samma rutiner som för NaF-lösningen.
Man kan använda vatten eller vanliga munvatten för munsköljning för att fukta munnen om den är torr om de inte innehåller alkohol. Det finns specialpreparat för behandling av allvarligare muntorrhet. Det är också viktigt att dricka vatten för att få i sig tillräckligt mycket vätska. Kaffe ökar inte munnens fuktighet och får därför inte räknas med i det dagliga vätskebehovet på 1 1/2–2 liter.
Många vill ha mer söta saker med ökande ålder. För att behärska sockeranvändningen är det viktigt att man kontrollerar hur många gånger per dag man intar socker och försöka nå en sockermängd som inte skadar tänderna. Söta saker ska ätas i samband med måltiderna och inte mellan dem. När man är törstig ska man dricka vatten. Xylitol- och fluortabletter eller tuggummi är det bästa godiset för tänderna. Det samma gäller choklad.
Upptäck hjälpbehovet i tid
De flesta pensionärer klarar sin dagliga munvård på egen hand men om synen, minnet och motoriken försämras kan det uppstå problem. I allmänhet kommer försämringen smygande och varken personen själv eller omgivningen lägger märke till den. Inom tandvården bör man uppmärksamma problemet genom att diskutera med patienten om munnen är ren och hur personen klarar sin hemvård. Man bör inte underskatta äldres förmåga att klara av hemvården utan först ta reda på de personliga förutsättningarna och välja metoder enligt dem.
De anhöriga eller hemvårdaren måste erbjuda sin hjälp på ett finkänsligt sätt. En äldre person som redan är beroende av en anhörig klarar knappast sin munhygien utan hjälp. Här kan de anhöriga vårdarnas kompetens bli ett problem. De måste erbjudas handledning när vårdpersonalen har upptäckt att det finns ett hjälpbehov. Bäst ordnar man den typen av handledning genom att en tandhygienist gör hembesök. Han eller hon kan handgripligen visa hur och med vilka redskap man ska göra rent samt hur man kontrollerar resultatet. Om vårdarna är fler bör alla få handledning, så att munhygienen kan hållas på samma nivå oberoende av vem som gör rent. I hemvårdsjournalen ska man varje dag skriva in vad som gjorts och hur man lyckats med åtgärden. Om närvårdarnas insatser inte längre räcker för att hålla munnen ren och frisk ska man se till att en tandhygienist gör hembesök med jämna mellanrum.
Äldre människors munstatus och hjälpbehov kan förändras snabbt. Det är därför viktigt att man på ett lättförståeligt sätt förklarar förändringarna dels för patienten själv men också för alla som sköter den dagliga munhälsan samt för patientens tandläkare. På så sätt blir det lättare att omedelbart sätta in de stödåtgärder som behövs för att upprätthålla munhälsan och undvika att hälsotillståndet i munnen rasar. Om förändringarna kräver att man lämnar ut konfidentiella uppgifter måste man begära tillstånd av patienten och inte undvika det genom att skylla på tystnadsplikten. Det är också viktigt att patientens läkare meddelar eventuella förändringar i medicinering eftersom de kan minska salivavsöndringen samt öka risken för sjukdomar i slemhinnor och tänder. Om en äldre patient är beroende av anhörig, hemvårdare eller hemsjukvård måste även de få kännedom om olika biverkningar en ny medicinering kan ha.
Munvård för äldre på institution
Att bo på servicehus förutsätter ett visst mått av självständighet. Som boendeform kan den jämföras med att bo hemma och därmed ingår sällan munvårdstjänster. På äldreboende kan man ha tillgång till mer omsorg, också munhälsovård. Ansvaret för munskötseln kan ändå inte helt överlåtas till tandläkarmottagningen. Anhöriga och servicepersonal bör lägga märke till om en boende behöver hjälp med att sköta munnen och se till att sådan hjälp finns att få. Hjälpen bör ordnas på samma sätt som för dem som bor hemma.
Munvården måste ses som en del av basvården och ingå i olika vårdformers och sjukhus dagliga rutiner. Man bör alltid uppmuntra de boende till egen aktivitet och stödja den på samma sätt som all annan daglig verksamhet: Man erbjuder hjälp och utökar hjälpen gradvis när behovet ökar. Det är viktigt att regelbundet följa upp hur munvården sköts så att man i tid kan upptäcka ett ökat hjälpbehov. Det är också viktigt att det finns aktuell data om munvården i de boendes sjuk- och behandlingsjournal.
Ända till livets slutskede måste munnen hållas ren och slemhinnorna fuktade. Rengöringen följer samma principer som hos andra som behöver hjälp. Man kan fukta slemhinnorna med en fuktig duk eller med vatten ur en sprayflaska och fuktbehandlingen måste ske tillräckligt ofta. Om slemhinnorna i munnen är väldigt torra kan man bestryka dem med matolja. Läpparna kan man stryka med läppcerat eller vaselin.
Liksom inom hemvården kan vårdpersonalens kunskaper i munvård vara bristande. Personalen kan då erbjudas på kurser eller få handgriplig instruktion i hur de ska göra. En färsk undersökning visar att munhygienen hos äldre patienter inom långvården blev märkbart bättre när personalen fick utbildning i att hålla patienternas munnar rena och man lät munvård ingå som en del av de normala behandlingsrutinerna (13).
Insatser på samhällsnivå – ett exempel
I Kyrkslätts kommun väster om Helsingfors har man utvecklat en modell för hur man ska ta hand om de äldre invånarnas munvård som har visat sig fungera väldigt bra (Remes-Lyly T. Muntligt meddelande.). I den modellen har man klart definierat hur verksamheten ska gå till och vem som bär ansvaret (Figur 1 och 2). Motsvarande modeller tillämpas i många andra kommuner i Finland.
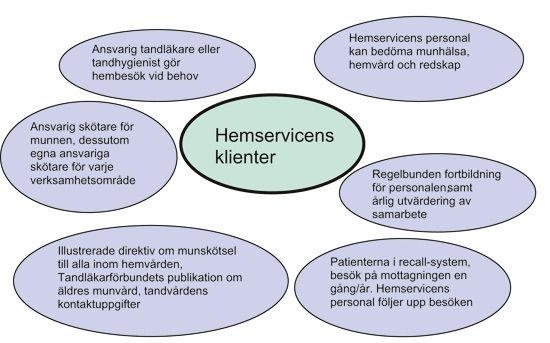
Figur 1. Kyrkslätts kommuns verksamhetsmodell för att munvård och främjande av munhälsan hos äldre som är kunder hos hemservicen (Remes-Lyly T. Muntligt meddelande).
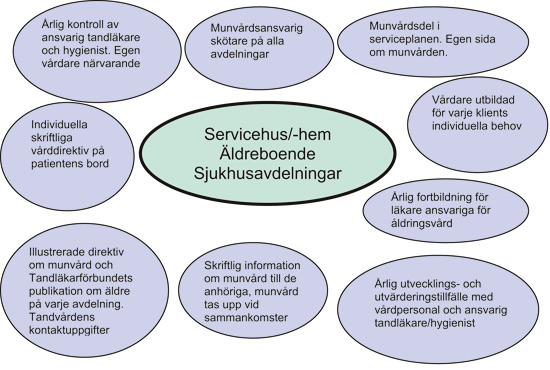
Figur 2. Kyrkslätts kommuns verksamhetsmodell för att munvård och främjande av munhälsan hos äldre som bor eller vårdas på en institution (Remes-Lyly T. Muntligt meddelande).
Framtida utmaningar
En åldrande befolkning och förbättrad munhälsa
Den betydande förbättring av munhälsan som man har kunnat konstatera i Finland (6) kommer att ställa tandvården inför krävande utmaningar i framtiden. Tandlösheten minskar eller försvinner och de äldre kommer att behöva både mer och mångsidigare tandvårdstjänster än i dag. De närmaste 20 åren innebär detta mer parodontalvård och nya fyllningar i redan plomberade tänder samt protetisk rekonstruktion av partiella bett. Ännu längre fram i tiden – när de som sedan barndomen fått systematisk tandvård når pensionsåldern – kan man vänta sig ett minskat behov av nya fyllningar och protetik samt betydligt friskare tänder än hos dagens pensionärer.
Man kan försöka förutspå utvecklingen inom munhälsan och de föränderliga behov tandvården kommer att ställas inför fram till år 2040 genom att utgå från de siffror man har fått fram i undersökningen »Hälsa 2000«. Enligt våra egna bedömningar kommer antalet tandlösa bland pensionärerna att minska till cirka en tredjedel och kommer då att ligga på cirka 15 procent. De pensionärer som har tänder har då troligtvis i genomsnitt 22 tänder i stället för 15 som nu. I dag har cirka 500 000 pensionärer i Finland egna tänder; enligt våra prognoser kommer vi år 2040 att ha 1,2 miljoner pensionärer med egna tänder.
Utbildning ger rätt kunskap
Det kunnande som krävs både i innehåll och metod inom hälsovårdens delområden har behandlats i en utredning av Finlands social- och hälsovårdsministerium (14). Där konstaterar man att det behövs en stärkning av kunskapsnivån när det gäller främjandet av tandhälsan. Det gäller undervisningen på både yrkeshögskole- och universitetsnivå. Ett särskilt utvecklingsbehov finns när det gäller att påverka kunna utåt, i riktning mot samhället. Dessutom har man inte strukturerat branschens interna arbetsfördelning.
När man utvecklar utbildningen i munhälsovård måste hälsofrämjandet integreras som en röd tråd i undervisningen. Inlärningsmiljöerna måste bli mångsidigare och ge kunskaper i att möta äldre människor och deras problem. Basundervisningen i gerodontologi borde förstärkas och man borde utbilda specialister på området. Läkarutbildningen borde ge bättre kunskap om de allmänna hälsorisker som följer av en dålig oral hälsa. Antalet utbildningsplatser för tandhygienister borde utökas betydligt från den nuvarande nivån.
All fortbildning borde i högre grad än i dag betona kunskaper och färdigheter som behövs för att främja munhälsan hos äldre. Utbildningen borde stödjas ekonomiskt men också bokföras som en dokumenterad specialkunskap. Specialistkompetens inom gerodontologi är ett exempel.
Arbetsplatsutbildning kan få en viktig roll i arbetet med att förbättra de äldres munhälsa. Den typen av utbildning kan stärka den folkhälsoinspirerade tankemodellen, det multiprofessionella grupparbetet och beredskapen för att acceptera förändringar. Den kan också minska de begränsningar i samarbetet som ingrodda yrkesrevir skapar. Målet är att munvården ska vara en likvärdig del av vårdteamens dagliga rutiner. Riktlinjerna för hur munvården ska kunna göras effektivare och möjligheterna att följa upp de resultat som de olika aktörerna har gjort upp tillsammans ska stödja förverkligandet av nya rutiner. När man utvecklar de nya arbetssätten kan man också ha nytta av Tandläkarförbundets skrift »Ikäihmisten suun hoito / Tandvård för äldre« (12).
Slutsatser
Det finns belägg för att profylax är ett effektivt redskap när det gäller karies och tandköttssjukdomar. Den starka tron på effekten av reparativa åtgärder, administrativa beslut som gynnar sådana åtgärder och det ringa värde man ger hälsofrämjandet tycks bromsa möjligheten att flytta tyngdpunkten mot en förbättrad hälsa. I Finland är dessutom bristen på tandhygienister och den ostrukturerade arbetsfördelningen mellan olika personalgrupper inom tandvården faktorer som gör det svårare att genomföra profylax på ett effektivt och mångsidigt sätt.
Det finns flera faktorer som vi alla känner till och som – om vi använder dem klokt – kan bli ett sätt att möta de utmaningar tandvården ställs inför de närmaste decennierna (Fakta 1). När vi planerar innehåll och tyngdpunkt i den tandvård vi ska erbjuda de äldre måste vi försöka hitta svar på följande frågor:
På vilken värdegrund ska vi bygga förverkligandet av de äldre invånarnas munhälsovård?
Kan beslutsfattarna på statlig och kommunal nivå välja modeller som främjar de äldres munhälsa?
Känner de som planerar och verkställer tandvårdspersonalens utbildning till vilka färdigheter de olika personalgrupperna borde ges under sin utbildning med avseende på de äldres munhälsovård?
Fakta 1. Svåra behandlingssituationer
Varför uppstår det problem, och varför råkar man in i situationer som är svåra att behandla (behärska)?
· Riskerna, eller faktorer som direkt inverkar på dem, har inte identifierats i tid.
Det är viktigt att inse, att riskprofilen hos äldre kan förändras snabbt, och att den är mera mångfacetterad än hos yngre.
· Behandlingsinsatser som främjar hälsan och ingriper mot sjukdomdosaker har inte påbörjats i tid, eller genomförts tillräckligt effektivt.
Det är viktigt att inse, att man bara kan få en kortvarig hälsoeffekt med reparativa åtgätder.
· Bara personalen inom munhälsovården utför det hälsofrämjande arbetet bland den äldrebefolkningen.
Det är viktigt att hänvisa en del av resurserna till att fortbilda den övriga personalen som har hand om de äldre, och att skapa en nätverksmodell för verksamheten.
· De äldre kan ha begränsad förmåga att själv söka den vård och den omsorg de har rätt till.
Det är viktigt att vårdapparaten och de anhöriga ser till att munhälsan får tillräcklig uppmärksamhet.
Referenser
1. World Health Organization. Oral health in ageing societies: Integration of oral health and general health. Geneva: WHO; 2006.
2. Meeting the challenges of oral health for older people: A strategic review. Gerodontology 2005; 22 (Suppl 1): 2–48.
3. Widström E. Prevention and dental health services. Oral Health Prev Dent 2004; 2 (Suppl 1): 255–8.
4. Statistikcentralen. Finland i siffror. [http://www.stat.fi/tup/suoluk/index_sv.html]
5. FDI. Global goals for oral health in the year 2000. Int Dent J 1982; 32: 74–7.
6. Suominen-Taipale L, Nordbland A, Vehkalahti M, Aromaa A, editors. Suomalaisten aikuisten suunterveys. Terveys 2000 -tutkimus. KTL B16/2004. Helsingfors: Hakapaino Oy; 2004. [http://www.ktl.fi/attachments/suomi/julkaisut/julkaisusarja_b/2004b16.pdf]
7. SHM och Finlands Kommunförbund. Kvalitetsrekommendation om vård och tjänster för äldre. Social- och hälsovårdsministeriets handböcker 2001: ISBN 952-00-0971 - X.
8. Päivärinta E, Haverinen R. Ikäihmisten hoito- ja palvelusuunnitelma. Handbok för personal och ansvariga, Social- och hälsovårdsministeriet, Finlands Kommunförbund, Stakes; 2002. ISBN 951-33-1341-7.
9. Löe H. Oral hygiene in the prevention of caries and periodontal disease. Int Dent J 2000; 50: 129–39.
10. Axelsson P, Nyström B, Lindhe J. The long-term effect of a plaque control program on tooth mortality, caries and periodontal disease in adults. Results after 30 years of maintenance. J Clin Periodontol 2004; 31: 749–57.
11. Kay EJ, Locker D. Is dental health education effective? A systematic review of current evidence. Community Dent Oral Epidemiol 1996; 24: 231–5.
12. Finlands Tandläkarförbunds arbetsgrupp för äldre (red). Ikäihmisten suun hoito – Opas sosiaali- ja terveysalan henkilöstölle (Tandvård för äldre; översättning tillgänglig). ISBN 951-98869-1-5. Nordmanin kirjapaino; 2003.
13. Peltola P, Vehkalahti MM, Simoila R. Effects of 11-month interventions on oral cleanliness among the long-term hospitalised elderly. Gerodontology 2007; 24: 14–21.
14. Rautio M. Terveyden edistämisen koulutus sosiaali- ja terveysalalla. Social- och hälsovårdsministeriets utredningar; 2006: 49.
Adress: Miira Vehkalahti, Odontologiska institutionen, boks 41, 00014 Helsingfors Universitet, Finland. E-post: miira.vehkalahti@helsinki.fi
Artikkelen har gjennomgått ekstern faglig vurdering.