Kroneforlenging – når er dette en nødvendig preprotetisk behandling?
Forfattere
og
stud. odont. Det medisinsk-odontologiske fakultet, Universitetet i Bergen
avdelingstannlege, spesialist protetikk. Odontologisk klinikk – seksjon for protetikk, Det medisinsk-odontologiske fakultet, Universitetet i Bergen
førsteamanuensis, dr. odont. Institutt for klinisk odontologi – periodonti, Det medisinsk-odontologiske fakultet, Universitetet i Bergen
Restaurering av destruerte tenner krever ofte subgingival plassering av tannerstatningen, noe som kan ha uheldig innvirkning på de gingivale forhold. Kravet til funksjon og estetikk må veies mot kravet til periodontal helse. Valg av restaureringsmateriale, plassering av prepareringsgrensen, gingival kontur og gingivas reaksjon på den operative protetiske behandlingen er faktorer som påvirker samspillet mellom periodonti og protetikk.
Det har vært relativt lite fokus på kroneforlenging som preprotetisk behandling i Skandinavia. Retensjonsproblemer ved lite gjenværende tannsubstans har tradisjonelt sett blitt løst ved endodontisk behandling og støpt konus, eller ved subgingival plassering av kronekanten. Denne artikkelen belyser behandlingssituasjoner der kroneforlenging ble vurdert som en nødvendig kirurgisk forbehandling. Første kasus ble preprotetisk behandlet med en enkel gingivektomi, mens i de to påfølgende kasus var det nødvendig å utføre beinreduksjon under inngrepet. Det siste kasus illustrerer kroneforlenging ut fra estetiske indikasjoner.
Det er bred dokumentasjon for at periodontal helse blir best bevart dersom prepareringsgrensen legges koronalt for margo gingivae (1-4). Dilemmaet er at man i forkant av all restaurering må gjøre estetiske vurderinger, sikre tilstrekkelig retensjon, eventuelt forebygge rotkaries og rotsensibilitet, vurdere graden av cervikal abrasjon og dessuten ta hensyn til framtidig gingival retraksjon. En slik totalvurdering ender ofte opp med at prepareringsgrensen legges subgingivalt. Ved lite gjenværende tannsubstans står en overfor et særlig utfordrende retensjonsproblem som tradisjonelt sett er blitt løst enten ved at tannen rotbehandles med påfølgende framstilling av støpt konus, eller at det prepareres for parapulpale stifter for å øke retensjonsarealet. Det vanligste er at prepareringsgrensen legges så langt apikalt som mulig, og ofte helt i kontakt med crista alveolaris. Mange rapporter har vist at slik behandling er uheldig og kan være assosiert med ubehag eller lette smerter etter sementering, framprovosering av gingival inflammasjon, alveolært beintap, periodontal lommedannelse og gingival retraksjon (5-8). For mange av disse pasientene vil preprotetisk kirurgisk kroneforlenging være en hensiktsmessig behandlingsstrategi.
Biologisk bredde
Den biologiske bredden defineres som den vertikale dimensjonen med bløtvev som er festet til tannen koronalt for crista alveolaris, dvs. høgden på supraalveolært bindevevsfeste pluss høgden på kontaktepitelet (Figur 1). Begrepet biologisk bredde ble først beskrevet av Gargiulo og medarbeidere i 1961 etter at han hadde målt forholdet mellom de dentogingivale komponenter på 287 individuelle tenner fra et autopsimateriale på 30 individer (9). Basert på dette arbeidet anga han et gjennomsnittstall for den biologiske bredde på 2,04 mm, der bindevevsfestet og kontaktepitelet ble målt til henholdsvis 1,07 og 0,97 mm. I det samme materialet ble sulkusdybden beregnet til 0,69 mm. Det er viktig å minne om at disse refererte verdiene er gjennomsnittstall, hvor spesielt verdien for kontaktepitel viste stor variasjon fra individ til individ og for ulike tanngrupper. Målingene for bindevevsfeste ga derimot relativt konstante verdier. En annen studie rapporterte større biologisk bredde på molarer enn på fronttenner (10). Ved å addere verdien for sulkusdybden til den biologiske bredden får en den totale høgden på det dentogingivale kompleks. Gargiulo beregnet denne verdien til 2,73 mm. I kliniske sammenhenger er det viktig å skille disse begrepene.
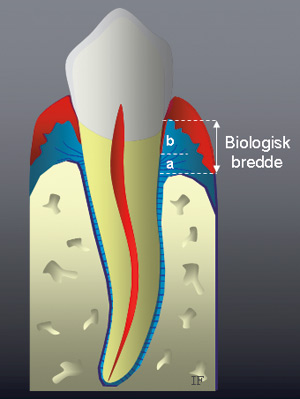
Figur 1. Skjematisk illustrasjon av biologisk bredde («biological width») dvs. høgden på supraalveolært bindevevsfeste (a) pluss høgden på kontaktepitelet (b).
Tilsvarende betraktninger gjelder bløtvevet som omgir transmukosale implantater. Dette består av to deler: et barriereepitel som tilsvarer kontaktepitelt rundt tenner og er i gjennomsnitt ca. 2 mm. Dette epitelet danner en fortsettelse av den ca. 1 – 1,5 mm sonen med supraalveolært bindevev som «fester» til implantatet. Mens de kollagene fibrene mot rotoverflaten på tenner har et perpendikulært forløp, er fibrene rundt implantater orientert mer eller mindre parallelt med implantatoverflaten. Dette betyr at totalavstanden fra crista alveolaris til toppen av barriereepitelet er 3 til 4 mm for implantater. Forsøk på hunder har vist at dersom det er mindre enn 2 mm mellom suprakonstruksjon og crista alveolaris (mukosahøgden < 2 mm), fører dette til en kompensatorisk resorpsjon av alveolarbeinet for å gjenskape en tilstrekkelig høgde på bløtvevsfestet (11). Rundt implantater er det videre en biologisk bredde på 3 til 4 mm med mukosa. Dersom mukosa etter innsetting blir for tynn, vil det kunne skje en uheldig kompensatorisk beinresorpsjon ned på gjengenivå. Dette betyr at også ved implantatinnsetting skal behandler ta hensyn til den biologiske bredden, og hvis mulig tilstrebe en avstand mellom crista alveolaris og nedre del av suprakonstruksjonen på minst 3 mm.
Kroneforlenging
Det er i hovedsak tre hovedindikasjoner for å utføre kroneforlenging:
Funksjon; der det er behov for restaurering av en eller flere tenner med for lite gjenværende tannsubstans
Estetikk; der det er et uttalt misforhold mellom størrelsen på kliniske kroner (særlig fra premolar til premolar i overkjeven) og gingivaeksponering hos individer med høg leppelinje
I enkelte få tilfeller kan det også være behov for å reetablere gingival helse ved å utføre kroneforlenging når restaureringskanten på tidligere erstatninger er lagt for nær crista alveolaris
Dersom det ut fra behandlingsmessige vurderinger er behov for å få tilgang til mer tannsubstans før restaurering, er kirurgisk kroneforlenging et alternativ. Men hovedregelen er at kjeveortopedisk ekstrusjon av tann/tenner alltid skal vurderes først. I noen tilfeller kan en kombinasjon av disse behandlingsalternativene gi det beste sluttresultatet. Kjeveortopedisk ekstrusjon vil imidlertid ta tre til fire måneder og forutsetter at det er mulig å feste aktuell apparatur. I denne artikkelen vil omtalen være rettet mot kirurgisk kroneforlenging, og de utvalgte kasus illustrerer ulike behandlingsstrategier for å løse både funksjonelle og estetiske behandlingsproblem.
Kirurgisk kroneforlenging
Kirurgisk kroneforlenging vil i de fleste tilfeller være protetisk motivert. Inngrepet har som mål å øke lengden på den kliniske kronen ved å eksponere mer tannsubstans, samtidig som den biologiske bredden og sulkusdybden blir beholdt postkirurgisk. Retensjonsarealet kan således økes uten å plassere prepareringsavslutningen dypt subgingivalt.
Kirurgisk kroneforlenging kan være aktuell terapi ved reduserte kliniske kroner som følge av rotfraktur og rotperforasjon, ved subgingival karies og ved uttalt attrisjon/erosjon. Behandlingen er også aktuell ved uheldig estetikk som følge av korte kliniske kroner, uttalt attrisjon, ufordelaktig gingival kontur og «tannkjøttssmil» («gummy smile»). Ved tidligere plasserte subgingivale restaureringskanter kan kroneforlenging være nødvendig for å reetablere gingival helse.
Hvorfor er det da så viktig å ta hensyn til den biologiske bredden i planleggingen og utformingen av rekonstruksjoner når en destruert tann skal restaureres? Det er veldokumentert at subgingival plassering av fyllings- og kronekanter kan ha en negativ effekt på periodontiet (1-4). Dersom prepareringsgrensen plasseres i det området som defineres som den biologiske bredde, vil dette sannsynligvis kunne utløse en progressiv, inflammatorisk forsvarsreaksjon som kan resultere i alveolær beinresorpsjon, langt kontaktepitel og økt lommedybde (5, 12, 13). I en studie på hund er det målt 5 mm beinresorpsjon når restaureringskanter ble plassert ved crista alveolaris, og tynt kortikalt bein så ut til å forsterke beinresorpsjonen. Ble restaureringskanten derimot plassert 4 mm koronalt for crista alveolaris, skjedde det bare minimal beinresorpsjon (12). Sannsynligvis vil denne «akutte» apikale migrasjonen av kontaktepitelet og påfølgende lokal periodontal nedbrytning kunne progrediere hos disponerte individ og være starten på lokal kronisk periodontitt (8).
Det eksisterer ikke absolutte naturvitenskapelige kriterier og matematiske formler for hva som er en estetisk vellykket behandling. Men over tid er det utviklet nyttige grunnregler for hva som karakteriserer et pent og harmonisk smil. Et estetisk, vellykket smil kjennetegnes ved harmoni og symmetri mellom tenner og omgivende oralt vev som lepper og frisk gingiva (14). Ideelt sett bør den kliniske kronelengden på overkjevens sentraler ha tilsvarende lengde som hjørnetennene, mens lateralens kronelengde skal være 1 – 2 mm kortere (15, 16). Den gingivale senit, som er det høgeste punkt i den girlanderformete gingiva, bør være lokalisert litt mot det distale på sentralen og hjørnetannen, mens på lateralen bør senit være på midten i buen (17). Videre bør interdentale papiller ha en lengde på 4,5 – 5 mm fra insisale begrensning til senit, og bare 1 mm av gingivalranden bør eksponeres symmetrisk ved et «normalt smil» (15). Det er dessuten satt opp krav til normalverdier for forholdet mellom overkjeveinsisivenes bredde og høgde. Dette forholdet bør helst ikke overstige 80 %. Ved for eksempel et bredde-til-lengde forhold på 100 %, vil kliniske kroner virke korte og ofte gi et tannkjøttssmil (18).
Siden kirurgisk kroneforlenging er et inngrep som ikke kan reverseres, er det av aller største betydning at kontraindikasjoner og eventuelle alternative terapiformer blir nøye vurdert før inngrepet. En ikke-restaurerbar tann med kort rot skal ekstraheres og ikke vurderes for kirurgisk kroneforlenging. Heroiske forsøk på å redde håpløse tenner må unngås. Kirurgisk kroneforlenging er således ikke aktuelt ved ikke-restaurerbare tenner, ved tenner med et ugunstig krone/rot-forhold, ved kort rotstamme på fler-rotige tenner (preoperativt er det nødvendig med minst 4 mm avstand mellom furkasjonsinngang og crista alveolaris), ved enkelttenner i overkjevefronten hos pasienter med høg smilelinje, ved allerede lange kliniske kroner, ved kritisk og ukontrollert beintap på nabotenner eller ved medisinske kontraindikasjoner for kirurgi. Som ved all annen behandling gjelder regelen at dersom ulempene ved inngrepet er større enn fordelene, er kirurgisk kroneforlenging kontraindisert.
Kirurgiske teknikker
De mest aktuelle kirurgiske teknikker ved kroneforlenging er gingivektomi, apikalforskjøvet lapp uten beinreduksjon eller apikalforskjøvet lapp med beinreduksjon. Skal en rein «bløtvevskroneforlenging» utføres, anvendes en enkel gingivektomi eller eventuelt en apikalforskjøvet lapp uten beinreduksjon. Bløtvevslommen måles med lommesonden og «bleeding points» markeres. Bløtvevseksisjonen kan enten utføres med tradisjonelle gingivektomikniver (Kirkland og Orban), eller en kan gjøre elektrokirurgi. Vår erfaring er at tradisjonell eksisjon med kirurgisk kniv gir en raskere sårtilheling. Skal det gjøres en såkalt intern gigivektomi («internal bevel gingivectomy»), bør skalpell med for eksempel blad nr. 12D eller 15 brukes.
Ofte er det nødvendig å fjerne alveolært bein for å kunne få tilstrekkelig avstand fra crista alveolaris til planlagt preparingskant. I slike kasus skal det legges opp en bukkal og palatinal lapp, med eller uten hjelpesnitt, som sikrer god tilgang til crista alveolaris. Det initiale randsnittet legges intrasulkulært og strekkes en tannbredde til hver side for den tannen som skal kroneforlenges. Etter mobilisering av lappene, og etter at god tilgang til alveolært bein er sikret, fjernes nødvendig marginalt bein vekselvis med roterende bor og skarpe kyretter. Fjerning av bein er den mest kritiske delen av prosedyren. For det første skal boringen utføres under god, steril vannkjøling, og videre er det totalt uakseptabelt å påføre røttene boreskader. Derfor skal den avsluttende beinfjerningen mot rotoverflater bare gjøres med håndinstrumenter. Mengden av beinfjerning bestemmes ut fra prekirurgiske kalkuleringer over nødvendig tilleggsavstand fra crista alveolaris. Før kirurgi kan det for eksempel lages en guideplate på modell der ønsket postkirurgisk margo gingivae nivå er beregnet, eller det kan avsettes referansepunkter direkte på alveolarbeinet etter eksponering. Det er av avgjørende betydning for sluttresultatet at det fjernes så mye bein at det oppnås en avstand på ca. 3 mm mellom crista alveolaris og planlagt restaureringskant.
Etter at ønsket bein er fjernet, skal operasjonsområdet vaskes grundig med sterilt, isotont saltvann før lappene tilpasses og stabiliseres med suturer. Det anbefales å bruke et monofilamentært suturmateriale, gjerne en Gore-Tex-sutur, for å redusere postoperativ hevelse og sikre en lappstabiliserende effekt på minst 10 dager (19). Ved bruk av et monofilamentært suturmateriale, fjernes suturene først etter 10 til 14 dager; men tilhelingen skal kontrolleres også ved 7 dager. Kirurgisk sårpakning brukes bare ved gingivektomier. De første 4 til 6 uker etter inngrepet skal pasientene skylle med klorheksidin to ganger daglig. Det er viktig at det oppnås full sårtilheling med et endelig, stabilt margo gingivae nivå før oppstart av protetisk behandling. Hvis praktisk mulig, bør derfor avsluttende preparering vente 8 til 12 uker (20).
Kasuistikker
De fire påfølgende kasus ble alle behandlet med en av de beskrevne kirurgiske teknikker. Planlagt behandling i første kasus var metall-keram (MK) kroner på 16 og 17. Begge molarene var tidligere rotbehandlet, og det ble bestemt å forsyne 17 med støpt konus og 16 med kjerneoppbygning med glassionomersement. Gjenværende tannsubstans var utilstrekkelig for å oppnå ønsket retensjons- og motstandsform. Lommesondering viste bløtvevslommer på samtlige flater, henholdsvis 5 og 6 mm (Figur 2A). Nettopp dette gjorde det mulig å oppnå lengre klinisk kroner ved å utføre gingivektomi rundt begge molarene (Figur 2B). Seks uker postoperativt ble preparering, avtrykk og seinere sementering utført under supragingivale forhold og med lett tilgjengelighet (Figur 2C). Dette kasus illustrerer en svært vanlig klinisk problemstilling der både periodontal og protetisk prognose sannsynligvis er forbedret ved hjelp av et enkelt preprotetisk inngrep.
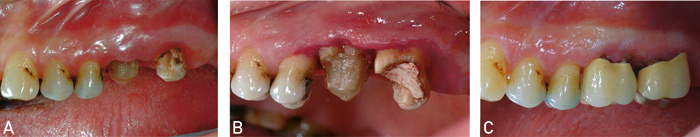
Figur 2. A: Planlagt kroneterapi 16, 17 med bløtvevslommer (preoperativt, tatt i speil). B: Etter utført kroneforlenging (gingivektomi, tatt i speil). C: Fem måneder postoperativt etter sementering av metall-keram (MK) kroner 16, 17 (tatt i speil).
I neste kasus var det planlagt en brokonstruksjon 15 – 13. Kort klinisk krone samt liten antagonistavstand på pilar 15 kompliserte den protetiske rehabiliteringen (Figur 3A). Siden det kun ble målt lomme distalt 15 (5 mm), var det ikke mulig å løse problemet med gingivektomi (Figur 3B). Alternative behandlingsformer som devitalisering og framstilling av stiftkonus, kjeveortopedisk ekstrusjon («forced eruption») eller preparering for parapulpale stifter ble diskutert. Det siste behandlingsalterantivet er teknisk krevende og med en stor fare for pulpaperforasjon. Problemet med 15 ble løst med en preprotetisk kroneforlenging som gav forlenget klinisk krone og rom for økt antagonistavstand. Krone/rot forholdet var tilfredsstillende, noe som er et avgjørende krav for å velge denne behandlingsformen. Det ble utført intrasulkulære snitt, bukkal og lingual lapp ble mobilisert og ønsket beinreduksjon markert (Figur 3C). Etter utført beinreduksjon og rotinstrumentering, ble operasjonsområdet lukket med enkle interdentale suturer. Suturene ble fjernet 10 dager postoperativt (Figur 3D). Grunnet særlig rask tilheling, fikk pasienten innsatt en MK-bro allerede 6 uker seinere (Figur 3E).
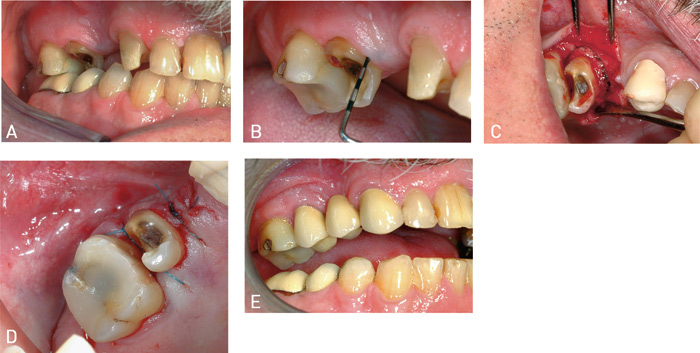
Figur 3. A: Grovpreparert for planlagt bro 15 – 13 (preoperativt). Liten antagonistavstand palatinalt 15. B: Tann 15 med 3 mm sulkusdybde mesialt. C: Markering av planlagt beinreduksjon (ca. 3 mm). D: Etter trimming av bløtvevslapp og suturering. E: Ferdig sementert MK-bro 15 – 13.
Den tredje pasienten hadde tidligere fått innsatt en brokonstruksjon 13 – 23 (Figur 4A). Ved konsultasjon ble det diagnostisert sekundær rotkaries grad V på pilar 23 (Figur 4B). En ny fast protetisk konstruksjon var helt avhengig av pilarstøtte på 23. Ved ekstraksjon, var partiell overkjeveprotese eller protetisk rehabilitering med dentale implantater eneste behandlingsalternativ. Preoperativt røntgen 23 (Figur 4B) viser en gunstig rotlengde (17 mm) og lite marginalt beintap. Deler av eksisterende bro ble spaltet og fjernet og subgingivalt beliggende rot ble ekskavert for karies (Figur 4C). Uten sonderbare bløtvevslommer ble kroneforlenging med beinreduksjon vurdert som eneste alternativ for å kunne bruke 23 som bropilar. Ved hjelp av apikalforskjøvet lapp med beinreduksjon (Figur 4D) ble frisk tannsubstans tilgjengelig for klammerfeste (Figur 4E), aseptisk endodontisk vitalbehandling og preparering. Pilar 23 ble forsynt med støpt konus (Figur 4F). Den ferdige brokonstruksjonen 13 – 24 ble sementert 5 måneder postoperativt. (Figur 4G).
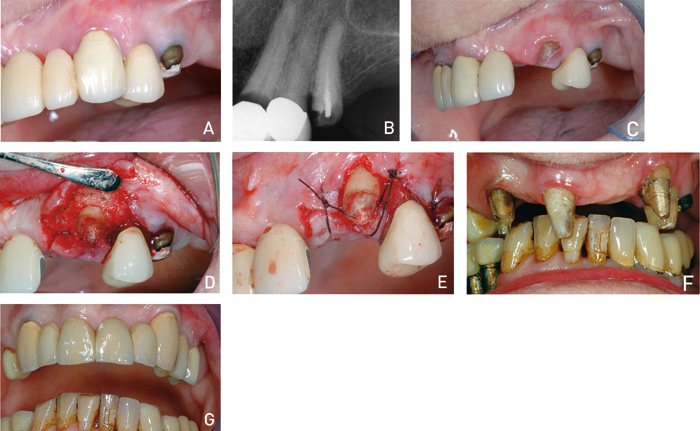
Figur 4. A: Preoperativt bilde med eksisterende MK-bro13 – 23. B: Preoperativt røntgenbilde viser sekundær rotkaries grad V på bropilar 23. Rotlengde 17 mm og lite marginalt beintap. C: Subgingival lokalisasjon av rot 23 etter spalting av bro. D: Rot 23 etter mobilisering av bukkal og palatinal lapp og markert planlagt beinreduksjon (ca. 3 mm). E: Rot 23 nå i supragingival posisjon etter trimming og suturering av lappene. F: Etter preparering for ny MK-bro 13 – 24. Pilar 23 er forsynt med stiftkonus. Det ble satt en enkel MK-krone på 25. G: Fem måneder postoperativt etter sementering av MK-bro 13 – 24 og MK-krone 25.
Neste kasus illustrerer en helt annen indikasjon for kroneforlenging, nemlig estetikk. Pasienten syntes hun viste for mye tannkjøtt («gummy smile») og ønsket derfor lengre kliniske kroner i overkjeve front (Figur 5A). Denne pasienten hadde et preoperativt bredde-til-lengde-forhold på 107 % for 11 og 96 % på 21 (Figur 5A). For å hindre drag i bukkal lapp under sårtilhelingen etter den kirurgiske kroneforlengingen, ble høyt festet frenulum korrigert ved frenektomi. Nødvendig beinreduksjon ble på forhånd nøye kalkulert og markert på crista alveolaris (Figur 5B). Etter beinreduksjon fra 13 til 23 (5C), ble lappene trimmet og suturert. Det ble avslutningsvis lagt klasse 4-fyllinger mesialt på 12 og 22. Sluttresultatet 12 måneder postoperativt viser en bredde-til-lengde-ratio på 86 % for 11 og 87 % for 21 (Figur 5D).
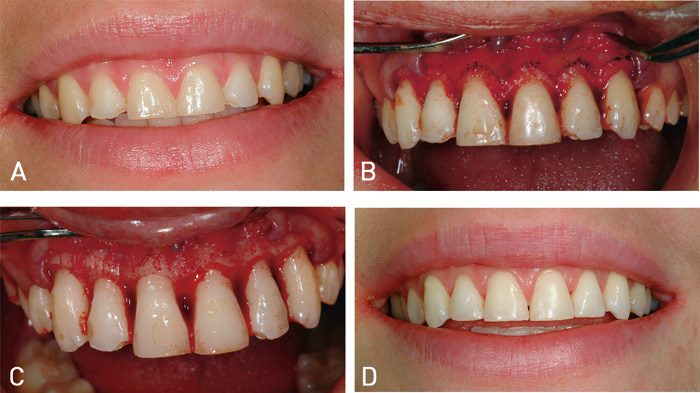
Figur 5. A: Front overkjeve med et bredde-til-lengde ratio på 107 % på 11 og 96 % på 21 (preoperativt). B: Mobilisert og markert planlagt beinreduksjon. C: Etter utført beinreduksjon. D: Ett år postoperativt. Pasienten har nå et bredde-til-lengde forhold på 86 % på 11 og 87 % på 21. Det er lagt klasse 4 fyllinger på mesiale hjørner 12 og 22.
Diskusjon
Søket etter litteratur på PubMed viste at kroneforlenging som protetisk forbehandling ikke har vært et sentralt tema blant tannleger i Skandinavia. Nettsøket resulterte i flere kasuistikker, oversiktsartikler og retrospektive, så vel som prospektive studier, men flest fra USA, Storbritannia og Tyskland. Dette befester vårt inntrykk at det til nå har vært større fokus på stiftkroner og dype subgingivale restaureringer som preprotetisk behandlingsform ved manglende retensjon. Vårt mål med denne artikkelen har vært å belyse behandlingssituasjoner der preprotetisk kroneforlenging ikke bare har gjort det mulig å bevare tenners vitalitet, men også legge til rette for en supragingival plassering av restaureringskanten og dermed lette bevaringen av et friskt periodontium.
Denne artikkelen presenterer fire kliniske kasus. Lommesondering i første kasus viste bløtvevslommer på alle flater rundt de aktuelle tenner, og derfor kunne manglende retensjon og subgingival lokalisasjon av restaureringskanter løses med en enkel preprotetisk gingivektomi. De to neste kasus illustrerer kirurgisk kroneforlenging på pilarer uten bløtvevslommer. For å oppnå tilstrekkelig retensjon og avstand fra prepareringskant til crista alveolaris, måtte alveolært bein fjernes. I kasus nummer tre var det også viktig å eksponere supragingival tannsubstans for stabilt klammerfeste slik at endodontisk terapi kunne utføres under aseptiske forhold. Den faste brokonstruksjonen var helt avhengig av at 23 ble bevart, hvilket forutsatte en preprotetisk kroneforlenging. Det siste kasus viser eksempel på estetiske indikasjoner der pasienten opplevde et uttalt misforhold mellom størrelsen på de kliniske kronene i overkjevens front og graden av gingivaeksponering. Med enkle kirurgiske inngrep ble et uheldig bredde-til-lengde-forhold korrigert. Behandlingen gav et tilfredsstillende resultat uten framstilling av skallfasetter eller alternativ protetisk behandling
Ved estetiske indikasjoner er det særlig viktig i den prekirurgiske planleggingen å vurdere emalje-sement-grensens (ESG) beliggenhet i forhold til margo gingivae. Det er en klar fordel at ESG ligger subgingivalt, og et vellykket sluttresultat er helt avhengig av en flytende krone-rot-overgang. Kroneforlenging utført på funksjonelle så vel som estetiske indikasjoner er således helt avhengig av en nøyaktig preoperativ planlegging.
Ved å addere verdien for sulkusdybden til den biologiske bredden får en, som tidligere nevnt, den totale høgden på det dentogingivale kompleks. Den refererte verdien på ca. 3 mm bygger på målinger utført på tenner fra et autopsimateriale og er et gjennomsnittstall for ulike tanngrupper (9). I klinisk sammenheng er det begrenset dokumentasjon for å bruke denne verdien på enkelttenner. Nyere kliniske studier har imidlertid vist, at hvis det er planlagt å utføre kroneforlenging for en spesiell tann med friske periodontale forhold, kan den postoperative dimensjonen av det dentogingvale komplekset estimeres ved å bruke kunnskapen om tannens preoperative mål (21, 22). Dette betyr i praksis at ønsker en å øke retensjonen for en restaurering som ligger 1 mm subgingivalt med ca. 2 mm, må crista alveolaris reduseres med 3 mm (1 pluss 2 mm), dersom behandler ønsker å legge restaureringskanten i nivå med gingiva. Hvis praktisk mulig, blir den alveolære beinreduksjonen mest korrekt beregnet dersom den protetiske prepareringen gjennomføres før kirurgisk kroneforlenging (som i det andre kasus). Etter at lappen er mobilisert, kan dimensjonen på det dentogingvale kompleks med letthet settes av fra prepareringsgrensen og ned på crista alveolaris. Disse målingene bestemmer da den nødvendige reduksjonen av alveolært bein. Det er ellers viktig å minne om at en kirurgisk kroneforlenging med fjerning av alveolært bein er en irreversibel behandling, og at et vellykket behandlingsresultat er avhengig av en nøyaktig kalkulering og påfølgende reduksjon av crista alveolaris.
En spennende problemstilling som melder seg når preprotetisk kroneforlenging diskuteres, er om det er forskjell i postoperativt beinnivå over tid etter «kirurgisk»- og «ikke-kirurgisk» reduksjon av festenivå. Ved kirurgisk kroneforlenging utføres en styrt reduksjon og etter en avsluttet tilhelingsperiode med beintap på 0,5 – 1,0 mm, har flere oppfølgningsstudier dokumentert påfølgende stabilitet (21, 23). En subgingival preparering med påfølgende subgingival plassering av restaureringskanten, vil kunne gi et ukontrollerbart festetap og eksponering av skjemmende kronekanter på grunn av gingivale retraksjoner (4-8). Det har ikke vært mulig å finne studier med lang observasjonstid som har sammenlignet «kirurgisk»- og «ikke-kirurgisk» nedbrytning. Så spørsmålet lar seg vanskelig besvare. En slik sammenligningsstudie krever et «split-mouth design» for å standardisere interindividuelle hygieneforskjeller, og etisk godkjenning blir vanskelig på pasientnivå. Selv uten en tung vitenskapelig dokumentasjon av redusert festetap over tid ved kroneforlenging, har behandlingsformen store praktiske fordeler. Preparering kan i de fleste tilfeller utføres supragingivalt uten kompliserende blødning, og siden tilstrekkelig retensjon er sikret preprotetisk, er det ikke nødvendig å legge restaureringskanten subgingivalt. Kirurgisk kroneforlenging legger således et godt grunnlag for å sikre friske gingivale forhold også etter restaurering.
Takk
Takktil Rune Haakonsen, fototeknisk laboratorium, og Inge Fristad, Institutt for klinisk odontologi, UiB.
Hovedbudskap | |
|---|---|
• |
Kirurgisk kroneforlenging kan være en nyttig preprotetisk behandling ved lite gjenværende tannsubstans |
• |
Ved restaurering av tenner bør det tas hensyn til den biologiske bredden |
• |
Kroneforlenging øker retensjonsarealet og vil ved en supragingival plassering av kronekanten bidra til å bevare et friskt periodontium |
English summary
Byberg R, Wathne Å, Nesse H, Leknes KN.
Crown lengthening – when is this a necessary pre-prosthetic therapy
368 – 74.
Periodontal health is of paramount importance for all teeth, both sound and restored. When the clinical crowns of teeth are dimensionally inadequate, it is hard to accomplish an esthetically and biologically acceptable restoration. Crown lengthening is a periodontal resective procedure, aiming at removing supporting periodontal structure to gain sound tooth structure above the alveolar crest level. The crown lengthening procedure can be limited to the soft tissues when there is enough gingiva coronal to the alveolar bone. However, the majority of cases will involve bone recontouring as well as gingival resection to accommodate esthetic and functional demands. This article reviews the concept of biologic width, indications and contraindications for crown lengthening, and surgical techniques. Four cases are presented utilizing crown lengthening as an integral part of treatment to restore teeth and to correct compromised esthetic smile.
Referanser
1. Valderhaug J, Birkeland JM. Periodontal conditions in patients 5 years following insertion of fixed prostheses. Pocket depth and loss of attachment. J Oral Rehabil 1976; 3: 237 – 43.
2. Waerhaug J. Healing of the dento-epithelial junction following subgingival plaque control. II: As observed on extracted teeth. J Periodontol 1978; 49: 119 – 34.
3. Silness J. Fixed prosthodontics and periodontal health. Dent Clin North Am 1980; 24: 317 – 29.
4. Broadbent JM, Williams KB, Thomson WM, Williams SM. Dental restorations: a risk factor for periodontal attachment loss? J Clin Periodontol 2006; 33: 803 – 10.
5. Maynard JG, Jr., Wilson RD. Physiologic dimensions of the periodontium significant to the restorative dentist. J Periodontol 1979; 50: 170 – 4.
6. Orkin DA, Reddy J, Bradshaw D. The relationship of the position of crown margins to gingival health. J Prosthet Dent 1987; 57: 421 – 4.
7. Padbury A, Jr., Eber R, Wang HL. Interactions between the gingiva and the margin of restorations. J Clin Periodontol 2003; 30: 379 – 85.
8. Allen EP. Use of mucogingival surgical procedures to enhance esthetics. Dent Clin North Am 1988; 32: 307 – 30.
9. Gargiulo AW, Wentz FM, Orban B. Dimensions and relations of the dentogingival junction in humans. J Periodontol 1961; 32: 261 – 7.
10. Vacek JS, Gher ME, Assad DA, Richardson AC, Giambarresi LI. The dimensions of the human dentogingival junction. Int J Periodontics Restorative Dent 1994; 14: 154 – 65.
11. Berglundh T, Lindhe J. Dimension of the periimplant mucosa. Biological width revisited. J Clin Periodontol 1996; 23: 971 – 3.
12. Parma-Benfenati S, Ferreira PA, Fugazzotto PA, Calura G, Berdichevsky M, Ruben MP. Progressive systemic sclerosis (scleroderma): oral-mucosal changes. Gen Dent 1986; 34: 107 – 12.
13. Tal H, Soldinger M, Dreiangel A, Pitaru S. Periodontal response to long-term abuse of the gingival attachment by supracrestal amalgam restorations. J Clin Periodontol 1989; 16: 654 – 9.
14. Yeh S, Andreana S. Crown lengthening: basic principles, indications, techniques and clinical case reports. NY State Dent J 2004; 70: 30 – 6.
15. Townsend CL. Resective surgery: an esthetic application. Quintessence Int 1993; 24: 535 – 42.
16. Galler C. The periodontal infrastructure. Dent Clin North Am 1998; 42: 579 – 94.
17. Kay HB. Esthetic considerations in the definitive periodontal prosthetic management of the maxillary anterior segment. Int J Periodontics Restorative Dent 1982; 2: 44 – 59.
18. Konikoff BM, Johnson DC, Schenkein HA, Kwatra N, Waldrop TC. Clinical crown length of the maxillary anterior teeth preorthodontics and postorthodontics. J Periodontol 2007; 78: 645 – 53.
19. Leknes KN, Røynstrand IT, Selvig KA. Human gingival tissue reactions to silk and expanded polytetrafluoroethylene sutures. J Periodontol 2005; 76: 34 – 42.
20. Wagenberg BD, Eskow RN, Langer B. Exposing adequate tooth structure for restorative dentistry. Int J Periodontics Restorative Dent 1989; 9: 322 – 31.
21. Lanning SK, Waldrop TC, Gunsolley JC, Maynard JG. Surgical crown lengthening: evaluation of the biological width. J Periodontol 2003; 74: 468 – 74.
22. Perez JR, Smukler H, Nunn ME. Clinical evaluation of the supraosseous gingivae before and after crown lengthening. J Periodontol 2007; 78: 1023 – 30.
23. Donnenfeld OW, Hoag PM, Weissman DP. A clinical study on the effects of osteoplasty. J Periodontol 1970; 41: 131 – 41.
Adresse: Knut N. Leknes, Institutt for klinisk odontologi – periodonti, Det medisinsk-odontologiske fakultet, Årstadveien 17, 5009 Bergen. E-post: knut.leknes@odont.uib.no
Artikkelen har gjennomgått ekstern faglig vurdering.