Komplikasjon etter frenektomi
Frenulum er ein anatomisk struktur som inneheld kollagene fibrar. Eit høgt festa frenulum kan i enkeltkasus forårsaka drag i margo gingiva og såleis medverka til utvikling av gingivale retraksjonar. Frenektomi er eit kirurgisk inngrep som vert utført for å fjerna frenulum med tilhøyrande fiberfeste til periost og/eller til alveolært bein.
Føremålet med denne kasuistikken er å visa døme på ein komplikasjon etter frenektomi i underkjevefronten på ein pasient som tidlegare hadde fått utført kjeveortopedisk behandling, omtala den kirurgiske teknikken som var brukt til å behandla komplikasjonen og presentera «ver varsam-reglar» ved utføring av frenektomi.
Denne pasienten hadde tynn gingival vevstype, og for å minska risikoen for utvikling av labiale retraksjonar, vart det utført ein frenektomi. Under det kirurgiske inngrepet vart manglande alveolært beindekke på 31 eksponert og utilstrekkeleg sårlukking førte til utvikling av ein labial retraksjon. Komplikasjonen vart behandla med bindevevstransplantat og «konvolutt-teknikk». Ved frenektomi på pasientar med auka risiko for eksponering av beindehisensar, er det kritisk at avstanden mellom insisjonane ikkje vert for stor og at dei i hovudsak vert lagde i rørleg mukosa for å oppnå optimal sårlukking.
Hovedbudskap | |
|---|---|
· |
Frenektomi kan ved drag frå frenulum vera ein høveleg prosedyre for å førebyggja gingivale retraksjonar |
· |
For å redusera risikoen for eksponering av beindehisens under det kirurgiske inngrepet, må gingival vevstype og alveolær beintjukkleik vurderast preoperativt |
· |
Ved frenektomi på pasientar med auka risiko for eksponering av beindehisensar, må insisjonar utførast med minst mogleg avstand og helst i rørleg mukosa |
· |
Skulle det oppstå ein postoperativ komplikasjon, er det operatøren sitt ansvar å tileigna seg kunnskap og kompetanse til å behandla komplikasjonar |
Gingival retraksjon er definert som ei apikal forflytting av margo gingiva frå ein normal posisjon på tannkrona til eit nivå apikalt for emalje-sement-grensa med blottlegging av rotoverflata (1). Det er mest vanleg at retraksjonar oppstår labialt (2). Påverknaden av gingiva er multifaktoriell og følgjeleg er det vanskeleg å trekkja fram ein mekanisme eller faktor som årsak til gingival retraksjon (3). I mange kasus vert likevel traumatisk tannpuss og plakkindusert periodontal inflammasjon vurderte som utløysande faktorar (4). Ei anna mogleg årsak er kjeveortopedisk behandling, og då særleg flytting av tenner til posisjonar utanfor labial eller lingval alveolær beinplate (5). Ei slik flytting kan føre til tap av alveolært bein eller utvikling av labiale/lingvale beindefektar (6). Om kjeveortopedisk tannflytting aleine er årsak til utvikling av gingivale retraksjonar, eller om andre faktorar som traumatisk børsting også må vera til stades, er eit uavklart spørsmål.
Eit høgt festa frenulum er ein anatomisk struktur som kan påverka margo gingiva og medverka til utvikling av gingivale retraksjonar (7). Frenulum er ein mukosafold som til vanleg inneheld kollagene fibrar som festar leppe og kinn til alveolære mukosa, og/eller til gingiva og til periost. Eit frenulum kan utgjera eit problem om fibrane festar for nær margo gingiva. Ved aktivt strekk frå frenulum vert den marginale delen av gingiva trekt bort frå tannoverflata og såleis kunna føra til auka plakkakkumulering i sulkusområdet (8). Eit høgt festa frenulum vil dessutan kunna hemma tilgangen til optimalt dagleg reinhald. Det er mest vanleg å diagnostisera høgt festa frenulum mellom maksillære og mandibulære sentrale incisivar og i hjørnetann-/premolarområdet.
Uttrykka frenektomi og frenotomi beskriv kirurgiske inngrep med ulikt omfang. Frenektomi er total fjerning av frenulum med tilhøyrande fiberfeste til periost og alveolært bein. Frenotomi er ein meir overflatisk eksisjon av frenulum utan fjerning av djupt festa kollagene fibrar (8). Særleg ved frenektomi kan ein ved uheldig utføring av inngrepet eksponera delar av rotoverflata. Er rota utan alveolært beindekke frå det marginale mot det apikale, vert eksponeringa omtala som ein beindehisens. Har den eksponerte rota ei intakt beinsone marginalt, er dette eit døme på ein fenestrasjon.
Føremålet med denne kasuistikken er å visa døme på ein komplikasjon etter frenektomi i underkjevefronten, beskriva ein kirurgisk teknikk som vart brukt til å behandla komplikasjonen og presentera «ver varsam-reglar» ved utføring av frenektomi.
Kasuistikk
Kasuset er ei kvinne på 31 år, utan kjente sjukdommar eller bruk av legemiddel. Ho fekk utført kjeveortopedisk behandling i tenåra og seinare i 2017 på grunn av residiv. Ei tid etter påsetting av fast apparatur i 2017, merka pasienten ei gradvis utvikling av ein gingival retraksjon lingvalt 41 (figur 1 A). Ved tilvisingstidspunktet, vart pasienten diagnostisert med ein lingval retraksjon på 4 mm i vertikal og 1,5 mm i horisontal retning på 41. Vevstypen vart vurdert som tynn. Akseretninga på 41 vart karakterisert som nøytral utan labial eller lingval tipping. Der var tydeleg drag frå labialt frenulum og med ei smal sone av keratinisert, festa gingiva koronalt for fiberfestet (figur 1 B). Den lingvale defekten vart klassifisert etter Smith sin klassifikasjon (einaste system som klassifiserer lingvale/palatinale retraksjonar). Røntgenbilete av tann 41 viser kort rot utan interdentalt festetap, men med utvida rothinnespalte i apikale halvdel. Incisiven responderte positivt på kuldetest.
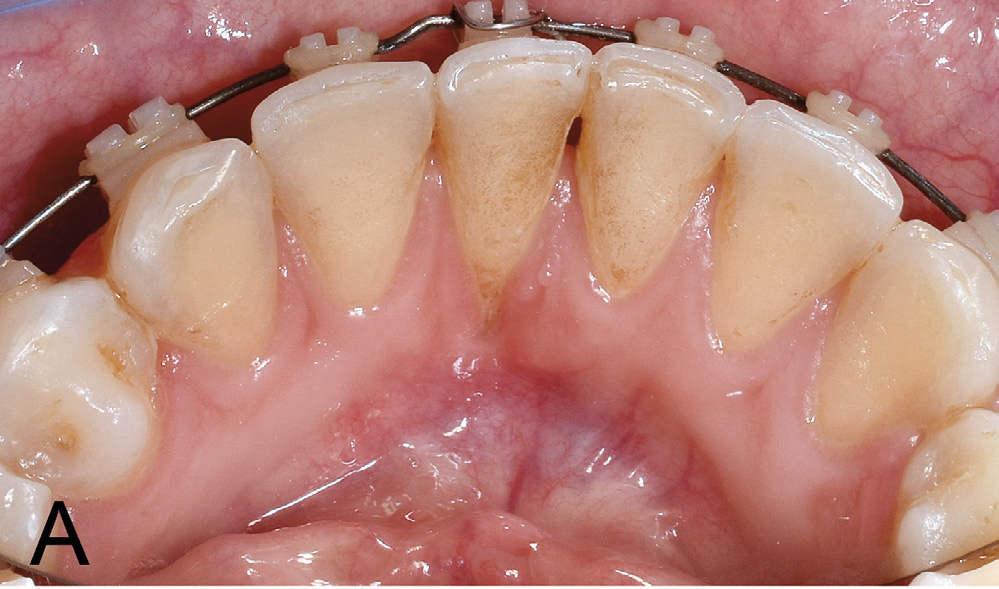
Figur 1 A. Lingval retraksjon 41.
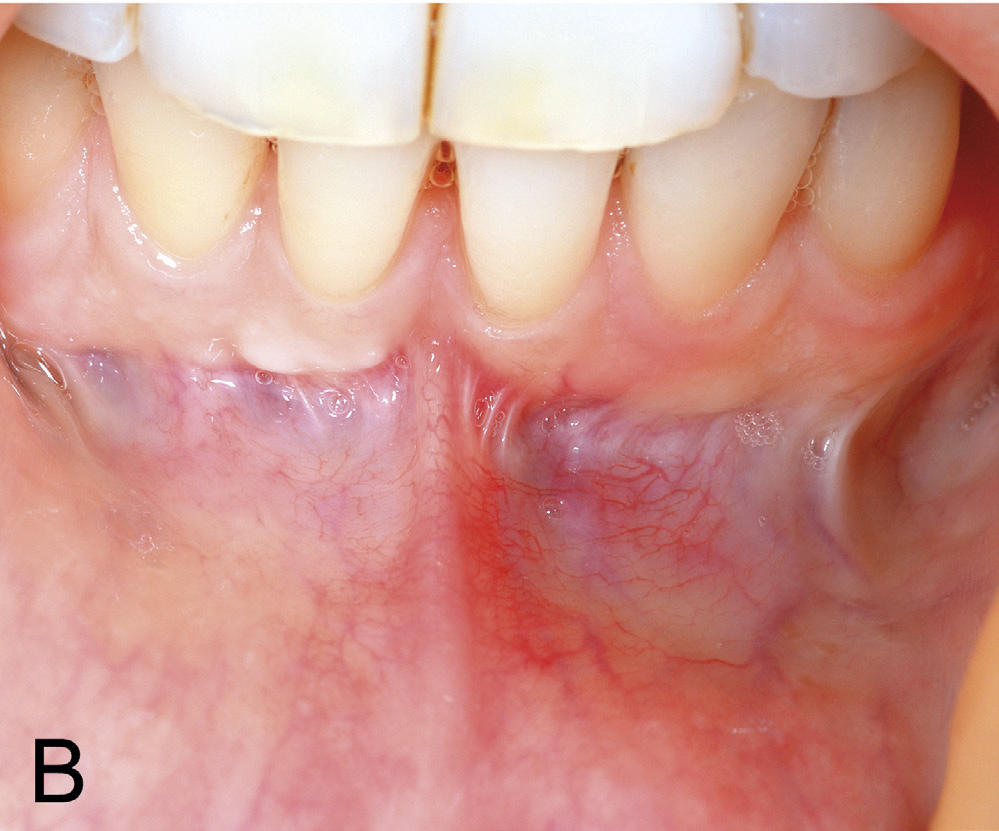
Figur 1 B. Frenulumdrag mot margo gingiva regio 31, 41 med ei smal sone av keratinisert, festa gingiva koronalt for fiberfestet.
Basert på kliniske og røntgenologiske funn vart det i begge kjevar bestemt å instruera pasienten i atraumatisk børsteteknikk både lingvalt og labialt. På grunn av usikker prognose ved eit kirurgisk inngrep lingvalt vart det ikkje tilrådd å dekka retraksjonen 41 med eit ganetransplantat. For å redusera risikoen for utvikling av labiale retraksjonar, ville det ha ein førebyggjande effekt å fjerna drag frå frenulum (figur 1 B). Det vart difor bestemt å utføra ein frenektomi med eksisjon av marginale fiberdrag. Under inngrepet vart det diagnostisert ein dehisens labialt på 31 (figur 2 A). Etter eksisjon av periostfesta fiberdrag vart insisjonane freista lukka med seks enkle suturar (figur 2 B). På grunn av brei sårflate koronalt, vart det ikkje oppnådd fullgod sårlukking i festa gingiva. Dette resulterte i ei utilsikta eksponering av beindehisensen 31. Ved første kontroll, 7 dagar postoperativt, var det udekka området delvis lukka med sekundær tilheling. Ved suturfjerning 14 dagar postoperativt var dehisensen på 31 framleis eksponert (figur 3 A). Manglande sårdekning vart freista lukka med to nye suturar. Men ny kontroll etter 1 månad viste auka roteksponering 31 (figur 3 B). Ved postoperativ kontroll etter 1 1/2 månad hadde det marginale blautvevsbandet gått tapt og blautvevsdefekten utvikla seg til ein gingival retraksjon på 4 mm i horisontal og 3 mm i vertikal retning (figur 4).
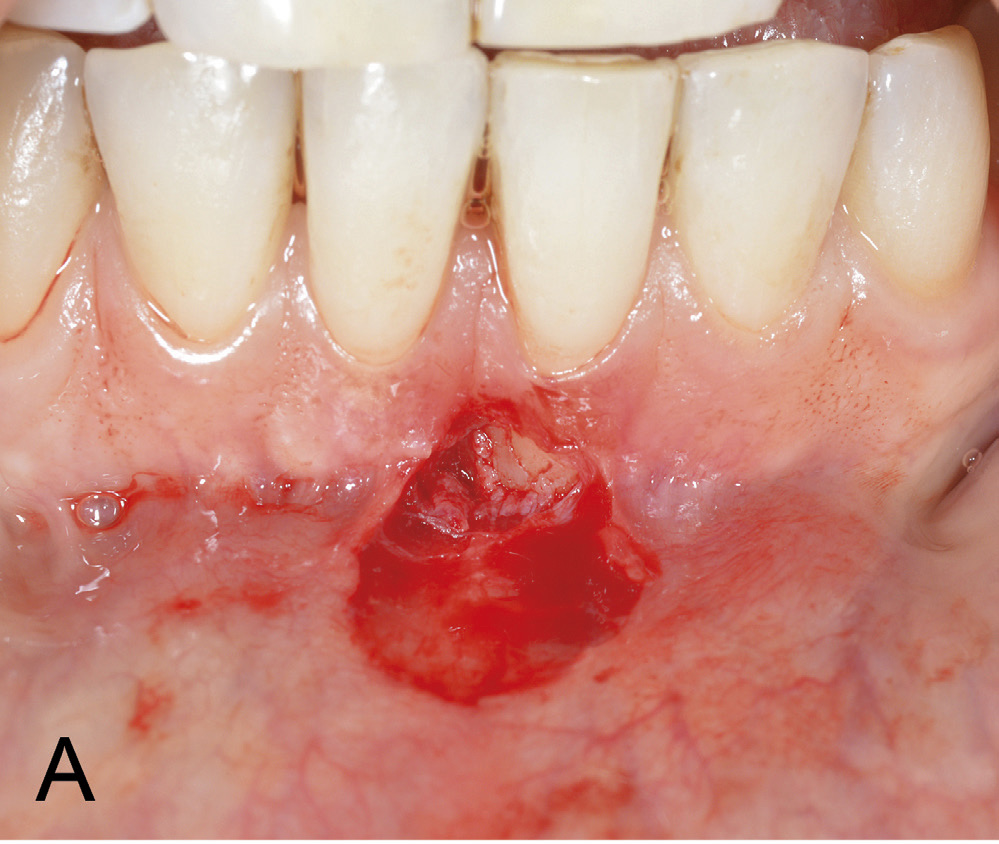
Figur 2 A. Frenektomi underkjevefront med eksponering av rotdehisens 31.
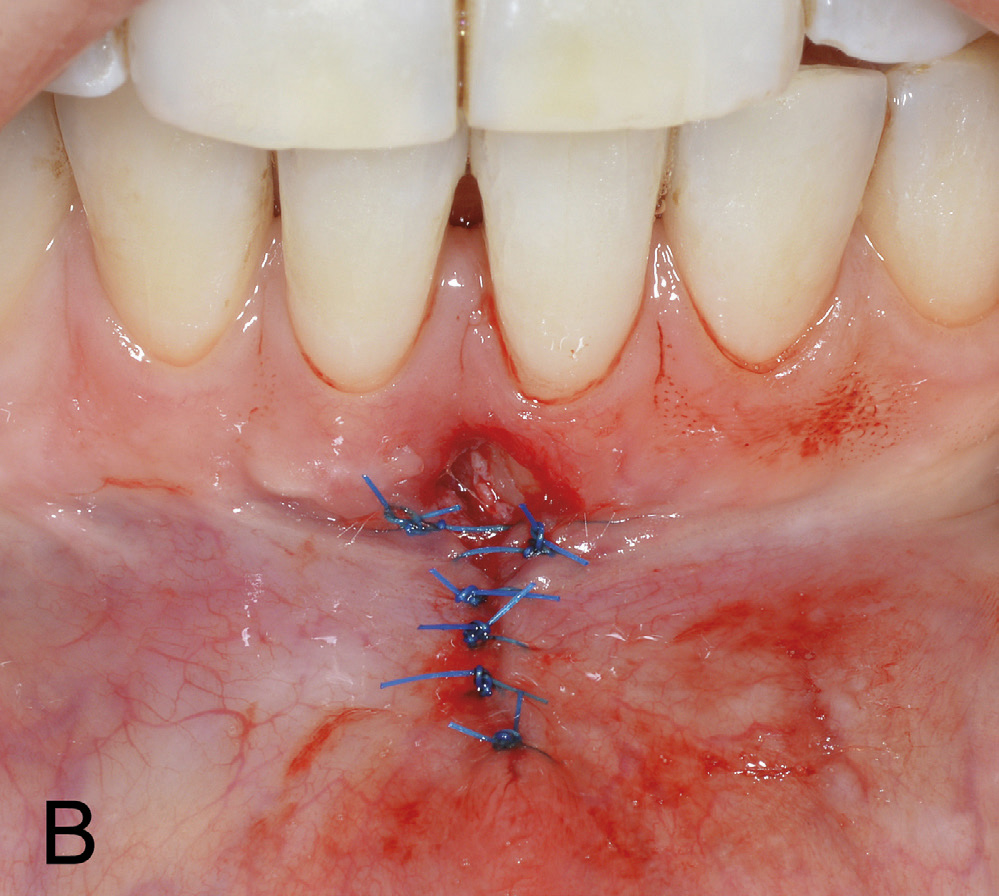
Figur 2 B. Lukking av mukosadelen av insisjonen, men utan fullgod lukking av insisjonen i festa gingiva.
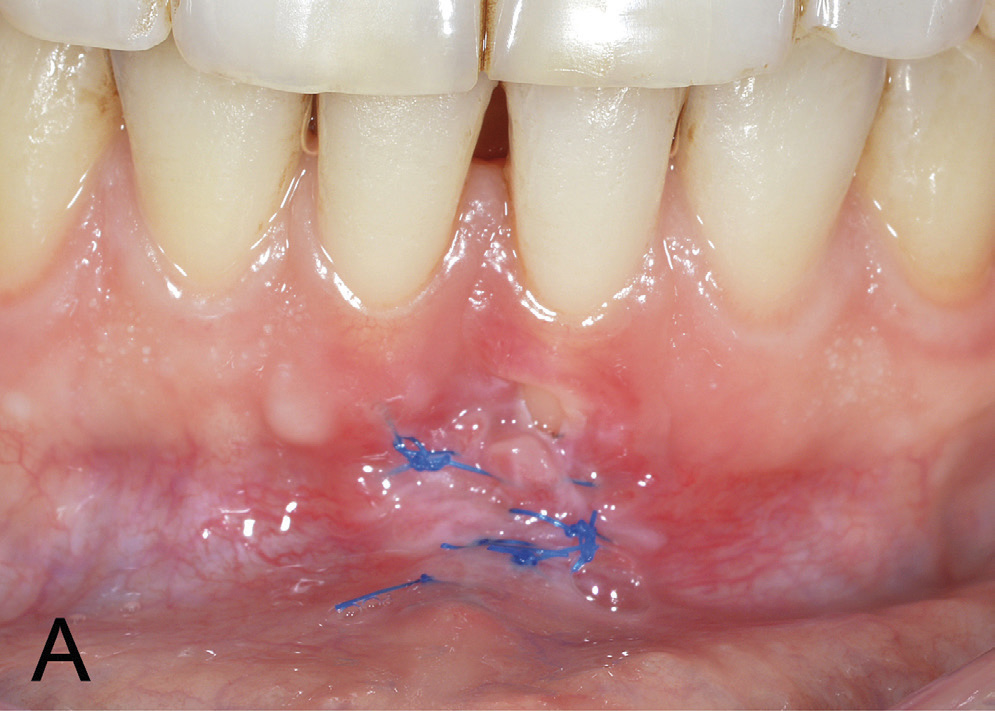
Figur 3 A. Kontroll 14 dagar postoperativt ved suturfjerning viser framleis eksponering av rotdehisens 31.
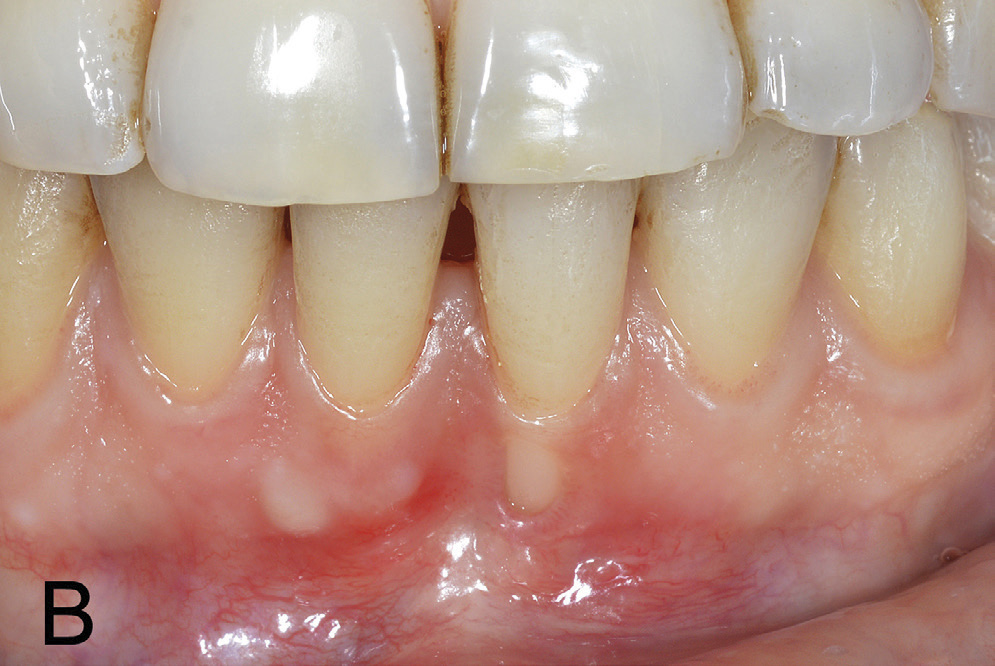
Figur 3 B. Kontroll 1 månad postoperativt viser større roteksponering og med berre eit smalt marginalt blautvevsband.
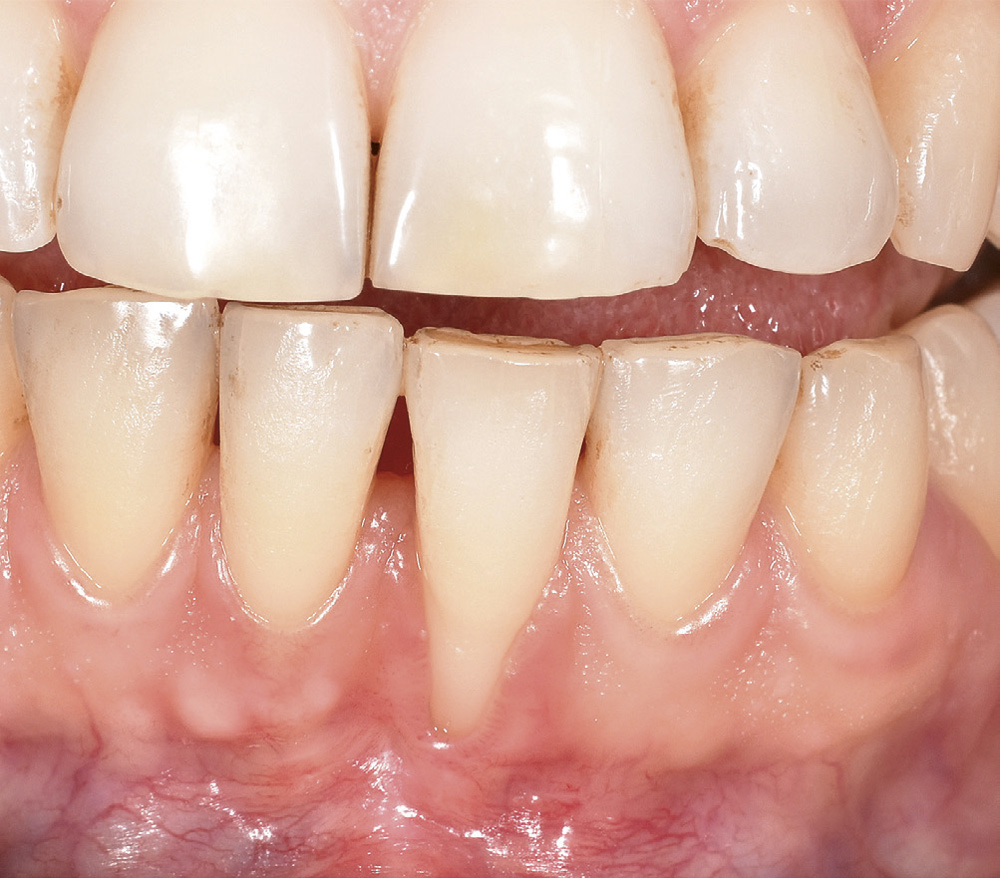
Figur 4. Ved kontroll 11/2 månad postoperativt er det marginale blautvevsbandet gått tapt og defekten har utvikla seg til ein gingival retraksjon 31.
Ein kirurgisk korreksjon med bruk av «konvolutt-teknikk» og ganetransplantat vart tilrådd som behandling for å dekka den labiale retraksjonen 31. Dette behandlingsalternativet vart diskutert med pasienten og ho samtykte. Etter å ha planert rotoverflata på 31, vart marginalt vev mobilisert og lomma utvida apikalt og lateralt utan vertikale hjelpesnitt (figur 5 A). Det vart så lagt eit horisontalt snitt tilsvarande breidda på transplantatet langs palatinale tannrekke regio 24, 25 og deretter to vertikale snitt mot midten av ganen med ei lengde som svara til høgda på transplantatet. (figur 5 B). Det underliggjande bindevevslaget vart fridissekert og transplantatet plassert i blautvevslomma labialt på 31 slik at heile retraksjonen vart dekka (figur 6). Transplantatet vart så stabilisert med ikkje-resorberbare suturar. Ganeepitelet vart replassert og primær sårlukking sikra med enkle suturar. Suturane vart fjerna 13 dagar postoperativt.
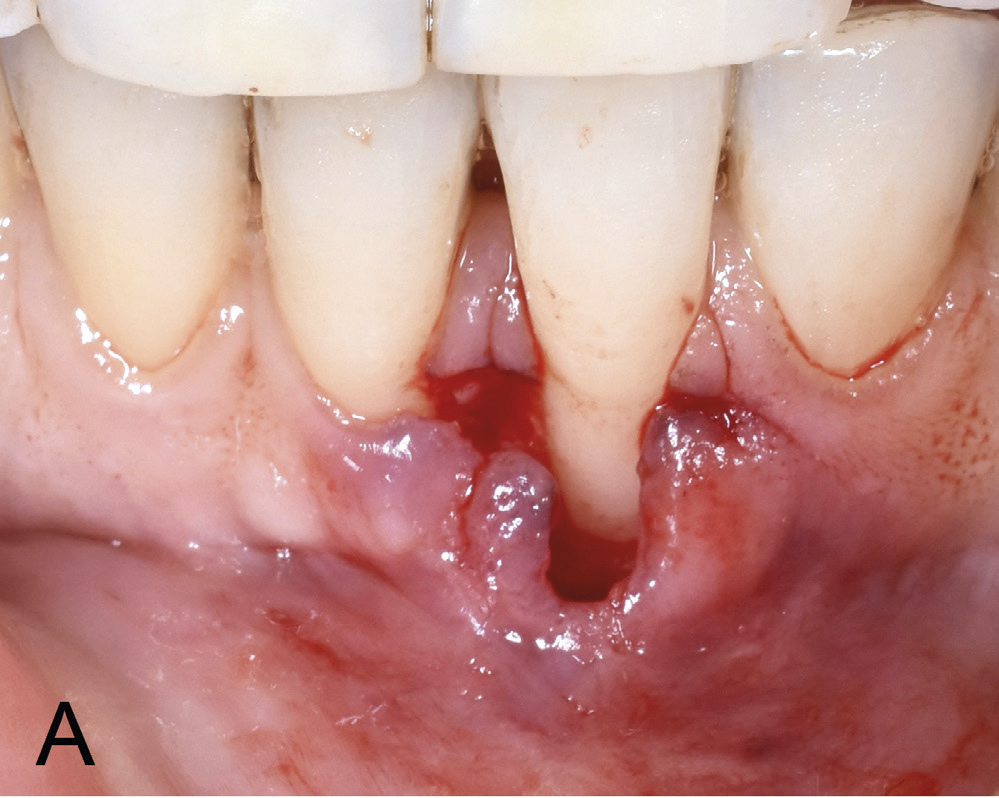
Figur 5 A. Kirurgisk mobilisert blautvevslomme labialt 31.
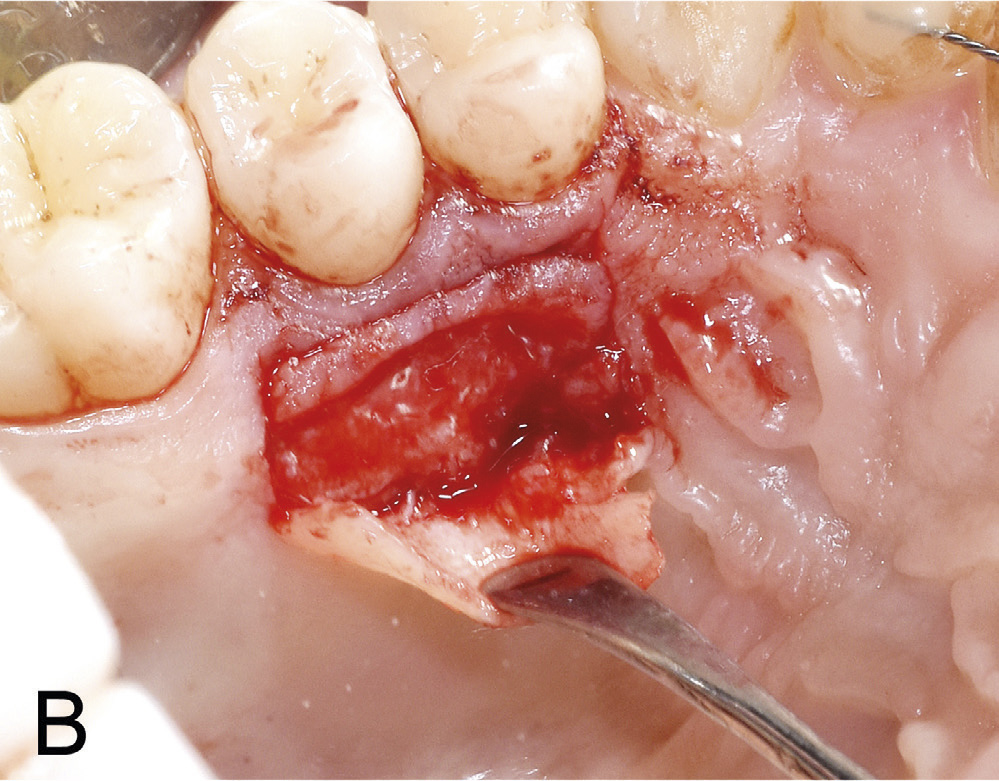
Figur 5 B. Hausting av transplantat frå ganen regio 24,25.
Kontroll etter 7 dagar viste rolege kliniske tilhøve med full dekning av retraksjonen til emalje-sement-grensa (figur 7). Raud gingiva labialt er teikn på god blodforsyning og aktiv sårtilheling i operasjonsområdet. Pasienten hadde mista ein sutur i ganen. Aktive suturar vart fjerna 6 dagar seinare. Postoperativ kontroll etter 4 månader viser optimal sårtilheling og full dekning til emalje-sement-grensa (figur 8). Eittårs kontroll viser stabile gingivale tilhøve med ei brei og kraftig sone med keratinisert gingiva labialt 31. Det er framleis full dekning (100%) av den opphavlege gingivale retraksjonen og ingen sonderbare lommer (figur 9).
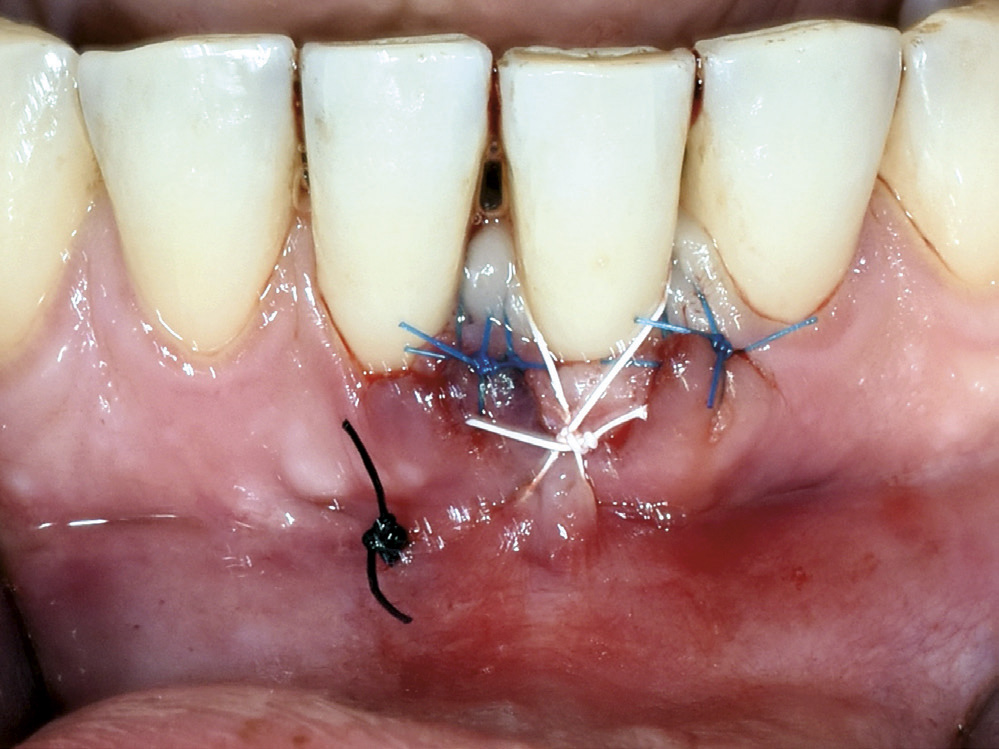
Figur 6. Transplantat plassert og suturert i lomma.
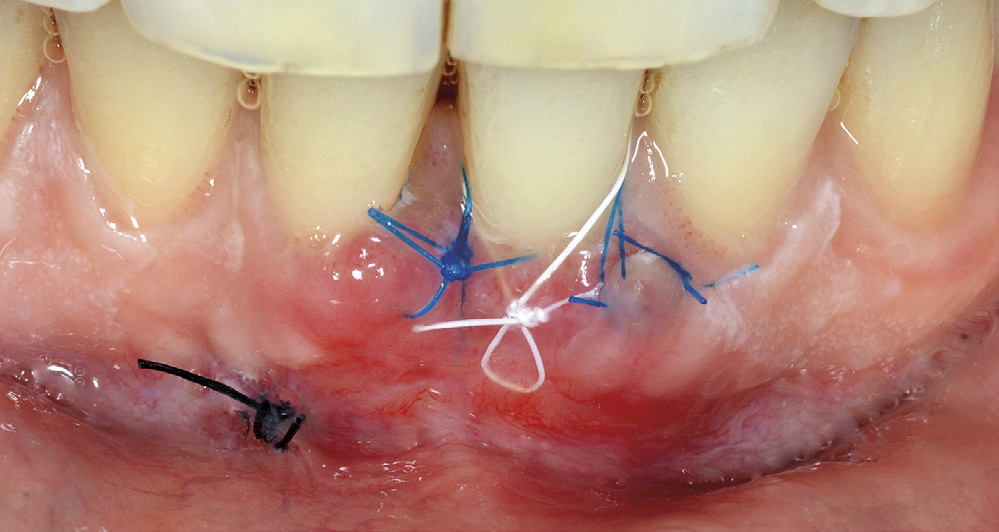
Figur 7. Kontroll 7 dagar postoperativ med alle suturane på plass.
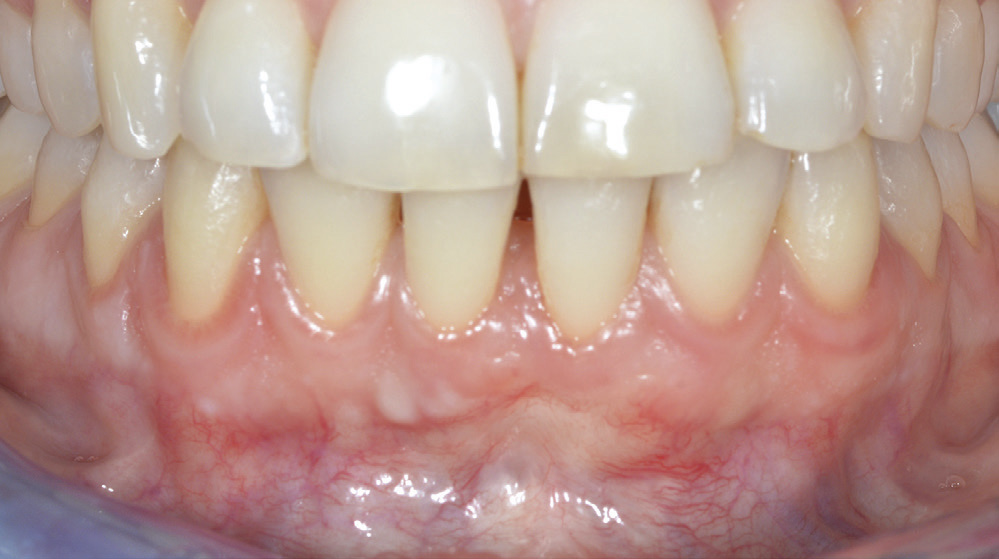
Figur 8. Kontroll 4 månader postoperativt; full dekning til emalje-sement-grensa labialt 31.
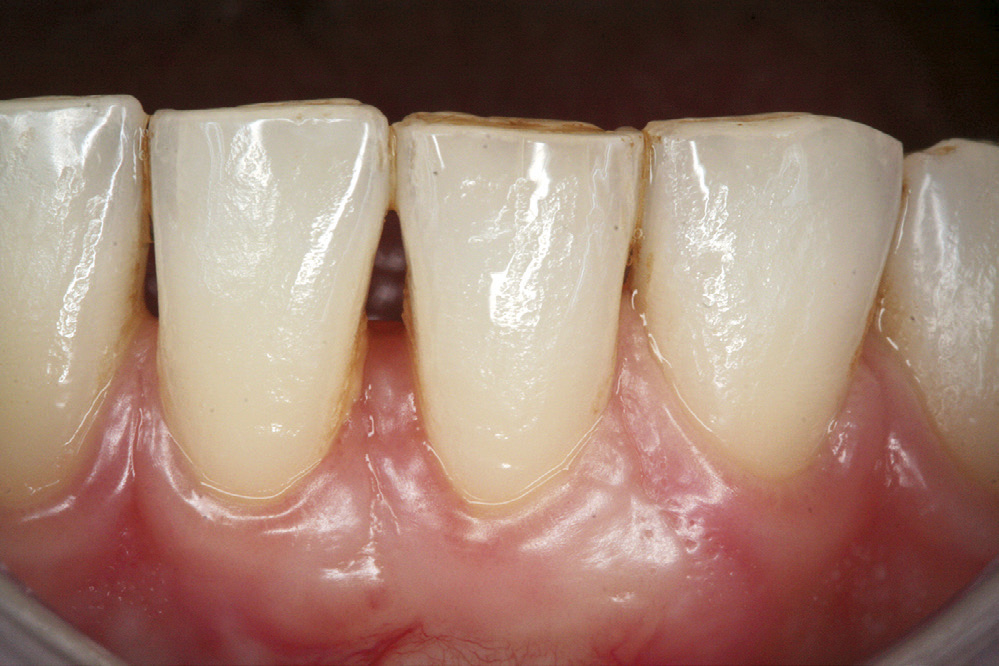
Figur 9. Kontroll 12 månader postoperativt; framleis full dekning til emalje-sement-grensa labialt 31.
Diskusjon
Ved alle former for mukogingival kirurgi er det ein reell risiko for postoperative komplikasjonar. Det er små marginar mellom eit vellukka og eit mislukka resultat ved teknikk-sensitive inngrep. Traumatisk tannpuss og plakkindusert periodontal inflammasjon er i mange kasus vurdert som dei viktigaste årsakene til utvikling av lokale gingivale retraksjonar (4). Særleg i underkjevefronten vil eit høgt festa frenulum kunna vanskeleggjera optimalt reinhald og såleis auka risikoen for plakkindusert inflammasjon. Ei svært smal sone med keratinisert, festa gingiva koronalt for frenulumfestet gjer dessutan margo gingiva særleg sårbar for fiberdrag og uheldig opning av sulkus. I dette kasuset vart det utført ein frenektomi for å fjerna marginale fiberdrag frå gingiva og såleis redusera risikoen for utvikling av ein plakkindusert labial retraksjon hos ein pasient med tynn gingival vevstype. Under det kirurgiske inngrepet vart tynt og manglande alveolært beindekke på 31 (dehisens) eksponert, og utilstrekkeleg sårlukking førte til utvikling av ein labial retraksjon. Komplikasjonen vart behandla med eit bindevevstransplantat og «konvolutt-teknikk».
Om beindehisensar oppstår under kjeveortopedisk behandling er avhengig av mange faktorar. Avgjerande faktorar er retninga og storleiken på kreftene som blir brukt, i tillegg til volum og anatomisk utforming av alveolarprosessen og gingivalt vev (9). Mest truleg kan ein unngå desse problema om morfologien av alveolarbeinet vert vurdert før kjeveortopedisk behandling. I dag er «cone-beam computed tomography» (CBCT) ein godt eigna røntgenologisk teknikk til ei slik vurdering (10). Undersøkingar med CBCT om det er skilnader i førekomst av dehisensar og/eller manglande alveolært bein hjå Angle klasse I og klasse II avdeling 1-pasientar før behandling, viste at pasientar med klasse I hadde 35% høgare førekomst av alveolære defektar enn klasse II avdeling 1. Desse resultata viste også at det er vanleg å finna defektar i alveolarbeinet (11). Ein annan studie rapporterte liknande funn (12). Ein viktig konklusjon var at kjeveortopedar må vere ekstra påpasselege ved behandling av Angle klasse I-malokklusjon.
Tap av kortikal beinplate vert oftast diagnostisert i underkjevefronten. Ein bør vera varsam ved endring av aksestilling på incisivar sidan det er vist høg førekomst både av labiale og lingvale beindefektar (11). I underkjeven er det kritisk at sluttvinkelen mellom mandibularplanet og incisivar ikkje er større enn 95° etter avslutta kjeveortopedisk behandling (13). Ved større vinkel er det fare for at rota endar utanfor alveolarprosessen, og dette aukar risikoen for at det oppstår gingivale retraksjonar (14).
Ved frenektomi på pasientar som har gjennomført kjeveortopedisk behandling, må ein i planlegginga av insisjonane ta høgde for auka risiko for labiale beindehisensar. Det er då særs viktig at avstanden mellom insisjonane ikkje vert for stor, og at dei i hovudsak ligg i rørleg mukosa. Sidan ein i det dokumenterte kasuset freista å fjerna både hovudfrenulum og laterale bifrenulum marginalt ved 31, vart avstanden mellom insisjonane heller stor og med avslutning i festa gingiva. Sidan festa gingiva ikkje lar seg lateralforskyva, vart det tilnærma umogleg å lukka defekten marginalt. Ved frenektomi i denne risikopasienten med tynn vevstype, hadde det vore tryggare å berre fjerna hovudfrenulum og i størst mogleg grad unngått fibereksisjon i festa gingiva. Det er dessutan særs viktig at det djupe fiberdraget mot alveolært bein vert fridissekert og fjerna med stor varsemd utan å eksponera rotoverflater med manglande beindekke. Når apikal roteksponering av 31 først hadde oppstått, med berre eit tynt blautvevsband marginalt utan tilstrekkeleg blodforsyning, var det berre eit tidsspørsmål før defekten utvikla seg til ein gingival retraksjon.
Sidan det kan oppstå komplikasjonar i samband med kirurgiske inngrep, er det operatøren sitt ansvar å tileigna seg kunnskap og kompetanse til også å handsama komplikasjonar. Ein labial retraksjon på 31 ville mest truleg redusera langtidsprognosen for tanna og dessutan vera kosmetisk skjemmande. I dette kasuset, med manglande tilgang på lokalt vev, var transplantatkirurgi den best eigna teknikken til å dekka retraksjonen. Dersom pasienten utfører atraumatisk børsteteknikk, har studiar synt god langtidsprognose med bindevevstransplantat og «konvolutt-teknikk» (15).
Takk
Takk til Jørgen Barth, fototeknisk laboratorium, Institutt for klinisk odontologi, UiB for ferdigredigering av figurar og til Ståle Myklebust for gjennomlesing av manuskriptet.
English summary
Sæthre T, Bunæs DF, Leknes KN.
A complication following frenectomy - A case report
[[Nor Tannlegeforen Tid 2019; 129: ]]790-9
Frenum is an anatomic structure containing collagen fibres. An attachment of frenum close to marginal gingiva may in single cases cause tissue tension and contribute to the development of gingival recessions. Frenectomy is a surgical procedure intended to completely remove the frenum including attachment of collagen fibres to periosteum and/or alveolar bone.
The purpose of this case presentation is to present a surgical complication following frenectomy in the lower front area in a previously orthodontically treated patient, describe the surgical technique used to treat the complication, and suggest «attention rules» when it comes to frenectomy.
To reduce the risk of developing labial recession in this case with a thin phenotype, a frenectomy was performed. During the surgical procedure, a bone dehiscence on 31 was exposed and incomplete wound closure elicited a postsurgical labial recession. The complication was treated with a connective graft in combination with an envelope technique. When performing frenectomy in patients with increased risk of exposing bone dehiscence, it is critical to narrow the distance between the incisions and locate them in removable mucosa to secure optimal wound closure.
Referansar
Löe H, Anerud A, Boysen H. The natural history of periondontal disease in man: prevalence, severity, and extent of gingival recession. J Periondontol. 1992; 63: 489-95.
Albandar JM, Kingman A. Gingival recession, gingival bleeding and dental calculus in adults 30 years of age and older in the United States, 1988-1994, J Periodontol. 1999; 70: 30-43.
Löe H, Theilade E, Jensen SB. Experimental gingivitis in man. J Periodontol. 1965; 36: 177-87.
Khocht A, Simon G, Person P, Denepitiya JL. Gingival recession in relation to history of hard toothbrush use. J Periodontol. 1993; 64: 900-5.
Slutzkey S, Levin L. Gingival recession in young adults, occurrence, severity and relationship to past orthodontic treatment and oral piercing. Am J Orthod Dentofacial Orthop. 2008; 134: 652-6.
Wennström JL, Linde J, Sinclair F, Thilander B. Some periodontal tissue reactions to orthodontic tooth movement in monkeys. J Clin Periodontol. 1987; 14: 121-9
Breault LG, Fowler EB, Moore EA, Murray DJ. The free gingival graft combined with the frenectomy: a clinical review. Gen Dent. 1999; 47(5): 514-8.
Takei HH, Azzi RA. Periodontal Plastic and Esthetic Surgery In: Newman MG, Takei HH, Carranza FA, editors. Clinical Periodontology. 9th ed. Philadephia: W.B. Saunders Company; 2002. p. 851-875.
Reitan F, Rygh P. Biomechanical principles and reactions. In: Graber TM, Vanarsdall RL, editors. Orthodontics: Current principles and techniques. St. Louis: Mosby; 1994: p. 96-192.
Silva MA, Wolf U, Heinicke F, Bumann A, Visser H, Hirsch E. Cone-beam computed tomography for routine orthodontic treatment planning: a radiation dose evaluation. Am J Orthod Dentofacial Orthop. 2008; 130: 410-6.
Evangelista K, Vasconcelos KdF, Bumann A, Hirsch E, Nitka M, Silva M. Dehiscence and fenestration in patients with Class 1 and Class 2 Division 1 malocclusions assessed with cone-beam computed tomography. Am J Orthod Dentofacial Orthop. 2010; 138: 133.e1-7.
Rupprecht RD, Horning GM, Nicoll BK, Cohen ME. Prevalence of dehiscences and fenestrations in modern American skulls. J Periodontol. 2001; 72: 722-9.
Yared KFG, Zenobio EG, Pacheco W. Periodontal status of mandibular central incisors after orthodontic proclination in adults. Am J Orthod Dentofacial Orthop. 2006; 130: 6.e1-8.
Allais D, Melser B. Does labial movement of lower incisor influence the level of the gingival margin? A case-control study of adult orthodontic pasients. Eur J Orthod. 2003; 25: 1-10.
Midtbø M, Dæhlin MS, Hage K, Bunæs DF, Berg E, Leknes KN. Interdisciplinary treatment of gingival recession. J Clin Orthod. 2016; 50: 97-102.
Korresponderende forfatter: Knut N. Leknes. E-post: knut.leknes@uib.no
Artikkelen har gjennomgått ekstern faglig vurdering.
Sæthre T, Bunæs DF, Leknes KN. Komplikasjon etter frenektomi. Ein kasuistikk. Nor Tannlegeforen Tid. 2019; 129: 790-6
Spesialist periodonti. Institutt for klinisk odontologi - periodonti, Det medisinske fakultet, Universitetet i Bergen
førsteamanuensis, ph.d. Institutt for klinisk odontologi - periodonti, Det medisinske fakultet, Universitetet i Bergen
professor, dr.odont. Institutt for klinisk odontologi - periodonti, Det medisinske fakultet, Universitetet i Bergen