Tine M. Søland, Petter Wilberg, Maria H. Pham, Tore Solheim
Lokalisert juvenil spongiotisk gingival hyperplasi: En relativt ny sykdomsenhet
Førsteamanuensis. Institutt for oral biologi, Det odontologiske fakultet, Universitetet i Oslo og Avdeling for patologi, Oslo Universitetssykehus
Spesialist i oral kirurgi og oral medisin, ph.d. Tannhelsetjenestens kompetansesenter Øst.
Spesialist i oral kirurgi og oral medisin, ph.d. Tannhelsetjenestens kompetansesenter Øst.
Professor emeritus. Institutt for oral biologi, Det odontologiske fakultet, Universitetet i Oslo.
Hovedbudskap
Lokalisert juvenil spongiotisk gingival hyperplasi (LJSGH) manifesterer seg som et lettblødende, lokalisert rødt felt på den festede gingiva
Histologisk sees hyperplastisk spongiotisk flerlaget plateepitel med årerike bindevevspapiller
Forbedret hygiene reduserer ikke hyperplasien
De fleste LJSGH som er beskrevet i litteraturen er fjernet kirurgisk, noe som muliggjør histopatologisk undersøkelse og diagnose, men som kan medføre gingival retraksjon. Residiv kan forekomme
Man tror LJSGH er mer vanlig enn antallet biopsier kan tilsi og at tilstanden i mange tilfeller forsvinner av seg selv
Lokalisert juvenil spongiotisk gingival hyperplasi (LJSGH) ble beskrevet i 2007 og er siden beskrevet i en rekke engelskspråklige publikasjoner. LJSGH manifesterer seg som et lokalisert rødt felt på den festede gingiva. Hyperplasien blør lett og blir ikke bedre av bedret hygiene. LJSGH finner man hyppigst blant barn og unge; derfor navnet juvenil. Vi presenterer her to pasienter, en 10 år gammel gutt og en 38 år gammel mann med LJSGH.
Histologisk fant vi i begge tilfeller en slimhinne kledd av et ikke-keratinisert hyperplastisk flerlaget plateepitel med intercellulært ødem (spongiose). Det var bindevevspapiller med utvidede blodfylte årer langt ut mot epiteloverflaten, noe som forklarer den røde fargen beskrevet klinisk. Immunologisk spesialfarging med henblikk på cytokeratin 19 (CK19) viste at hyperplasiens epitel var positivt for CK19 gjennom hele epitelet, noe som bekreftet diagnosen LJSGH.
Etter kirurgisk fjernelse er det beskrevet opp til 25 % residiv av LJSGH. Begge våre pasienter viste fin tilheling uten residiv ved kontroll etter ca. 6 måneder.
Lokalisert juvenil spongiotisk gingival hyperplasi (LJSGH) ble først beskrevet av Darling i 2007 hos barn [1]. Tilstanden manifesterer seg som et lokalisert rødt område på gingiva. Ofte sees en hevelse i gingiva med en papillomatøs overflate. Intensivering av munnhygienen bidrar vanligvis ikke til redusert størrelse eller til at tilstanden forsvinner. Vi har hatt flere tilfeller av LJSGH i den senere tiden og presenterer her to av disse. Selv om tilstanden er beskrevet i lærebok i oral patologi [2], kan den være ukjent for mange tannleger. Derfor er kasuistikken noe mer detaljrik enn vanlig. Skriftlig samtykke til publisering er innhentet fra begge pasientene. Prosjektet er tilrädt av personvernombudet ved Oslo Universitetssykehus.
Pasienter
Pasient nr. 1
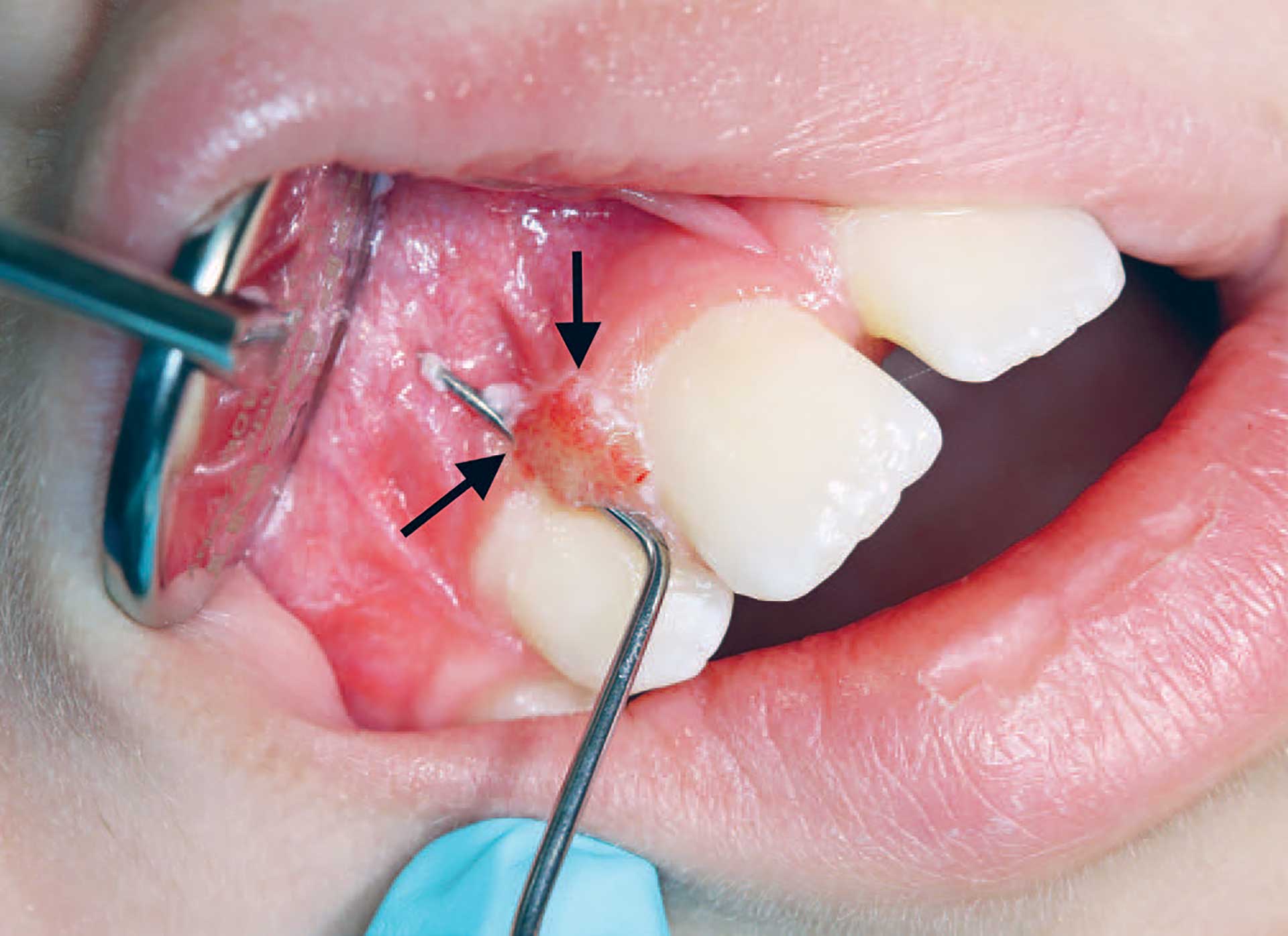
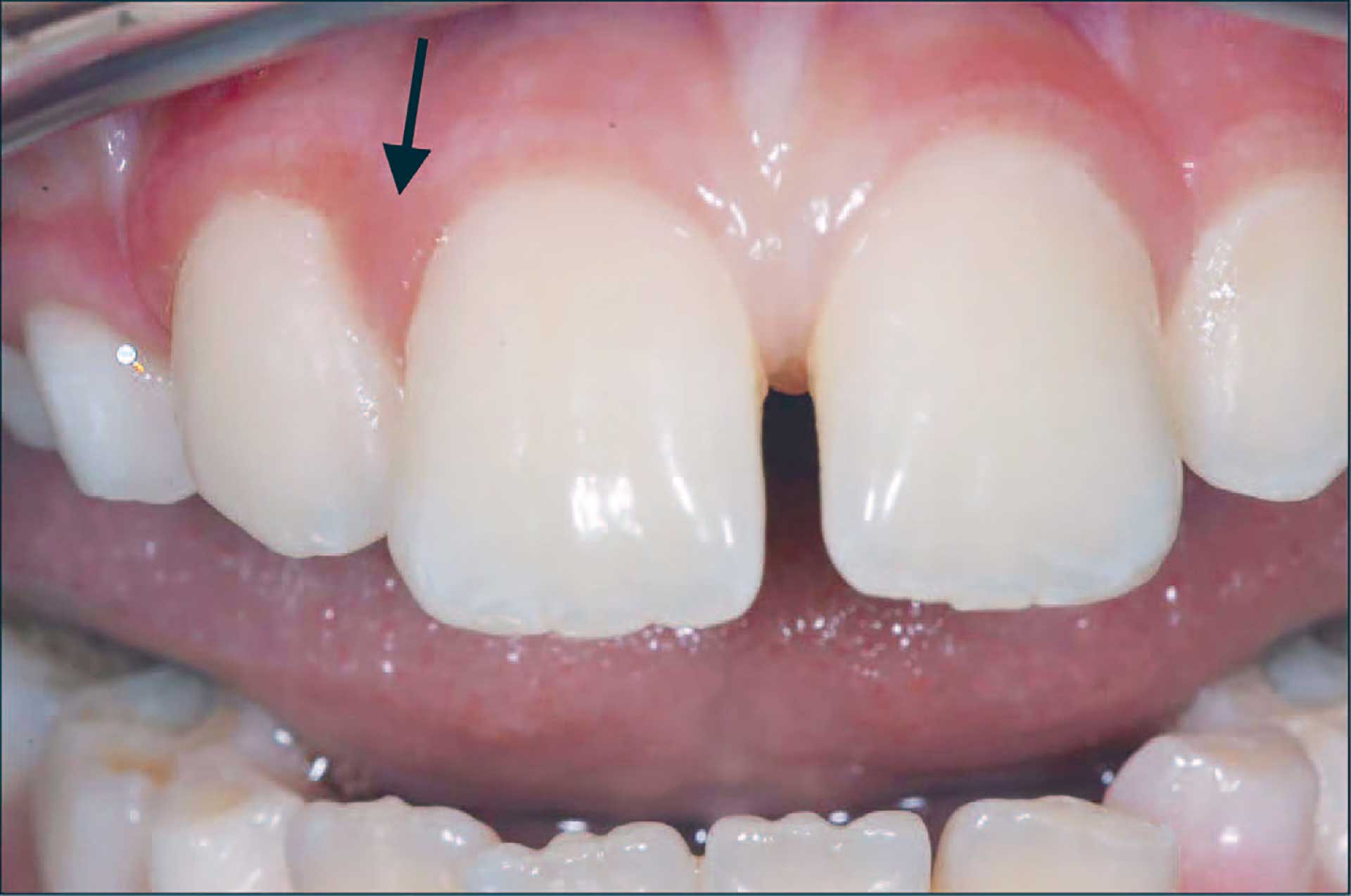
Figur 1. Pasient nr. 1 med stilket rød hyperplasi approksimalt 12/11 (pil). Den hadde en mikropapillær overflate. Sonden indikerer at utveksten er stilket.
En 10 år gammel gutt ble henvist til oralkirurg for en stilket, rødspettet, lettblødende hevelse på gingiva approksimalt mellom 11/12 (figur 1). Den hadde en diameter på 5-6 mm og hadde tilkommet de siste 2 måneder. Det ble gjort en eksisjonsbiopsi. Tentativ diagnose var «teleangiektatisk granulom eller annen inflammatorisk tumor».
Histologi
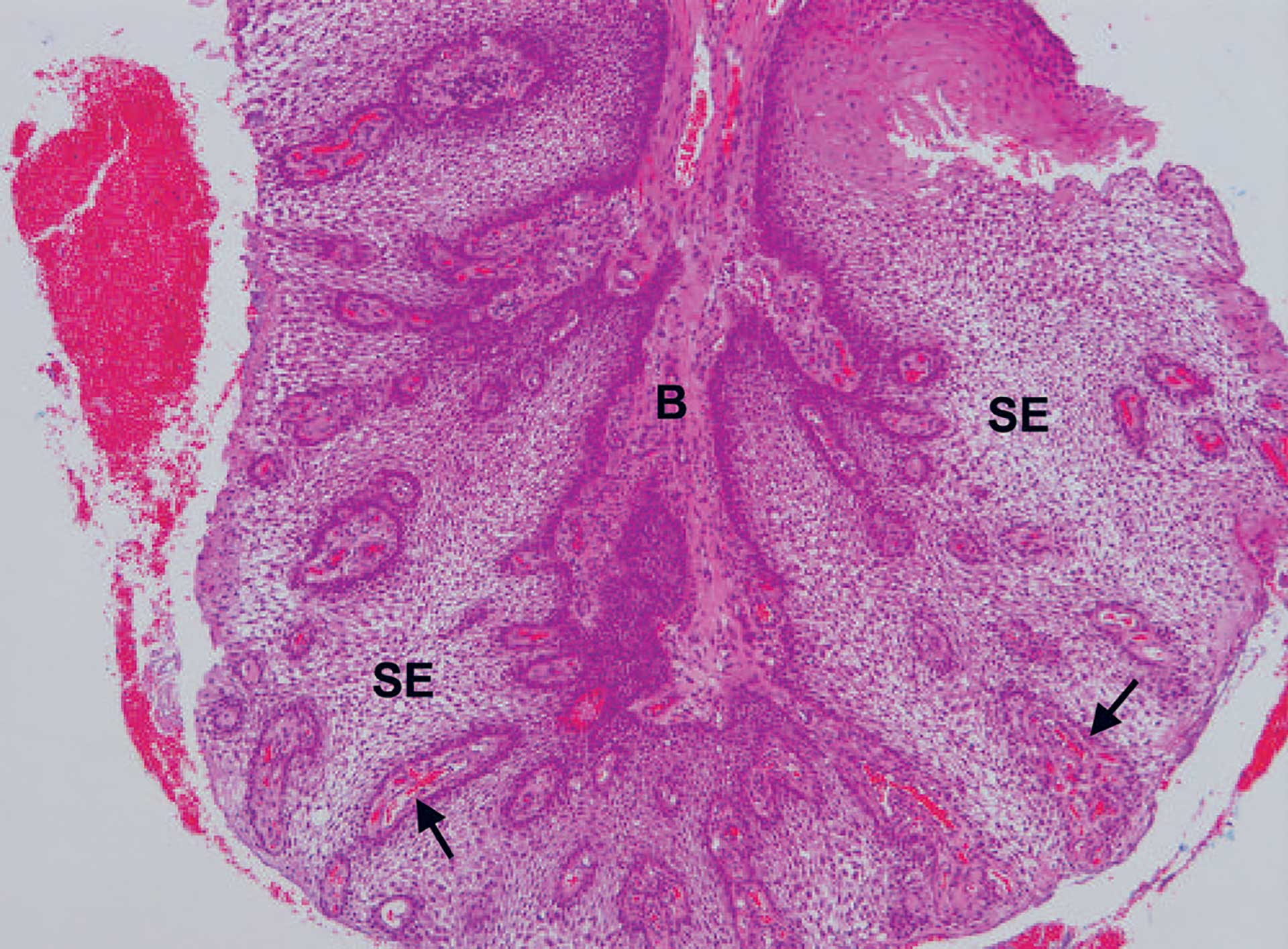
Figur 2. Pasient nr. 1. Histopatologisk bilde av hyperplastisk spongiotisk epitel (SE). Det sees en bindevevshyperplasi også (B). Blodfylte årer i bindevevsutløpere langt ute i epitelet (piler). HE farging. 4X objektiv.
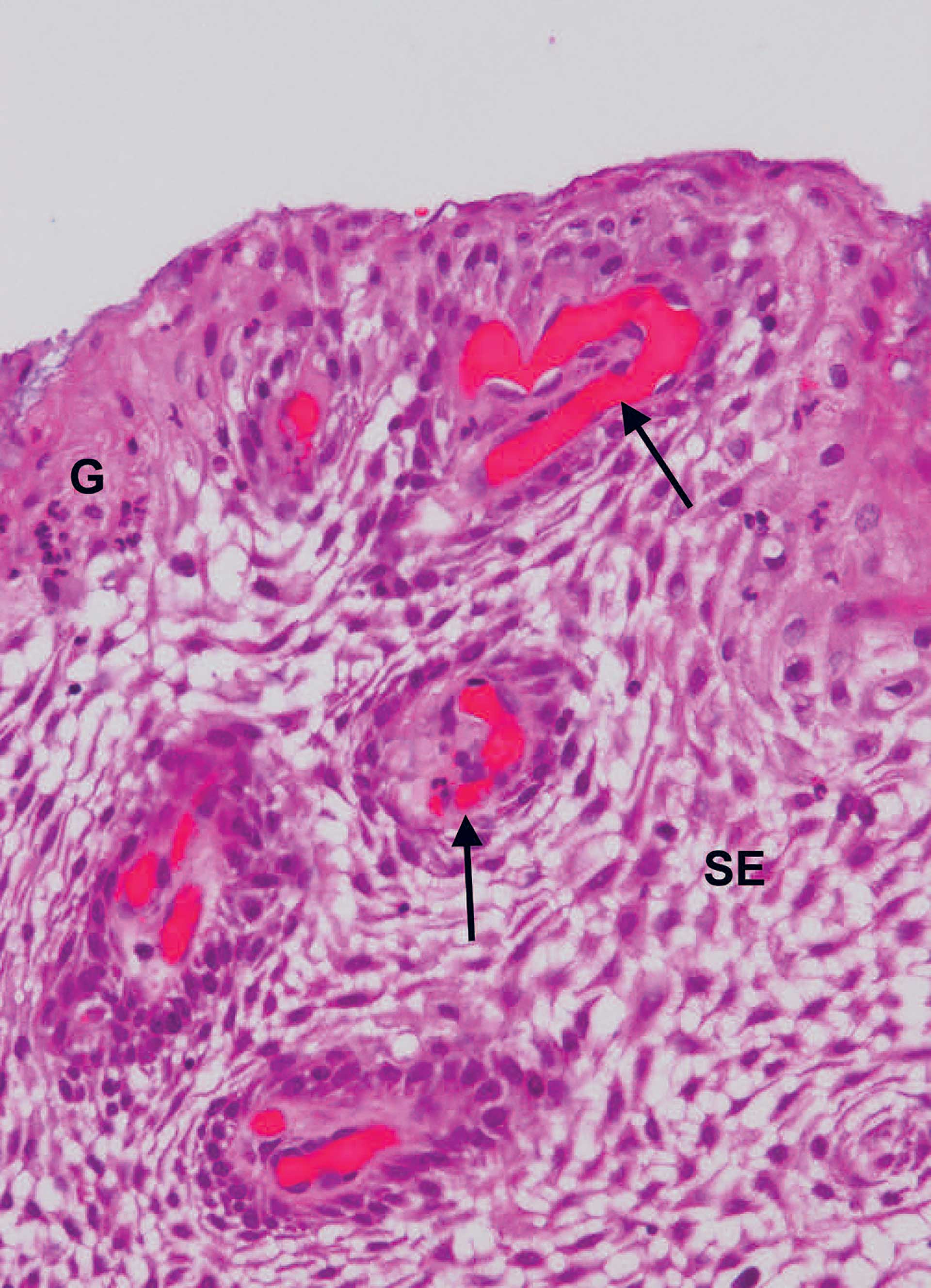
Figur 3. Pasient nr. 1. Histopatologisk bilde av spongiotisk epitel (SE). Hvitt område i epitelet er ødem. Man kan se bindevespapiller i epitelet med blodfylt årer (pil). Det sees også intraepiteliale granulocytter (G). HE farging. 20X objektiv.
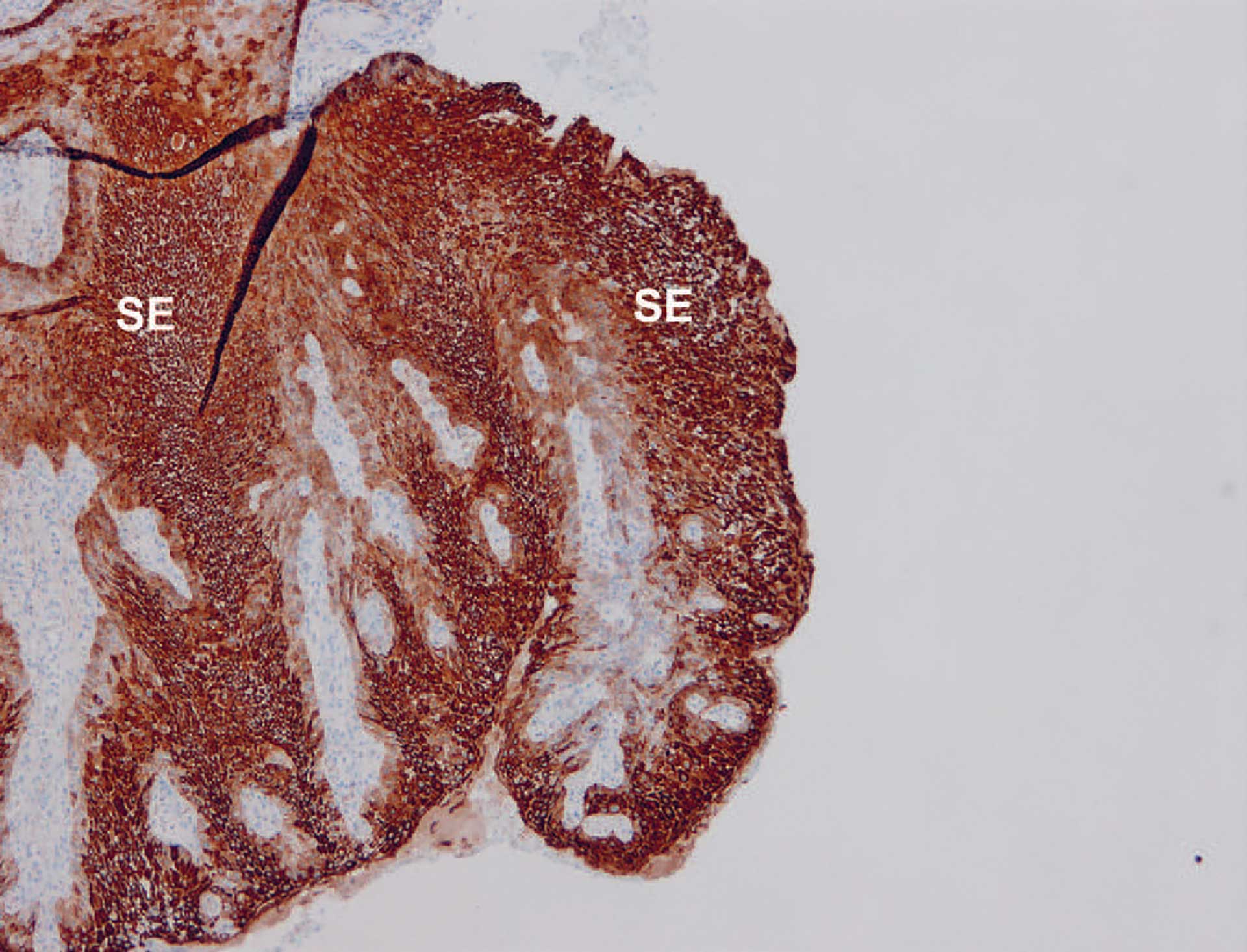
Figur 4. Pasient nr. 1. Histopatologisk bilde av cytokeratin 19- (CK19) immunfarget snitt. Brun farge er positiv farging av hele epitelet (SE). Lyse områder med blålige kjerner er åreførende bindevev. 4 X objektiv.
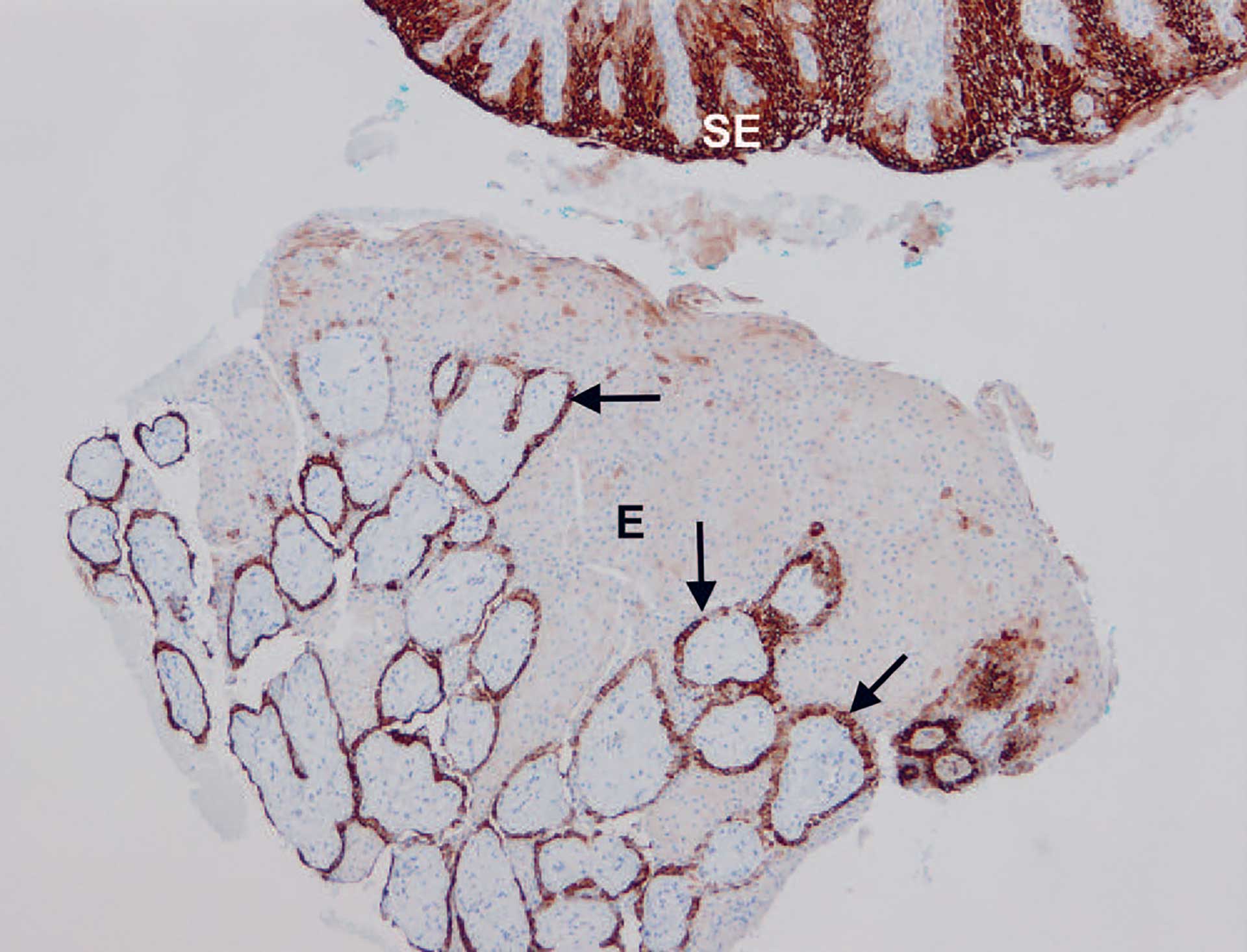
Figur 5. Pasient nr. 1. Histopatologisk bilde av cytokeratin 19- (CK19) farget snitt. Øverst spongiotisk epitel (SE). Nederst normalt slimhinneepitel (E). Positiv brunfarging sees kun i epitelets basalcellelag (pil). 4 X objektiv.
Man fant en slimhinne som var kledd av et ikke-keratinisert flerlaget plateepitel. Epitelet var hyperplastisk med betydelig intercellulært ødem (spongiose). Enkelte granulocytter ble påvist intraepitelialt. I det underliggende bindevevet var det en mild diffus infiltrasjon av kroniske betennelsesceller (figur 2). Videre fant man utvidede, tynnveggede blodfylte årer i bindevevspapillene langt ut i epitelet, noe som kunne forklare den klinisk røde fargen (figur 3). Immunologisk farging med cytokeratin 19 (CK19) viste farging av alle celler i epitelet, ikke bare basalcellene slik det er vanlig i munnslimhinnen (figur 4 og 5) [1]. Diagnosen ble «Slimhinne med plateepitelhyperplasi og intercellulært ødem samt moderat kronisk inflammasjon. Forenlig med Lokalisert juvenil spongiotisk gingival hyperplasi».
Oppfølging
Figur 6. Pasient nr. 1. Kontrollbilde etter 6 måneder. Hyperplasien har ikke residivert og man ser kun en svak rødme mellom 12 og 11 (pil). Dette vurderte tannlegen til å være resultat av et noe dårlig renhold og ikke residiv.
Kontroll etter ½ år viste fin tilheling, men gingivalpapillen var noe hyperplastisk (figur 6). Dette mente imidlertid tannlegen kunne skyldes dårlig renhold.
Pasient nr. 2
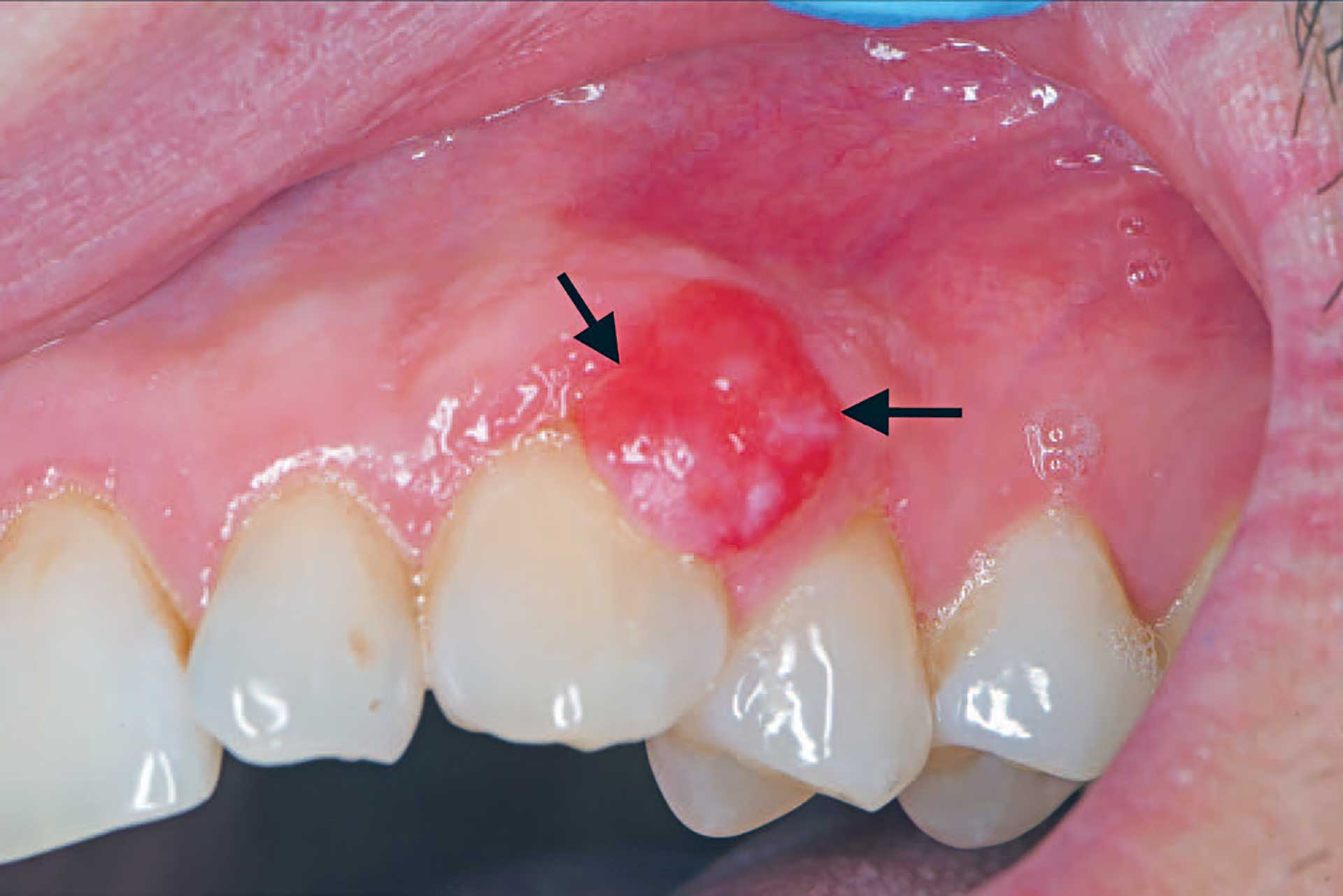
Figur 7. Pasient nr. 2 med rød utvekst disto-vestibulært for 23 (pil). Den har en relativt glatt overflate.
En 38 år gammel mann ble henvist til oralkirurg for utredning av en rød utvekst vestibulært for tann 23. Overflaten var noe knudrete og kirurgen mente utveksten var svært kar-rik (figur 7). Henvisende tannlege hadde funnet den ved den årlige tannlegekontrollen. Pasienten hadde god almenntilstand og det var ingen symptomer, verken sårhet eller svie, knyttet til utveksten. Tentativ diagnose var «Ossifiserende fibrom. Ingen mistanke om malignitet».
Histologi
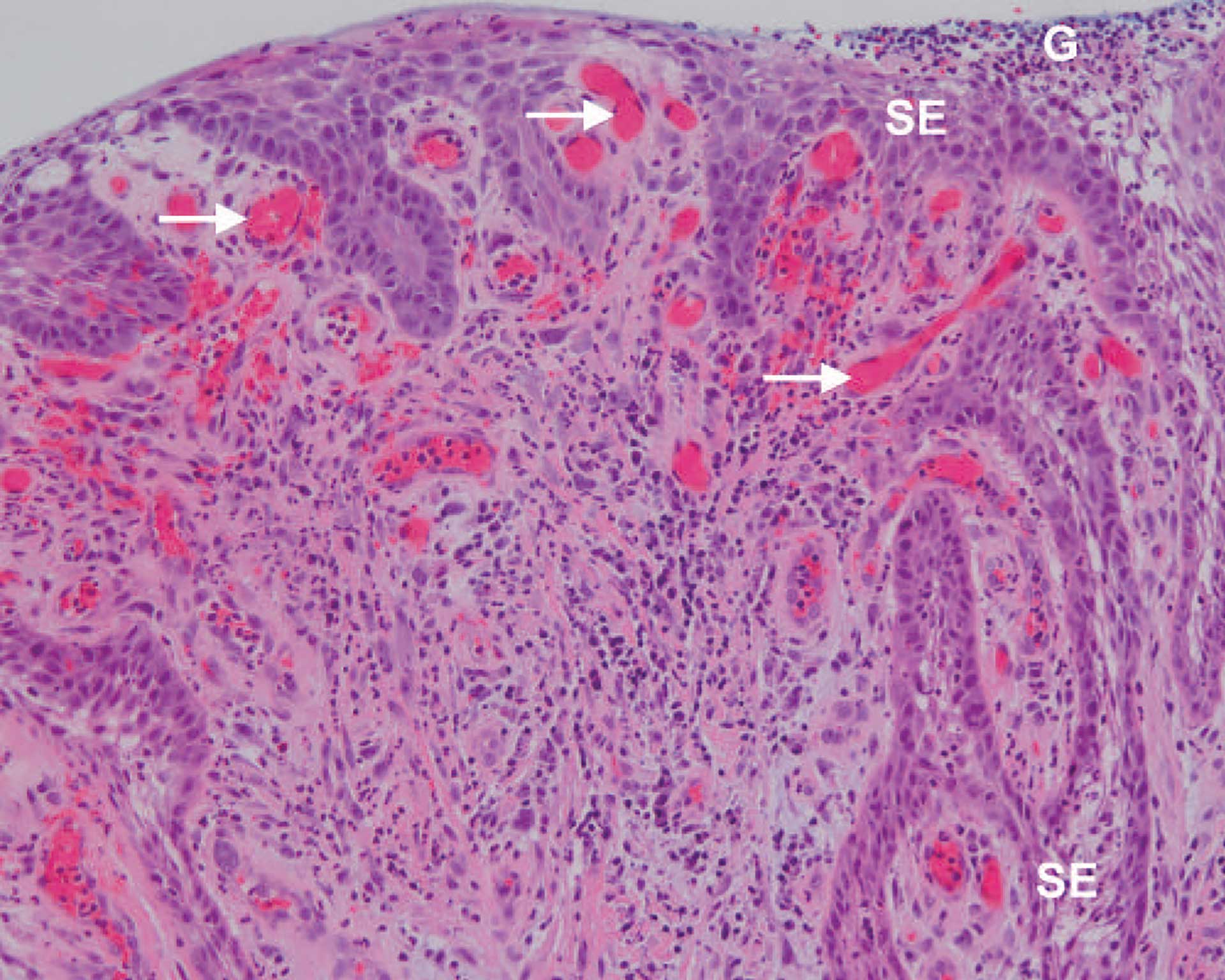
Figur 8. Pasient nr. 2. Histopatologisk bilde av slimhinne med ikke-keratinisert flerlaget plateepitel (SE). Spongiosen er ikke så uttalt. Det sees mange intraepiteliale granulocytter (G). Videre ser man bindvevspapiller med blodfylte årer (pil). Det sees også en god del kroniske betennelsesceller i det subepiteliale bindevev, vesentlig lymfocytter (mørke runde kjerner). Det sees også enkeltegranulocytter. HE farging. 10X objektiv.
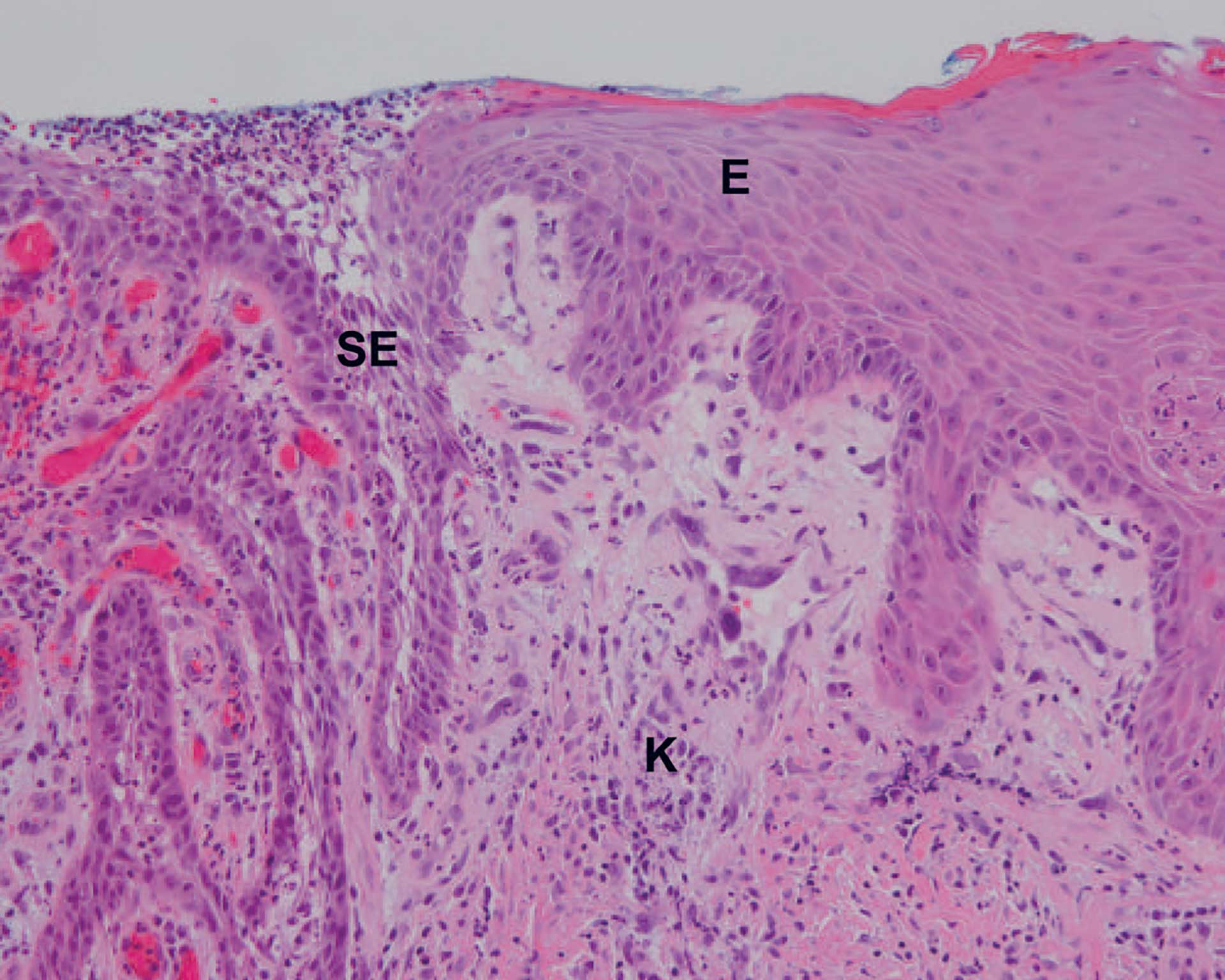
Figur 9. Pasient nr. 2. Histopatologisk bilde av overgang ikke-keratinisert spongiotisk epitel (SE) til normalt slimhinneepitel med svak parakeratose og fravær av spongiose (E). Det sees bindevev med mild infiltrasjon av kroniske betennelsesceller, vesentlig lymfocytter (K). HE farging. 10X objektiv.
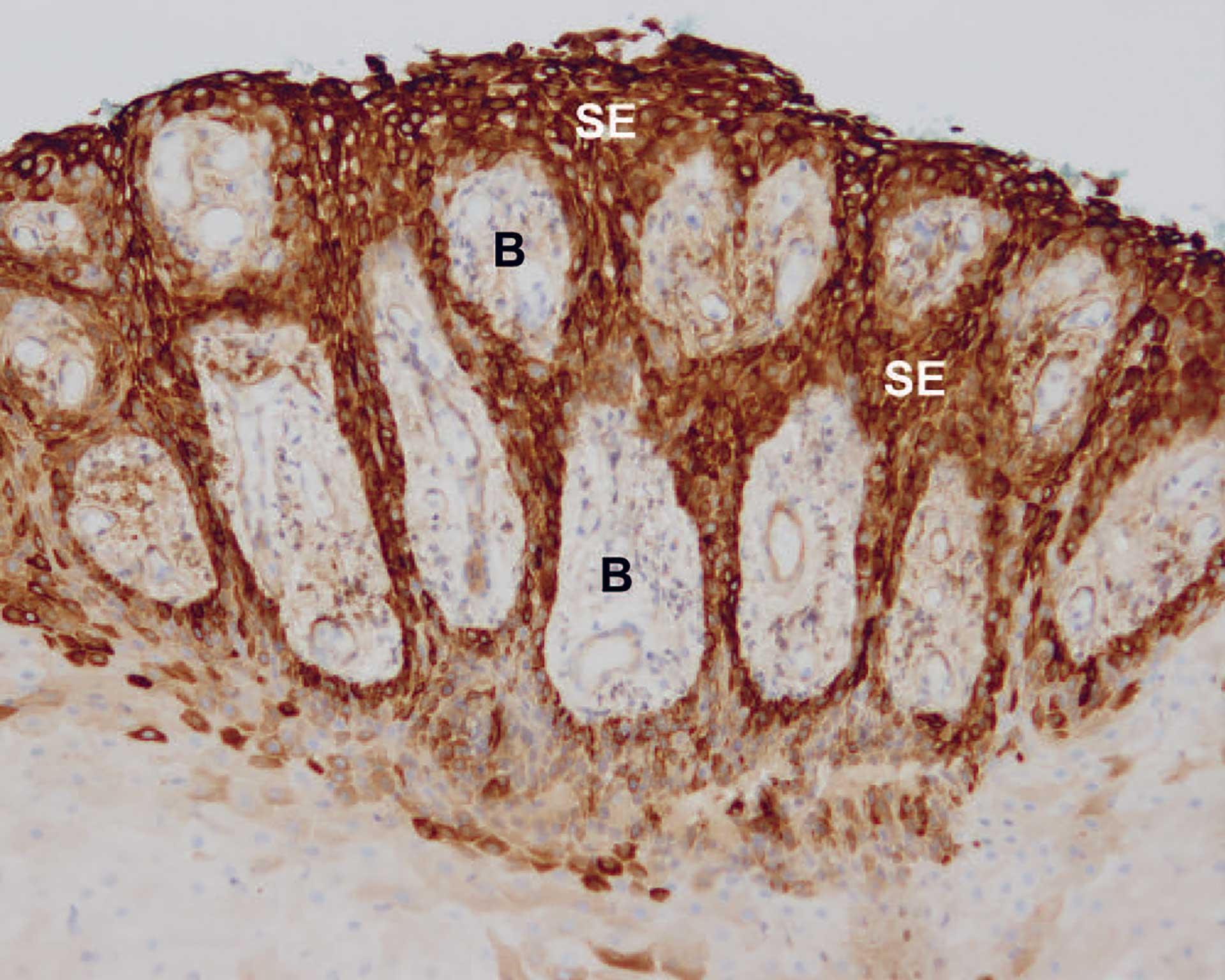
Figur 10. Pasient nr. 2. Histopatologisk bilde av cytokeratin 19- (CK19) farget spongiotisk epitel. Det sees positiv brun farge gjennom hele epitelet (SE). B er bindevev. 10X objektiv.
Det ble funnet en polyppøs slimhinne som var kledd av et hyperplastisk og delvis spongiotisk flerlaget plateepitel med intraepiteliale granulocytter. I et område var epitelet atrofisk med bindevevspapiller langt ut mot epiteloverflaten. Her var det sterkt utvidede og blodfylte kapillærer, noe som forklarte det røde utseende (figur 8). Under epitelet var det et fibrøst bindevev med diffuse og fokale infiltrater bestående av kroniske betennelsesceller (figur 9). Immunologisk farging med CK19 viste positiv farging gjennom hele epitelet som ved LJSGH (figur 10). Diagnosen ble «Gingival polypp med plateepitelatrofi og hyperplasi, utvidede blodfylte årer samt moderat fokal kronisk inflammasjon. Forenlig med LJSGH».
Oppfølging
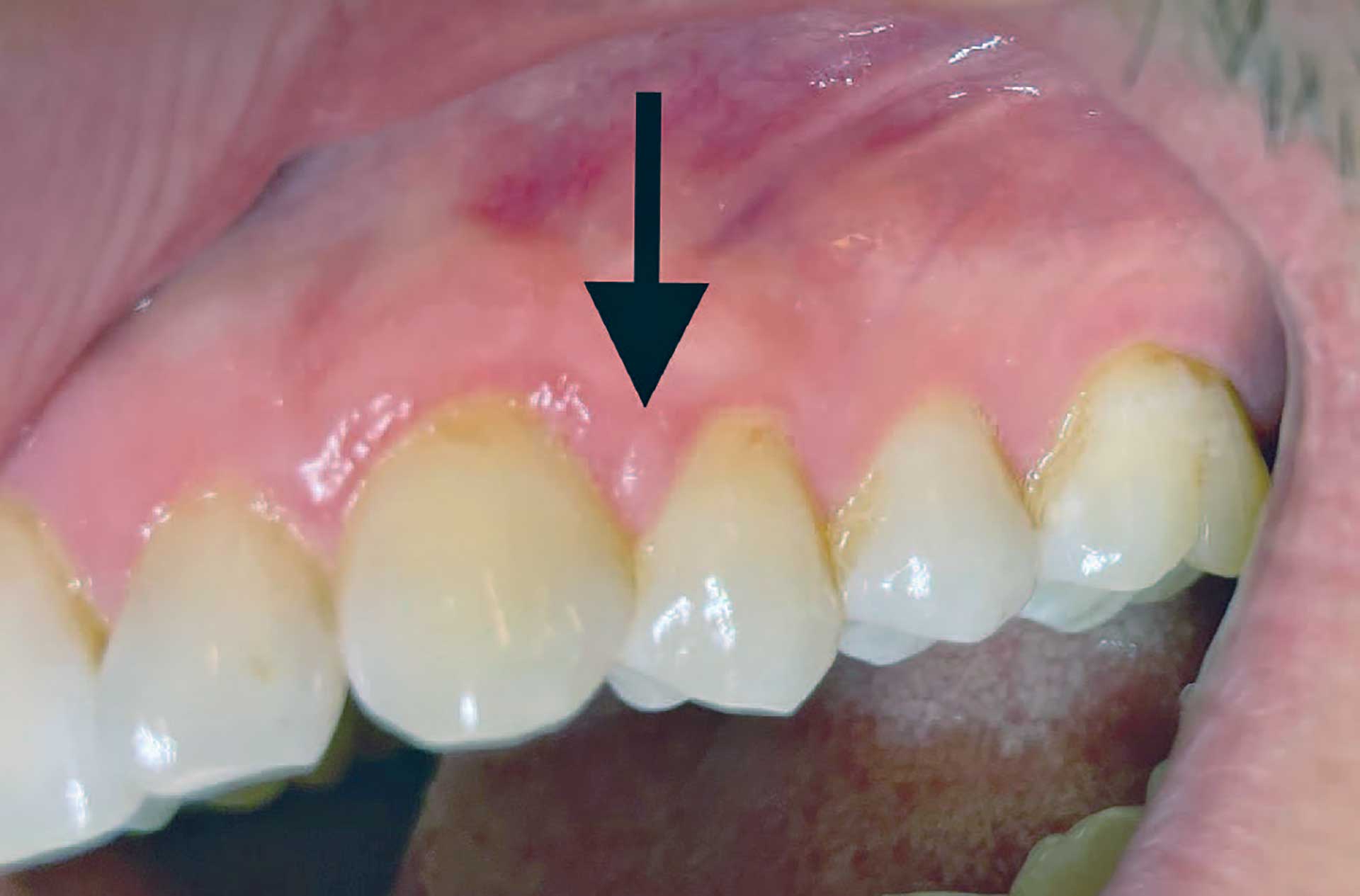
Figur 11. Pasient nr. 2. Kontrollbilde etter ca. 6 måneder. Man ser fin tilheling mellom 23 og 24, uten tegn på gingival retraksjon (pil). Papillen er muligens litt hyperplastisk, men dette er ikke vurdert til å være residiv
Pasienten viste fin tilheling uten residiv ved kontroll etter ca. 6 måneder (figur 11).
Diskusjon
Lokalisert juvenil spongiotisk gingival hyperplasi ble definert som en egen tilstand av Darling og medarbeidere i 2007 etter undersøkelse av 24 pasienter [1]. De kalte tilstanden «juvenil spongiotic gingivitis» fordi de fleste pasienter var barn/unge og fordi man mente tilstanden var en variant av«spongiotic dermatitis». Pubertetsgingivitt beskrives som den viktigste differensialdiagnosen, men i motsetning til denne er LJSGH lokalisert til et mindre område av gingiva og den lar seg ikke behandle med godt renhold. Tilstanden synes ikke å være hormonindusert. Man har verken kunnet påvise østrogenreseptor eller progesteronreseptor i LJSGH-biopsier ved undersøkelser med immunologiske spesialfarginger.
Navnet «localized juvenil spongiotic gingival hyperplasia» ble foreslått av Chang et al i 2008 etter at de undersøkte og beskrev 52 pasienter [3]. Deretter har dette navnet blitt hengende ved tilstanden. Navneendringen skyldtes at Chang et al ønsket å presisere at dette er en lokalisert avgrenset tilstand hvor man påviser hyperplastisk epitel med spongiose. Senere studier har vist at LJSGH kan være multifokal, og diagnosenavnet har blitt kritisert for å være til dels misvisende.
Uansett, foreløpig kalles tilstanden LJSGH, men diagnosene «spongiotic gingival hyperplasia» [4] [5], «spongiotic odontogenic gingivitis» og «spongiotic gingivitis with odontogenic metaplasia» har også blitt foreslått [6].
Klinikk
LJSGH kan være en rød hevelse på gingiva slik som i våre to tilfeller. Tre kliniske varianter er beskrevet. I den ene sees en glatt, rød overflate, den andre har en mikropapillær eller smånuppete overflate og den tredje har en eksofyttisk papillomatøs overflate [6]. LJSGH finnes på festet gingiva, men behøver ikke alltid å omfatte den marginale gingivalrand [1]. Frekvensen er relativt lik for begge kjønn [7]. Selv om den kalles juvenil, kan den forekomme hos voksne [2], noe vår pasient nr. 2 er et eksempel på. Wang og Jordan fant 27 LJSGH-pasienter i årene 2015 til 2018 i sitt arkiv og her var 3 stykker over 60 år. Disse 27 pasientene representerte kun 0,1% av alle biopsiene (n= 27901) [7]. Tilstanden synes derfor å være sjelden, men man kan ikke utelukke at hyperplasien ofte blir feildiagnostisert slik at antallet pasienter med LJSGH kan være høyere enn antatt [8].
I de fleste tilfeller finnes LJSGH som en enkelt forandring i gingiva, men i noen tilfeller kan pasienter kan ha LJSGH flere steder [2]. Hos en pasient er det rapportert at alle 4 kvadranter var affiserte [9]. Som regel finnes LJSGH på den vestibulære gingiva og hyppigst i overkjeven [1] [2] [3]. Begge pasientene hadde hyperplasien approksimalt, noe som er mer sjeldent å se [2]. Chang et al fant at kun 12 av 52 tilfeller affiserte gingiva approksimalt [3]. De øvrige lå vestibulært og størrelsen varierte fra 2 til 10 mm i diameter. Forandringene hos våre pasienter ligger innenfor dette spennet. I ett tilfelle økte utbredelsen betraktelig 3 måneder etter første kliniske registrering [10]. Økt utbredelse med tiden er også blitt rapportert [11] og plakk på tennene kan forverre tilstanden [12].
Histologi
Epitelet ved LJSGH ligner på epitelet i en inflammert tannkjøttslomme [1]. I sin første beskrivelse av LJSGH sier Darling og medarbeidere at man finner en slimhinne kledd av et ikke-keratinisert flerlaget plateepitel [1], men fokal parakeratinisering er også beskrevet [6]. Epitelet var til dels akantotisk/hyperplastisk med spongiose. Spongiose ble også observert av Chang [3] samt hos våre pasienter. I motsetning fant Moine og medarbeidere et intracellulært ødem [13]. Hos noen pasienter sees verken inter- eller intracellulært ødem [6] og det ser derfor ut til at det histologiske bildet kan variere hos pasientene. Wang og Jordan fant lange epitelutløpere ned i det underliggende bindevevet [7]. Bindevevspapiller strakk seg langt ut mot epiteloverflaten slik at slimhinneepitelet over disse ble atrofisk og intraepiteliale granulocytter var et hyppig funn. I bindevevspapillene var det utvidede blodfylte årer og kroniske betennelsesceller [1]. Begge våre tilfeller hadde tilsvarende utvidede blodfylte årer langt ut i bindevevspapillene og tilsvarende funn er viet spesiell oppmerksomhet av Solomon og medarbeidere [4]. Theofilou og medarbeidere beskriver også et årerikt bindevev i alle sine 21 tilfeller [6]. I bindevevet fra begge våre pasienter fant vi kronisk inflammasjon, men dette sees nødvendigvis ikke ved alle tilfeller av LJSGH [14]. Allon og medarbeidere viste at hele epitelet ved LJSGH var CK8/18 positivt, i motsetning til normal gingiva som er CK8/18 negativ [15].
Etter immunhistokjemiske undersøkelser fant Darling og medarbeidere at hele epitelet i LJSGH farget positivt for CK19 slik man også finner i lommeepitel [1]. I normalt slimhinneepitel farger derimot kun basalcellelaget positivt for CK19. LJSGH-epitelet farget imidlertid ikke med immunfarger for østrogen- og progesteronreseptorer. Dette indikerer at tilstanden ikke har noe med pubertet og pubertetsgingivitt å gjøre [1].
Diagnose og differensialiagnoser
Darling og medarbeidere mente at den endelige diagnosen må baseres på klinisk og histologisk bilde, samt at hele epitelet farger positivt for CK19 [1]. Differensialdiagnoser kan være pubertetsgingivitt, plasmacellegingivitt, teleangiektatisk granulom, gingival hyperplasi, autoimmun sykdom, og lineært gingivalt erytem [16]. Darling og medarbeidere rapporterte at tentative diagnoser hos deres 24 pasienter var pubertetsgingivitt, pyogent granulom (teleangiektatisk granulom), papillom, perifert kjempecellegranulom, hemangiom og leukemisk infiltrat [1]. Oralkirurgen trodde den ene av våre pasienter hadde teleangiektatisk granulom mens det andre tilfellet ble omtalt som en svært kar-rik forandring.
Behandling
LJSGH ble behandlet kirurgisk hos begge våre pasienter. En oversikt over publiserte behandlinger av LJSGH frem til 2021 er publisert av Mawardi og medarbeidere [17]. De skriver at man iblant kan finne residiv etter kirurgisk behandling. Andre behandlinger som kan synes lovende, er imidlertid utført på for få pasienter til å trekke noen sikker konklusjon. Darling et al tar ikke stilling til beste behandling, men sier at i deres tilfeller ble det utført kirurgisk fjernelse [1]. Bedret renhold hjelper ikke [1] [3]. Innocenti og medarbeidere ville i 2020 ikke gjøre kirurgi om det kunne være fare for gingival retraksjon og mener å ha oppnådd litt forbedring av LJSGH ved god hygiene [18]. I de fleste tilfeller er kirurgi benyttet. Da kan man samtidig fastslå diagnosen histopatologisk.
Etter å ha behandlet to barn for LJSGH med kirurgi hvor de fikk residiv etter kort tid, forsøkte Nogueira og medarbeidere kryoterapi. Da ble det ikke residiv og de anbefaler denne behandlingen [19]. En mer konservativ behandling med to milde cauteriseringer med en måneds mellomrom og videre lokal behandling med 0,005 % clobetasol-propionat-salve ga i en undersøkelse godt resultat [10]. Det er forsøkt å behandle LJSGH kun med clobetasol-propionat. Dette ga en kortvarig forbedring, men etter seponering ble tilstanden igjen like hissig rød [11]. Dermed kan det se ut som at clobetasol-propionat ikke bør brukes som eneste behandling. En rapport viste et residiv som ble penslet med 80 til 90 % Trikloreddiksyre en gang i uka i 3 måneder og som forsvant [13]. Fotodynamisk behandling har vært forsøkt med hell på en pasient [20] og i et tilfelle er det rapportert om spontan regresjon av en LJSGH etter 43 måneder [8]. I en serie på 10 tilfeller fikk pasientene ingen kirurgi, men beskjed om å bruke tannpasta uten natrium-laurylsulfat. Det ble utført regelmessige kontroller og ved sluttkontroll etter 3 til 5 år var de fleste tilhelet [12]. Dette viser at LJSGH kan gå tilbake etter en tid og de anbefaler denne form for oppfølging framfor kirurgi [12]. Da må man imidlertid være relativt sikker på diagnosen klinisk. Man kan likevel ikke uten videre regne med at tilstanden går i regress av seg selv. Fernandes et al hadde to pasienter med LJSGH som ble fulgt opp i henholdsvis 7 og 9 år uten at det ble observert noen forandring av manifestasjonen [11].
Prognose
Darling og medarbeidere rapporterte om at residiv forekom i 28 % (4 av 14) av deres materiale etter gjennomsnittlig 4-års oppfølging [1]. Selv om de i sine tilfeller fjernet forandringene kirurgisk tror de LJSGH er mer vanlig enn antallet biopsier kan tilsi og at tilstanden i de fleste tilfeller forsvinner av seg selv. Residiv etter kirurgi, men senere spontan remisjon er beskrevet [9]. Chang og medarbeidere fant residiv i kun 3 av 52 tilfeller (6 %) [3]. Theofilou og medarbeidere fant ved å sammenstille tall fra litteraturen at av 40 tilfeller med minst 6 måneders oppfølging utviklet det seg 10 residiv, noe som tilsvarer 25 % [6]. Residiv er ikke rapportert hos våre to pasienter.
Etiologi
Darling og medarbeidere spekulerer på om LJSGH kan bestå av et ektopisk lommeepitel som er kommet ut på gingivalslimhinnen og som blir sekundært inflammert [1]. Neville (2016) har ikke annen forklaring i sin lærebok enn Darling et al, men sier LJSGH må oppfattes som en idiopatisk tilstand [2]. En mulig forklaring kan være at lommeepitel persisterer etter felling av melketann [16]. Hele 40 % av LJSGH forekommer før puberteten så hormonforandringer ved puberteten kan neppe være forklaringen [3]. Chang et al peker på muligheten av at en infeksjon med humant papillomavirus (HPV) kan være en etiologisk årsak og mener dette bør undersøkes nærmere. De påpeker også at den høye frekvensen av LJSGH vestibulært kan passe med uttørring av gingiva på grunn av munnpusting [3]. En del tilfeller er forbundet med skade på gingiva eller start av kjeveortopedisk behandling [18]. Man har filosofert over at lommeepitelet er mindre resistent mot mekanisk skade enn slimhinneepitel og at det derfor utvikler seg betennelse med kroniske betennelsesceller i bindevevet og granulocytter i epitelet.
Konklusjoner
Lokalisert juvenil spongiotisk gingival hyperplasi er en forandring på gingivalslimhinnen med ukjent etiologi. Tilstanden er beskrevet i det senere. Foreløpig er det et fåtall tannleger som kjenner til denne diagnosen og for å kunne gi best mulig behandling er det viktig å få stilt en korrekt diagnose. LJSGH har et karakteristisk klinisk og histologisk utseende. Spesielt vil vi påpeke den røde fargen som kan forklares av plateepitelatrofien i kombinasjon med utvidede blodfylte årer i bindevevspapiller langt ut mot overflaten. Dette er en klinisk-patologisk korrelasjon som det har vært lagt liten vekt på og som til dels ikke er nevnt i tidligere publikasjoner.
Referanser
Darling MR, Daley TD, Wilson A, Wysocki GP. Juvenil spongiotic gingivitis. J Periodontol. 2007; 78: 1235-40.
Neville BW, Damm DD, Allen CM, Chi AC. Oral and maxillofacial pathology, Fourth ed. Elsevier 2016. p 142-143.
Chang JYF, Kessler HP, Wright JM. Localized juvenile spongiotic gingival hyperplasia. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2008; 106(3): 411-8.
Solomon LW, Trahan WR, Snow JE. Localized juvenile spongiotic gingival hyperplasia: Report of 3 cases. Pediatr Dent. 2013; 35: 360-3.
Vargo RJ, Bilodeau EA. Reappraising localized juvenile spongiotic gingival hyperplasia. JADA. 2019; 150(2): 147-53.
Theofilou VT, Pettas E, Georgaki M, Daskalopoulos A, Nikitakis NG. Localized juvenil spongiotic gingival hyperplasia: Microscopic variation and proposed change to nomenklature. Oral Surg Oral Med Oral Pathol Oral Radiol. 2021; 131(3): 329-38.
Wang MZ, Jordan RC. Localized juvenile spongiotic gingival hyperplasia: A report of 27 cases. J Cut Pathol. 2019; 46(11): 839-43.
Decani S, Lodi G, Sardella A, Varoni EM. Localised juvenile spongiotic gingival hyperplasia: A case of spontaneous resolution and a literature review. Europ J Pediatr Dent. 2021; 22(2): 159-62.
Siamantas I, Kalogirou E-M, Tosios KI, Fourmousis I, Skavounou A. Spongiotic gingival hyperplasia synchronously involving multiple sites: Case report and review of the literature. Head Neck Pathol. 2018; 12(4): 517-21.
MacNeill SR, Rokos JW, Umaki MR, Satheesh KM, Cobb CM. Conservative treatment of localized juvenile spongiotic gingival hyperplasia. Clin Adv Priodontics. 2011; 1(3): 199-204.
Fernandes DT, Wright JM, Lopes SMP, Santos-Silva AR, Vargs PA, Lopes MA. Localized junvenile spongiotic gingival hyperplasia: A report of four cases and literature review. Clin Adv Perodontics. 2018; 8(1): 17-21.
DeSeta M, Balwin D, Siddik D, Hullah E, Harun N, Yee R, et al. Conservative management of juvenile spongiotic gingivitis: a series of ten cases. BDJ. 2020; 229(5): 287-91.
Moine L, Gilligan G. Trichloroacetic acid for localized juvenile spongiotic gingival hyperplasia: A case report with novel treatment. Pediatr Dent J. 2018; 28: 47-51.
Petrutiu SA, Roman A, Soanca A, Sarbu C, Stratul SI. Localized juvenile spongiotic gingival inflammation. Chujul Med. 2014: 87(3): 198-202.
Allon I, Lammert KM, Iwase R, Spears R, Wright JM, Naidu A. Localized junvenile spongiotic gingival hyperplasis possibly originates from junctional gingival epithelium – In immuohistochemical study. Histopathology. 2016; 68: 549-55.
Innocentini LMAR, Santos TT, Reis MBL, Mandetta CMR, Santos RMC, Mesquita RA et al. Juvenile spongiotic gingival hyperplasia: Clinicopathological features of eight cases and a literature review. Oral Health Prev Dent. 2020; 18: 953-8.
Mawardi HH, Almazrooa SA, Turkstani HA, Balkhair RS, Almasoudi AG, Bakhamis BA et al. Management of localized juvenile spongiotic gingival hyperplasia: A systematic review. J Dermatol Dermatol Surg. 2021; 25: 1-5.
Nogueira VKC, Fernandes D, Navarro CM, Giro EMA, de Almeida LY, León JE, et al. Cryotherapy for localized spongiotic gingival hyperplasia; preliminary findings in two cases. Int J Paediatr Dent. 2017: 27: 231-5.
Vieira DL, Leite AF, de Souza Figueiredo PT, Vianna LM, Moreira‐Mesquita CR, de Melo NS, et al. A conservative approach for localized spongiotic gingivitis hyperplasia using photodynamic therapy: A case report and review of the literature. Photobiomodul Photomed Laser Surg. 2019; 37: 57-61.
Lafuente-Ibanez de Mendoza I, Alberdi-Navarro J, Marichalar-Mendia X, Mosqueda-Taylor A, Aguirre-Urizar JM. Characterization of juvenile spongiotic gingival hyperplasia as an entity of odontogenic origin. J Periodontol. 2019; 90: 1490-5.
English summary
Localized juvenile spongiotic gingival hyperplasia: A relatively new disease entity
Nor Tannlegeforen Tid. 2022; 132: 724-30.
Localized juvenile spongiotic gingival hyperplasia (LJSGH) is a local red field on the attached gingiva. It may be a flat area but it is often elevated with a papillary surface. It bleeds easily and there is lack of response to improved oral hygiene. Most cases are found among children and teenagers, therefore the name juvenile. However, it may occur in adults. LJSGH was first described in 2007 and has since been reported in several publications. Here we present two patients. Patient 1 was a 10-year-old boy with an elevated red area between tooth 11 and 12. Patient 2 was a 38-year-old man with a red growth on the vestibular gingiva of tooth 23. Both manifestations were excised and sent for histologic examination due to their lack of response to improved oral hygiene. Histological diagnoses were LJSGH. No recurrence has been observed after 6 months. A risk of gingival retraction is reported after surgical treatment of LJSGH. A frequency of recurrence up to 25% after surgery has been reported. Several different treatment approaches have been suggested. Some are promising although, there is a need for larger clinical studies to be able to draw reliable conclusions.
Korresponderende forfatter: Tore Solheim, Institutt for oral biologi, Det odontologiske fakultet, Universitetet i Oslo. E-post: solheim@odont.uio.no
Artikkelen er fagfellevurdert
Akseptert for publisering 08.08.2022
Søland TM, Wilberg P, Pham MH, Solheim T. Lokalisert juvenil spongiotisk gingival hyperplasi: En relativt ny sykdomsenhet. Nor Tannlegeforen Tid. 2022; 132: 724-30.
Norsk MeSH: Gingival hyperplasi; Histologi; Kasusrapporter
