Dag Petter Nilsen Tingvoll, Hauk Øyri og Tore Bjørnland
Rekonstruksjon av kjevekam i mandibula med titannett
Hovedbudskap
Kjevekamsrekonstruksjon kan være utfordrende og krever nøye planlegging
Bruk av 3D-fremstilt titannett til rekonstruksjon av kjevekam kan være et alternativ til andre kirurgiske teknikker
Rekonstruksjonen som ble utført gav et godt grunnlag for senere implantatinstallasjon
Tannlege, spesialist i oral kirurgi og oral medisin. Avdeling for oral kirurgi og oral medisin, Det odontologiske fakultet, Universitetet i Oslo.
Spesialtannlege, spesialist oral kirurgi og oral medisin. Avdeling for oral kirurgi og oral medisin, Det odontologiske fakultet, Universitetet i Oslo Tore Bjørnland, dr.odont, professor emeritus. Avdeling for oral kirurgi og oral medisin, Det odontologiske fakultet Universitetet i Oslo.
Redusert benvolum er en vanlig problemstilling ved vurdering av implantatbehandling. Rekonstruksjon av kjevekamsatrofi med 3D-fremstilt titanmesh (titannett) er en videreutvikling av tidligere benyttede teknikker for rekonstruksjon av kjevekam. En 52-årig kvinne ble henvist til Avd. for oral kirurgi og oral medisin, Institutt for Klinisk odontologi (IKO), UiO, med ønske om implantatbehandling posteriort i atrofisk mandibel. Det ble utført rekonstruksjon av kjevekammen med titannett og implantatinstallasjon. Behandlingsforløpet gikk over 14 måneder og total oppfølgingstid etter implantatinstallasjon er 12 måneder.
Atrofi av kjevekammen er en vanlig følge av tannekstraksjoner, og tilheling av ekstraksjonsalveolen vil føre til en remodellering av kjevekammen. Remodelleringen skjer i størst utstrekning i den horisontale dimensjonen og på bukkalsiden. Samtidig skjer det også en vertikal remodellering. Som en følge av tilhelingen etter tanntap får man en kjevekam som har reduserte vertikale og horisontale dimensjoner [1]. Fordi den største remodelleringen skjer bukkalt på kjevekammen, vil man få en smalere kjevekam som er klart mer palatinalt/lingualt plassert. Remodelleringen er størst de første 6 månedene etter tanntap, men fortsetter med redusert hastighet livet ut [2]. Remodelleringen av kjevekammen kan skape utfordringer når det er behov for å erstatte tapte tenner med implantatstøttet protetikk. Rekonstruksjon av tapt benvev kan utføres med ulike teknikker, blant annet bentransplantasjon fra ulike intra- eller ekstraorale donorsteder eller ved «styrt benregenerasjon», såkalt «guided bone regeneration» (GBR) [3][4].
Vertikal og horisontal rekonstruksjon av kjevekammen er en av de mest utfordrende problemstillingene i implantatstøttet oral rehabilitering. I underkjeven er det flere anatomiske forhold som spiller inn ved vurderingen av en eventuell rekonstruksjon. Noe av det som må vurderes er lokal anatomi med lokalisasjon av den inferior alveolare nerve- karstrengen, submandibulære fossa og forløpet av nervus lingualis og arteria lingualis. Tensjonsfri primær lukking er et absolutt kriterium for forutsigbare resultater, og som en følge av dette kan det i mange tilfeller være nødvendig å mobilisere bløtvevslapp ned til m.mylohyoideus [5].
Kasuistikk
En 52-årig kvinne ble henvist fra egen tannlege til Avdeling for oral kirurgi og oral medisin, IKO, UiO for ekstraksjon av tann 38 og vurdering av implantatbehandling i 3. kvadrant. Tenner 34-37 var tapt for flere år siden, og pasienten hadde derfor et sterkt ønske om å få erstattet disse. Hun hadde smerter fra tann 38 forenlig med pulpitt og hun ønsket tannen fjernet. Pasienten var engstelig for tannbehandling, og det var et ønske fra henvisende tannlege og pasienten selv, at hele behandlingen blir utført ved IKO, UiO.
I anamnesen fremkom det at hun hadde hatt flere sykehusinnleggelser tidligere i sammenheng med fødsler, benbrudd, brystreduksjon og hysterektomi. Pasienten var bærer av hemofili A, med faktor VIII-nivå omkring 50 %. Hun hadde opplevd noe økt blødning i forbindelse med fødsler og kirurgi tidligere.
Pasienten var allergisk mot pollen, røykte ikke og skulle unngå NSAIDs grunnet sin hemofili. Hennes aktuelle medisiner var østradiol (Progynova) (østrogensubstitutt hos postmenoposale kvinner) og Melatonin (sedativa for bruk ved insomnia) daglig og oksazepam (Sobril) (anxiolytikum til bruk ved angst, uro og søvnvansker) ved behov.
Hemofili A er en av de klassiske blødersykdommene [6], og disse pasientene skal i utgangspunktet behandles på Rikshospitalet, OUS. Avdeling for blodsykdommer, Rikshospitalet, OUS ble kontaktet for å avklare behandlingen rundt hennes hemofili A. Klarsignal ble gitt for at behandlingen kunne utføres utenfor sykehus, avdelingen forordnet skylling med tranexamsyre (hindrer fibrinolyse) 4-6 ganger daglig i 5 dager postoperativt, noe som hun måtte bruke etter oralkirurgiske inngrep.
Klinisk undersøkelse viste ingen regional lymfadenopati, og det var normale slimhinner, kjeveledd og tyggemuskulatur. Pasienten hadde noen kroner og rotfyllinger fra tidligere og god munnhygiene. I 2. kvadrant kunne man se lett ekstruderte molarer og i regio 34-36 var det smal kjevekam, som kunne palperes som en «knivsegg» (figur 1). Det var imidlertid god kjevekamshøyde og adekvat avstand fra kjevekamstopp til antagonist (ca 7 mm). Panoramarøntgen (OPG) og ConeBeam CT (CBCT) ble utført i samråd med kjeve- og ansiktsradiolog for å vurdere benforhold i venstre del av mandibula (figur 2).
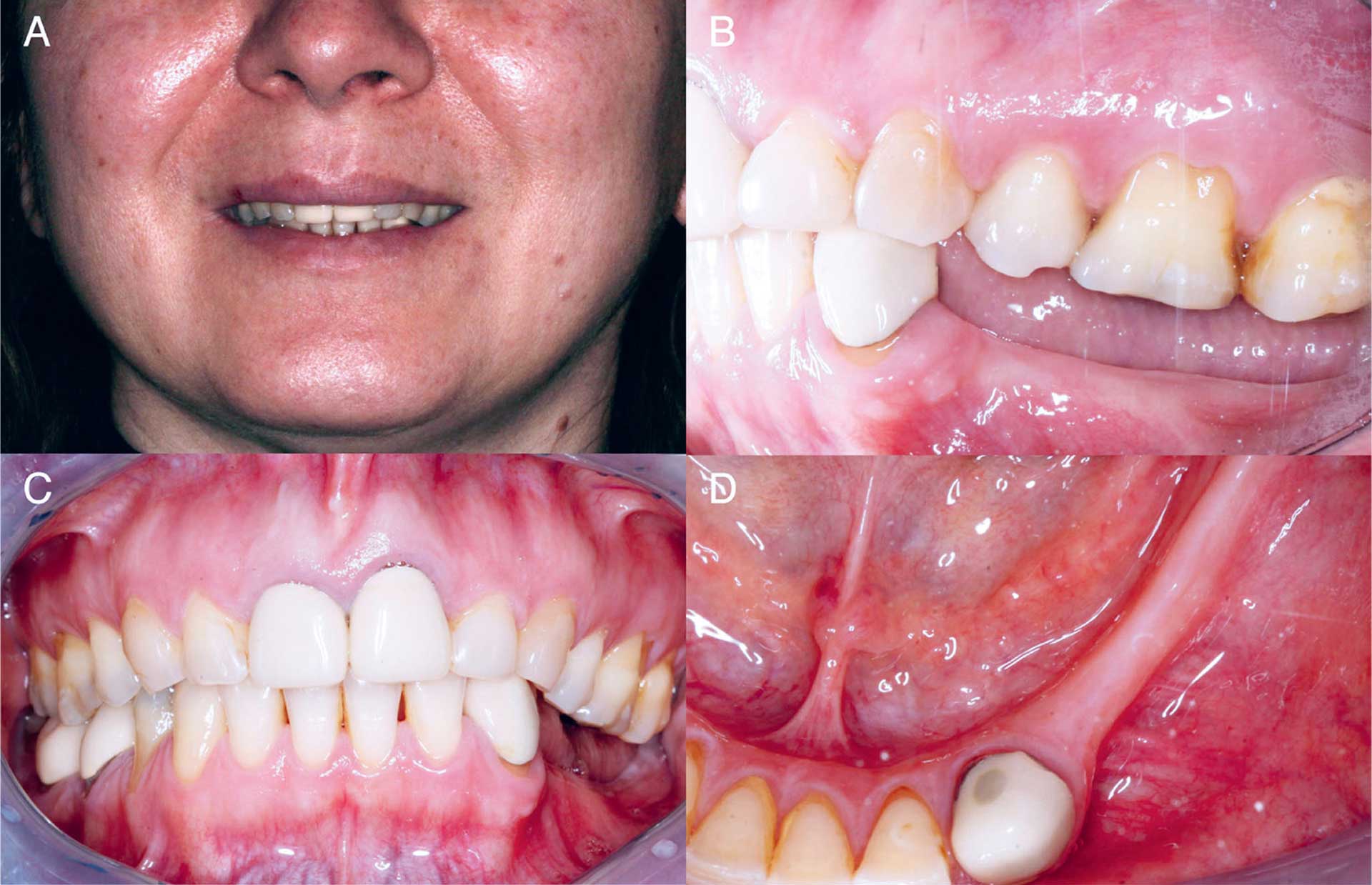
Figur 1, A–D. Preoperative kliniske foto etter ekstraksjon av tann 38. Smilebilde (A) med lite eksponering av aktuelt område. Intraoralt sidebilde viser lett redusert protetisk høyde grunnet elongering av overkjeve premolar og molar (B). Intraoralt front bilde med synlig bukkalt volumtap posteriort i 3. kvadrant (C) og okklusalbildet viser liten bukko-lingual kjevekamsbredde i regio 34-38 (D).
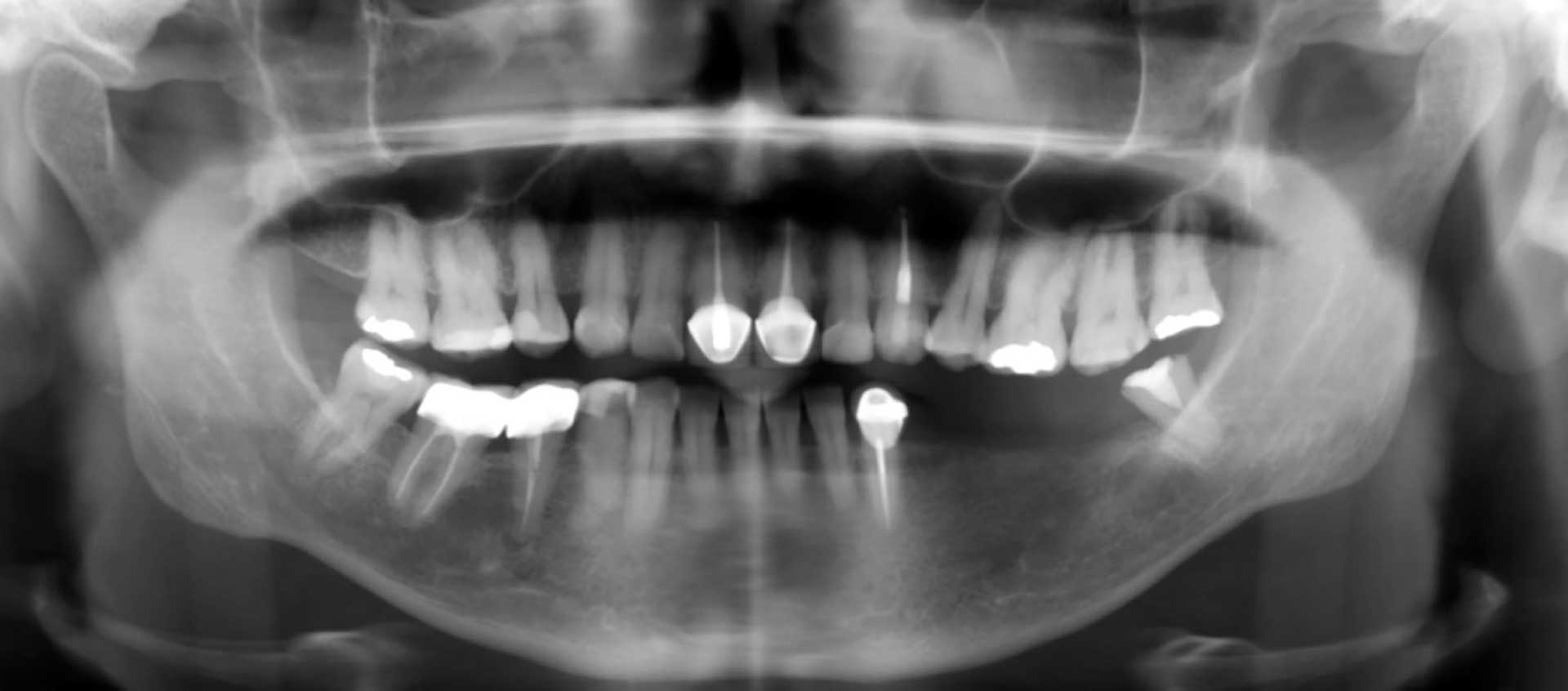
Figur 2. Panoramarøntgen av 52-årig kvinne før behandling med kjevekamsrekonstruksjon og implantater i venstre underkjeve.
CBCT av venstre mandibel i regio 34 og 35 viste en smal kjevekam med bredde 2,5 mm ved cristatopp og ca 5 mm midt i kjevekammen. Avstand til canalis mandibularis var 10 mm, med økende kjevekamsbredde posteriort regio 36 og 37 (figur 3). Det ble laget en protetisk behandlingsplan sammen med Avdeling for protetikk, IKO, UIO. Koblede implantatkroner for regio 34 og 35 ble planlagt. Det ble vurdert som nødvendig med rekonstruksjon av kjevekammen i forkant av implantatinstallasjonen. Ulike teknikker for rekonstruksjon ble diskutert, og det ble besluttet å bruke ReOss Yxoss CBR, et individuelt fremstilt titannett, fylt med en blanding av autologt ben og xenograft (OsteoBiol GTO), og 6 måneder tilhelingstid før implantatinstallasjon. Tann 38 var fjernet i forkant av rekonstruksjon grunnet pulpitt.
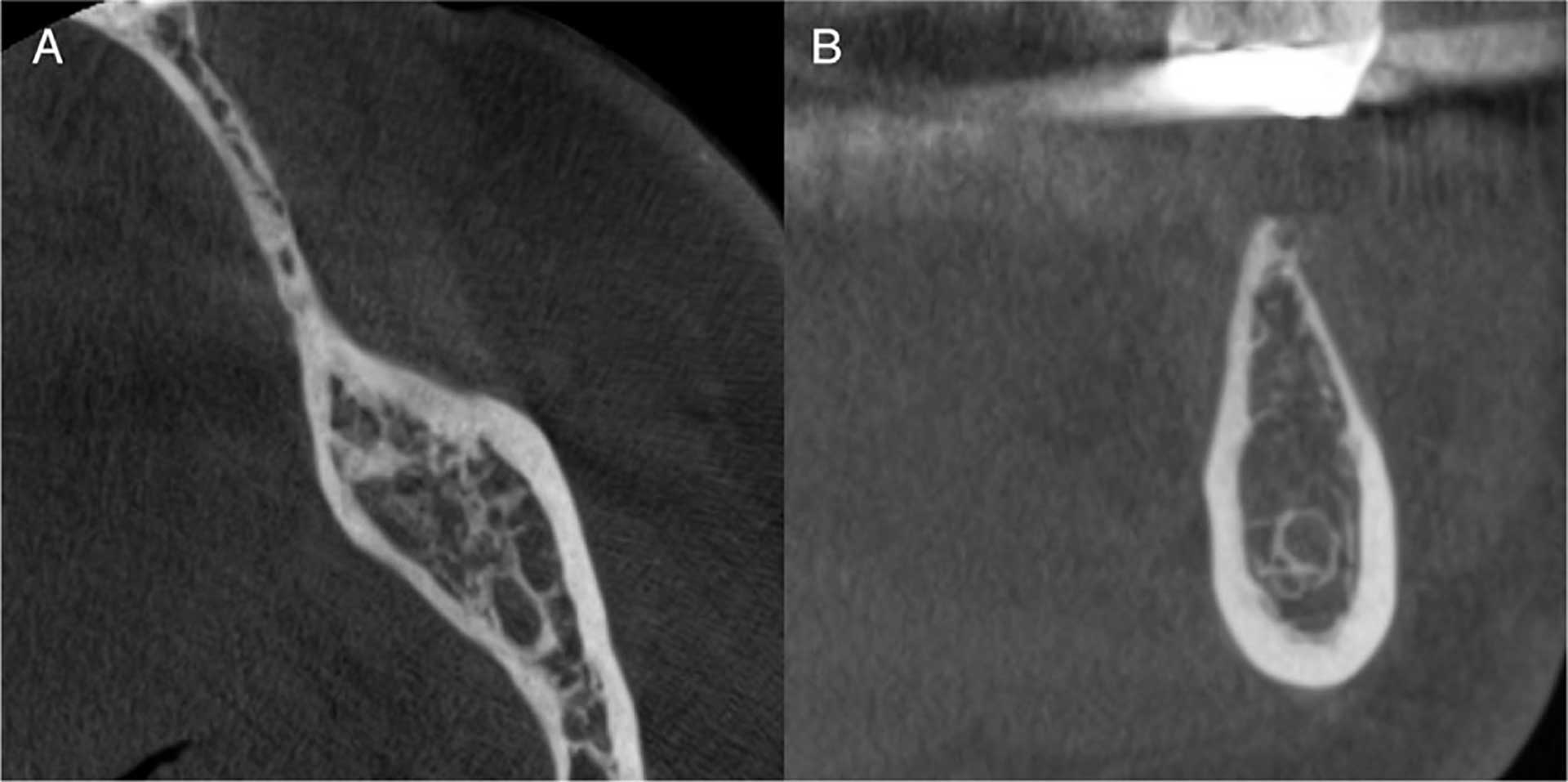
Figur 3, A–B. CBCT av tannløs regio34 til 37 der man planlegger kjevekamsrekonstruksjon. Bukko-lingual bredde målt til mellom 1,8 mm og 2,9 mm (A) på kjevekamstopp og 6 mm ved måling ca. 5 mm under kjevekamstopp (B).
Pasienten ble presentert for den aktuelle behandlingen, og alternativer, inkludert fordeler/ulemper, risiko og mulige komplikasjoner. Hun hadde et sterkt ønske om fast tannerstatning og samtykket til behandlingsplanen skissert over.
Inngrepet ble utført i lokal anestesi med peroral sedasjon (1 mg flunitrazepam) og infeksjonsprofylaxe med 2 g amoksicillin. Det ble lagt et bukkalt randsnitt med distalt hjelpesnitt fra tann 33 til ramus ascendens (figur 4). Elevasjon av mucoperiostlapp bukkalt og lingualt ble gjort med tanke på mobilisering av bløtvev for tensjonsfri lukking. Ben ble høstet lokal fra ramus ascendens med benskrape (Meta, Micross), og det autologe benet ble blandet med xenograft (Osteobiol, GTO), omtrent 30:70, og ble pakket i titannettet. Deretter ble nettet satt på en steril 3D-printet kjevekamsmodell. Hensikten var å komprimere graftmaterialet i titannettet før det ble fiksert mot kjevekammen (figur 4). Titannettet fikk en distinkt passiv, bevegelsesfri plassering fordi utformingen var nøyaktig. Titannettet ble så fiksert med to 1,36 mm x 5 mm monokortikale miniskruer (ReOss, FYxoss selftap). Kollagenmembran 5 x 25 mm (Geistlich, BioGide) ble lagt over titannettet, etterfulgt av tensjonsfri lukning i to nivåer. Det nedre nivået ble lukket med avbrutte horisontale madrassuturer (Vicryl 3-0, Ethicon), og det øvre nivået ble lukket med fortløpende sutur (Supramid 4-0, Braun). Postoperativt ble det foreskrevet fenoksymetylpenicillin (Apocillin) 1 g x 4 daglig i 5 dager og smertelindring med paracetamol (Paracet) 1g x4 daglig i 5 dager, samt paracetamol/kodein (Paralgin forte) til bruk ved behov. Pasienten fulgte postoperativt skylleregime med tranexamsyre i 5 dager, som avtalt med Avdeling for blodsykdommer; Rikshospitalet, OUS.
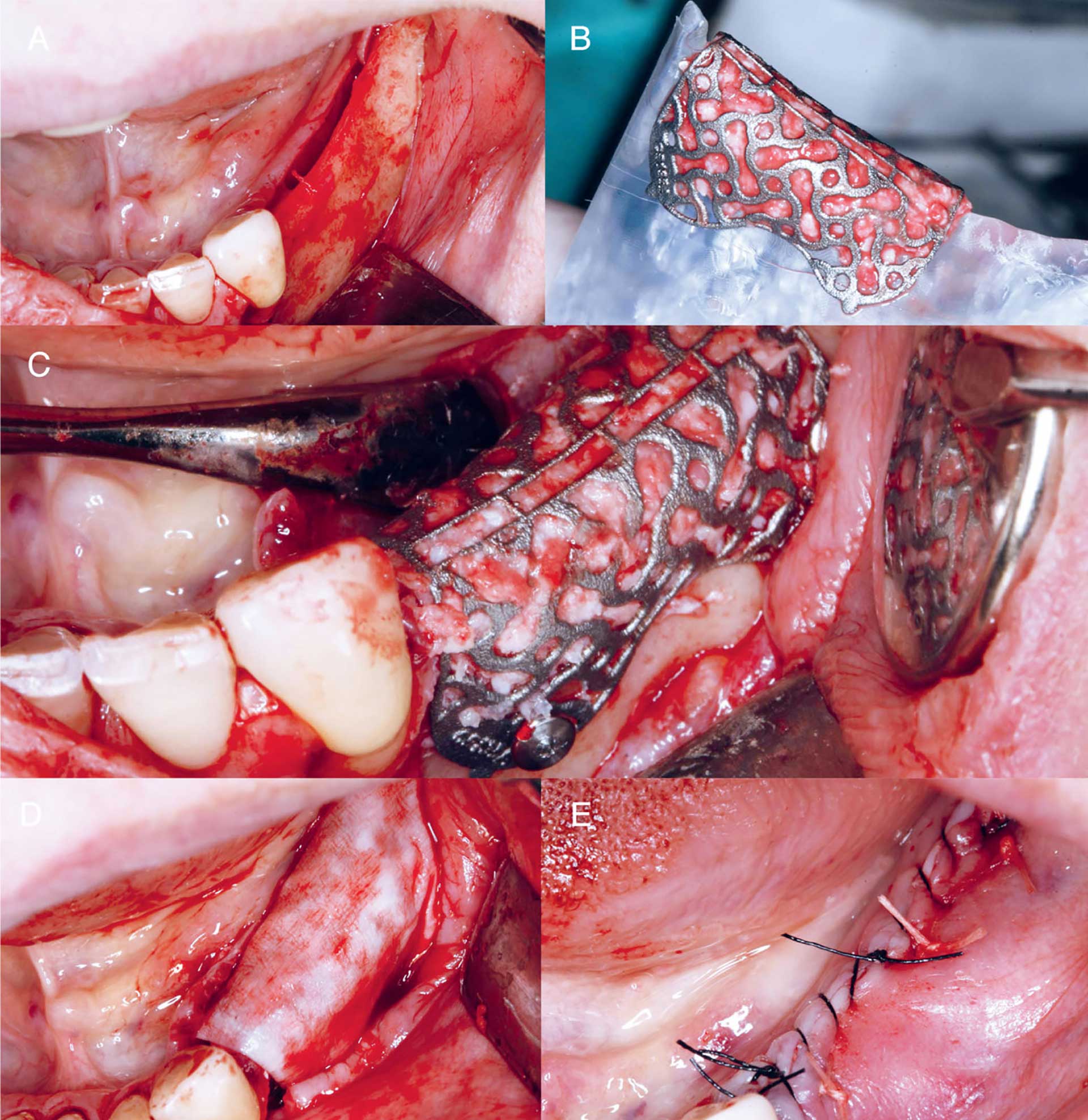
Figur 4, A–E. Klinisk foto ved operasjon november 2022. Kjevekamsforhold regio 34-48 etter elevering av slimhinnelapp (A) og innprøving av 3D-printet titan-nett på steril modell for komprimering av bengraft (B). Titannett plassert på kjevekam, fiksert med to mikroskruer (C) og deretter dekket med collagenmembran (Geistlich, BioGide) (D). Reposisjonert lapp og tensjonsfri lukking av incisjon (E).
Kontroll etter 14 dager viste delvis eksponert titannett, men rolige bløtvevsforhold og ingen infeksjonstegn. Og et ellers upåfallende postoperativt forløp. Kontrollen etter 5 uker (figur 5) viste uendrede forhold, og pasienten ble deretter kontrollert hver 4. uke fram til titannettet ble fjernet. Under denne perioden var det stabile forhold og ingen endring i eksponering av titannettet. Pasienten brukte klorheksidin 0,12 % (Flux Pro) munnskylling lokalt i hele denne perioden.
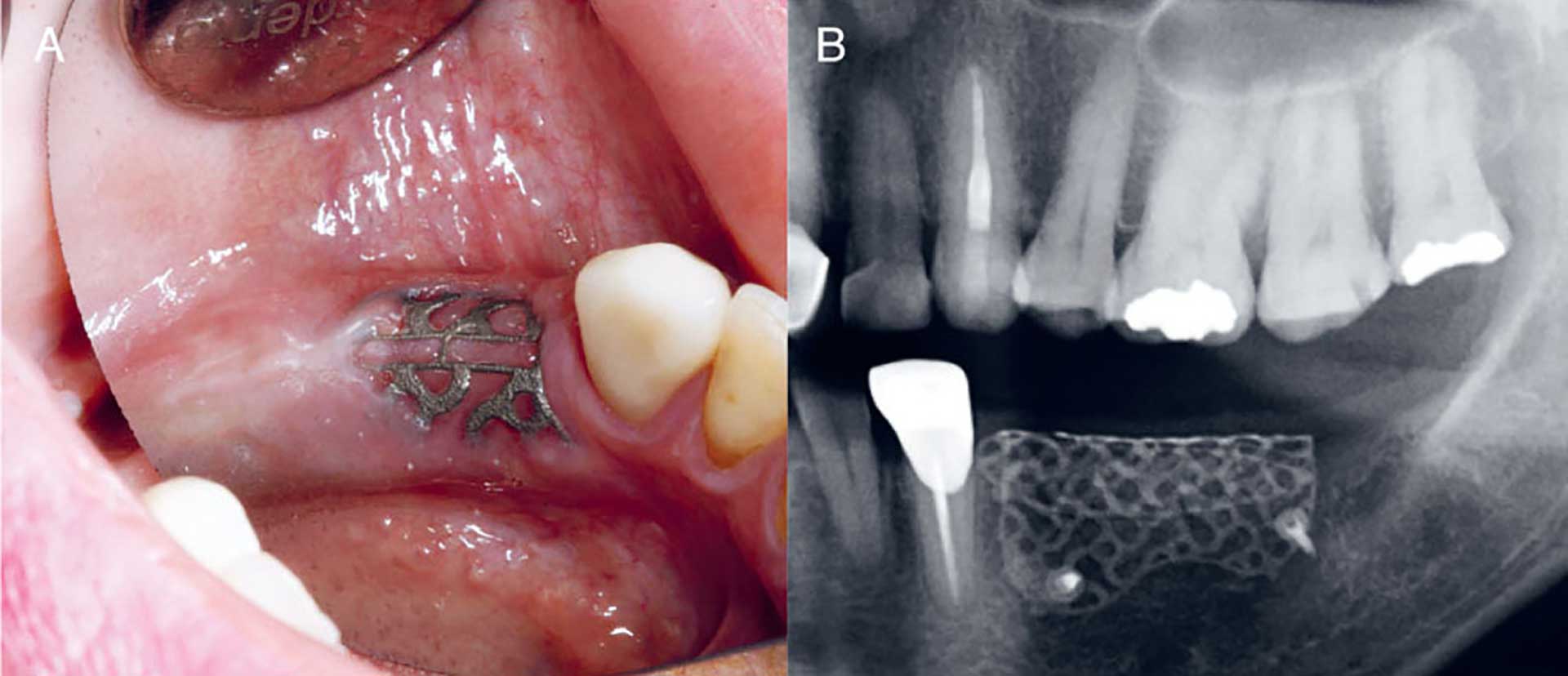
Figur 5, A–B. Klinisk foto 5 uker postoperativt og postoperativ panoramarøntgen viser eksponert titannett med slimhinnedekke under titan-nettet (A) og titan-nett festet med mikroskruer i venstre underkjeve (B).
Etter 6 måneders tilheling ble titannettet fjernet i lokalanestesi under peroral sedasjon og med infeksjonsprofylakse slik som beskrevet tidligere. Det ble gjort små lokale stabincisjoner over bukkale skruer, som ble fjernet ukomplisert. Videre ble det gjort subperiostal tunnelering fra stabincisjonene over titannett, både mesialt og distalt. Det ble lagt et cristasnitt over en ikke-eksponert del av titannettet, og dette ble løsnet og fjernet i deler. En mindre del av titannettet var godt osseointegrert, og det ble valgt å ikke fjerne dette for å redusere omfanget av inngrepet. Incisjoner ble lukket med resorberbare suturer. Postoperativ smertelindring og tranexamskylling var som tidligere.
I samråd med oral radiolog ble det planlagt nytt panoramarøntgen (figur 6) og CBCT (figur 7) før implantatinstallasjon. Røntgen viste godt integrert benerstatningsmateriale i regio 34–36. I regio 34 ble kjevekamsbredden målt til 5 mm ved cristatopp, og høyden til canalis mandibularis var 13 mm. I regio 35 måltes kjevekamsbredden 5 mm med 10 mm høyde til foramen mentale. På røntgenbildene kan man se noen rester av gjenværende titannett posteriort (figur 6).
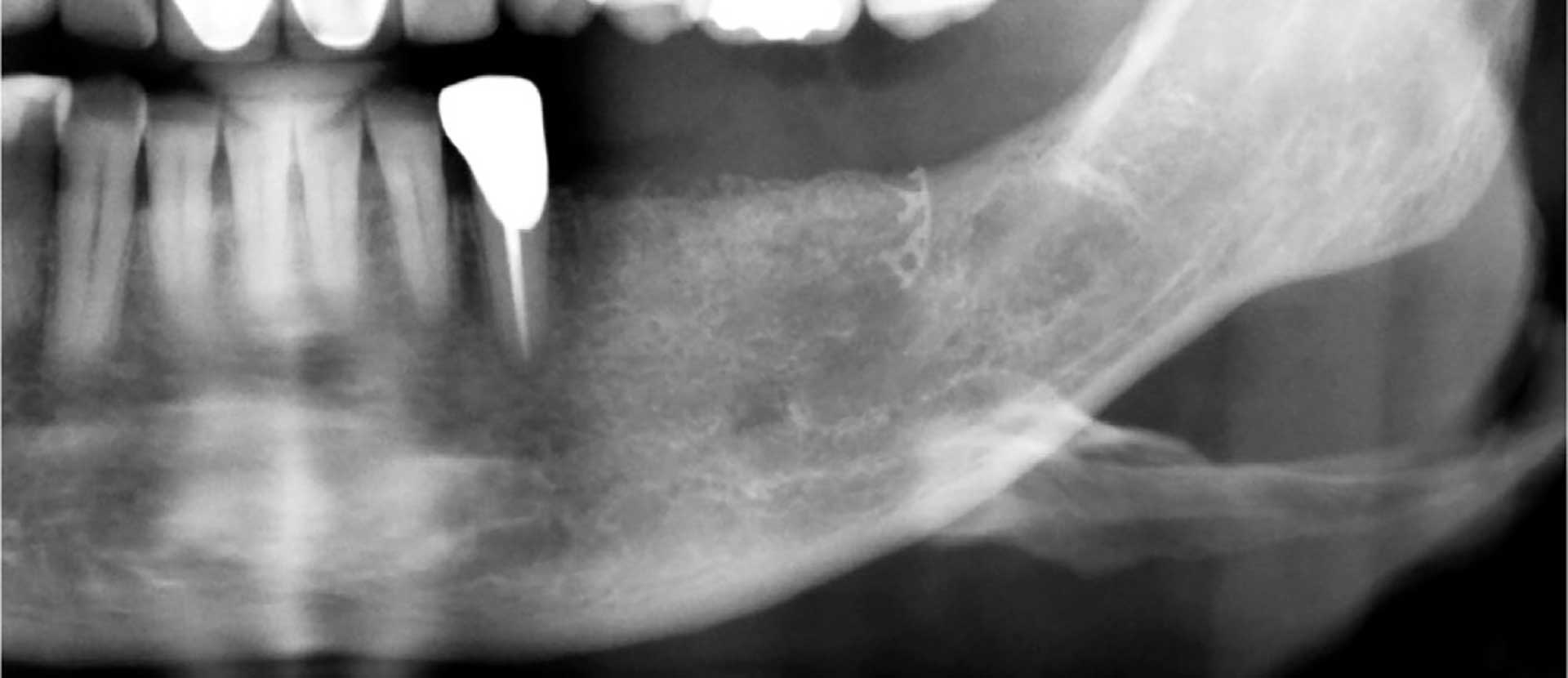
Figur 6. Panoramarøntgen fra mai 2023 etter andre operasjon med fjerning av titannett. Mindre del av titannettet er etterlatt distalt i området for kjevekamsrekonstruksjonen. Dette for å minimere kirurgisk tilgang ved fjerning av titan-nett, da dette var delvis dekket av benovervekst.
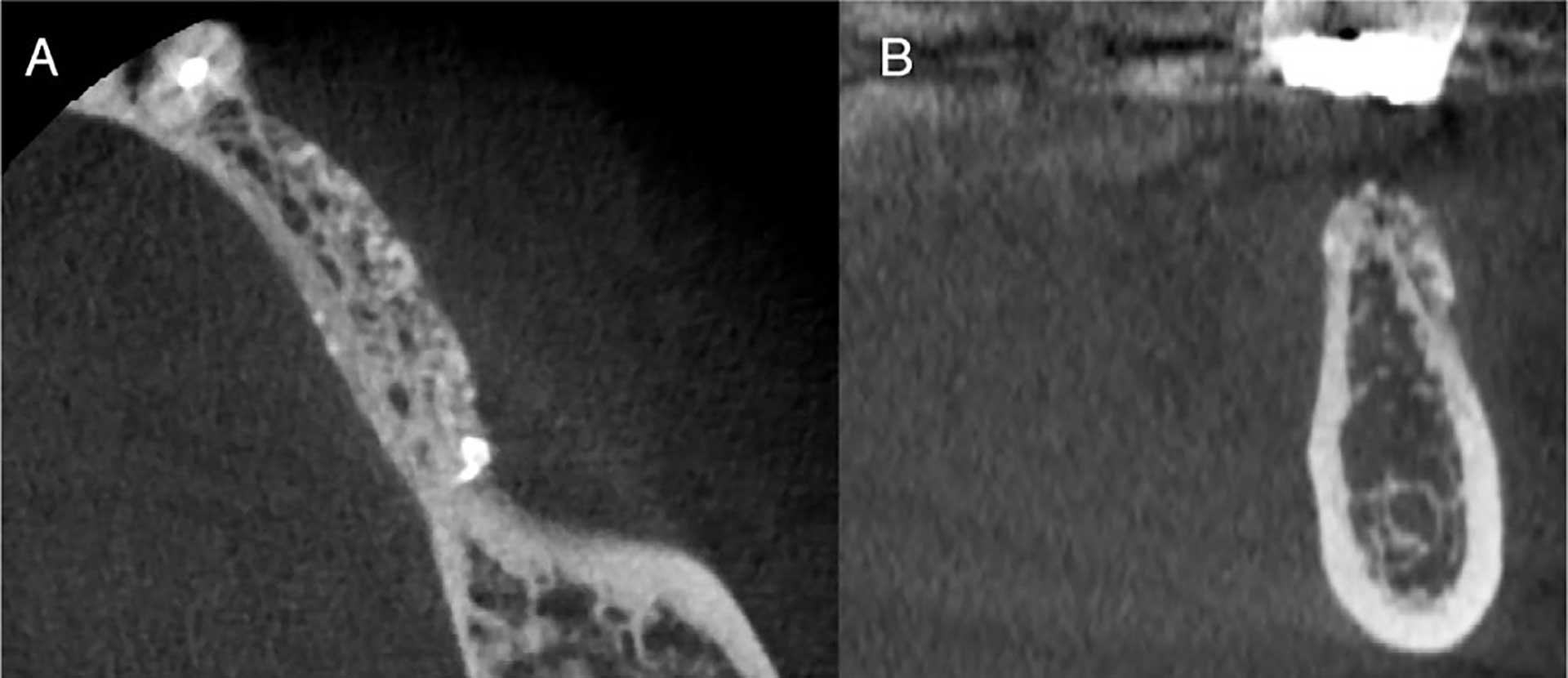
Figur 7, A–B. CBCT av rekonstruert kjevekam regio 34-36 i mai 2023 etter fjerning av titan-nett. Viser bukko-lingual kjevekamsbredde med mål fra 5,1 mm til 6,2 mm (A) og kjevekamshøyde på over 14 mm over canalis mandibularis (B).
Seks uker etter fjerning av titannettet ble det utført implantatinstallasjon i lokalanestesi under peroral sedasjon og med infeksjonsprofylakse slik som beskrevet tidligere. Etter kjevekamsincisjon og avløsning av mukoperiostlapp ble det preparert implantatseter etter Straumann BLT protokoll (figur 8). Det ble som planlagt installert to implantater, Straumann BLT 3,3 x 12 mm og 4,1 x10 mm, i henholdsvis regio 34 og 35. Det var tilfredsstillende primærstabilitet (35 Ncm) for en-stegs implantatprosedyre, og tilhelingsdistanser ble montert. Pasienten hadde på forhånd samtykket til at det i samme seanse ble tatt benbiopsi distalt for implantatsete 35 i den rekonstruert kjevekammen. Bendeffekten etter biopsien ble pakket med ben som var samlet under osteotomien for implantatsetene og såret ble lukket med avbrutte ikke-resorberbare suturer (Supramid, 4-0, Braun) Postoperativ smertelindring og tranexamskylling var som tidligere.
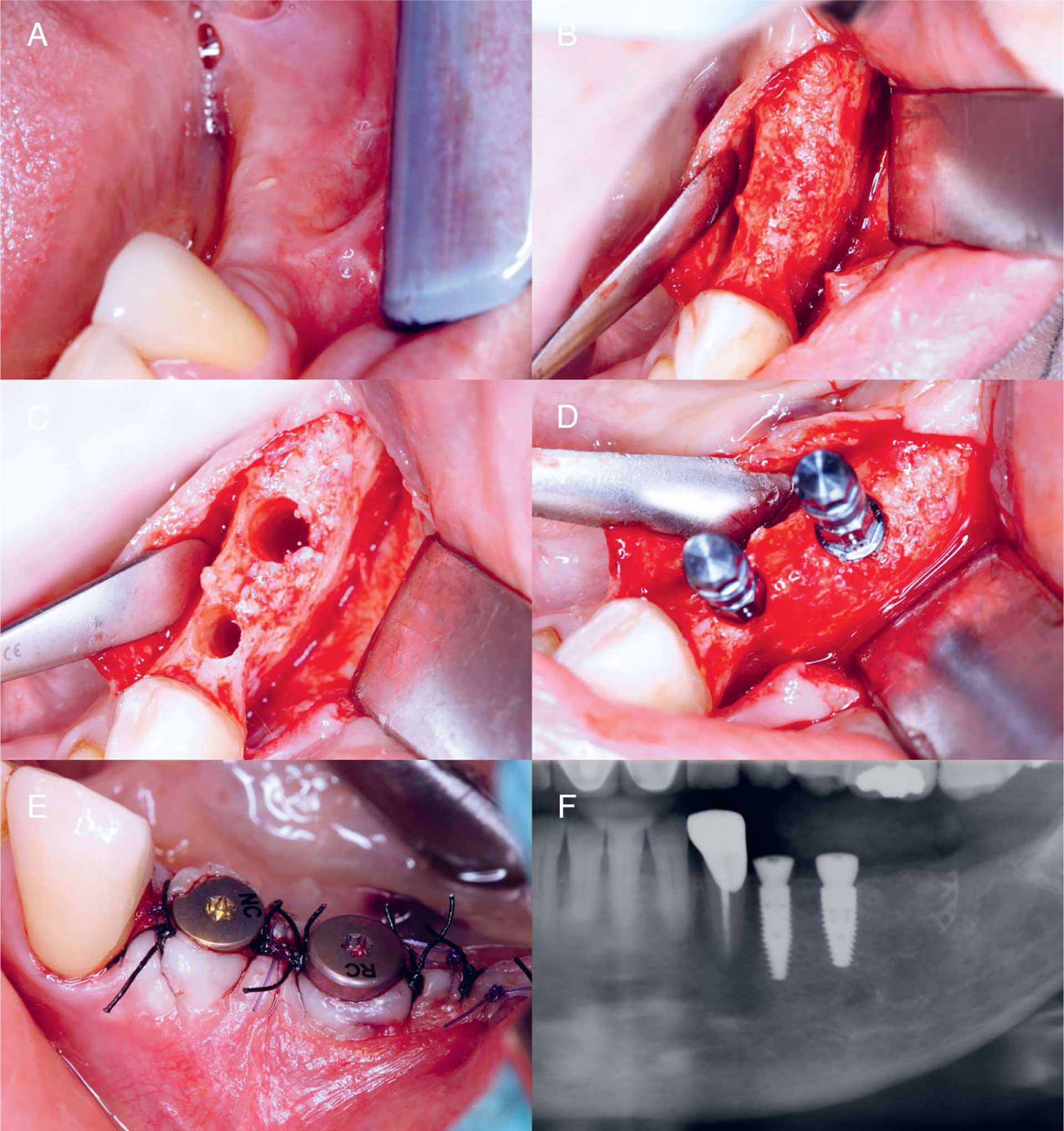
Figur 8, A–F. Klinisk foto og postoperativt panoramarøntgen fra implantatinstallasjon i mai 2023. Det er fine bløtvevsforhold i 3. kvadrant med tilstrekkelig festet gingiva (A). Etter elevering av lapp, ses en kjevekam med god bredde i regio 34, 35 (B) hvor det utføres osteotomi for installasjon av to Straumann implantater (C). Etter implantatinstallasjon (D) lukkes incisjonen rundt tilhelingsdistanser (E). Postoperativ panoramarøntgen viser implantater med god parallellitet og posisjon (F).
Etter 3 uker ble suturene fjernet, og pasienten ble overført til protetiker for videre behandling 3 måneder etter implantatinstallasjon (figur 9). Implantatprotetisk behandling ble utført av spesialistkandidat i protetikk, og den permanente broen ble montert i februar 2024.
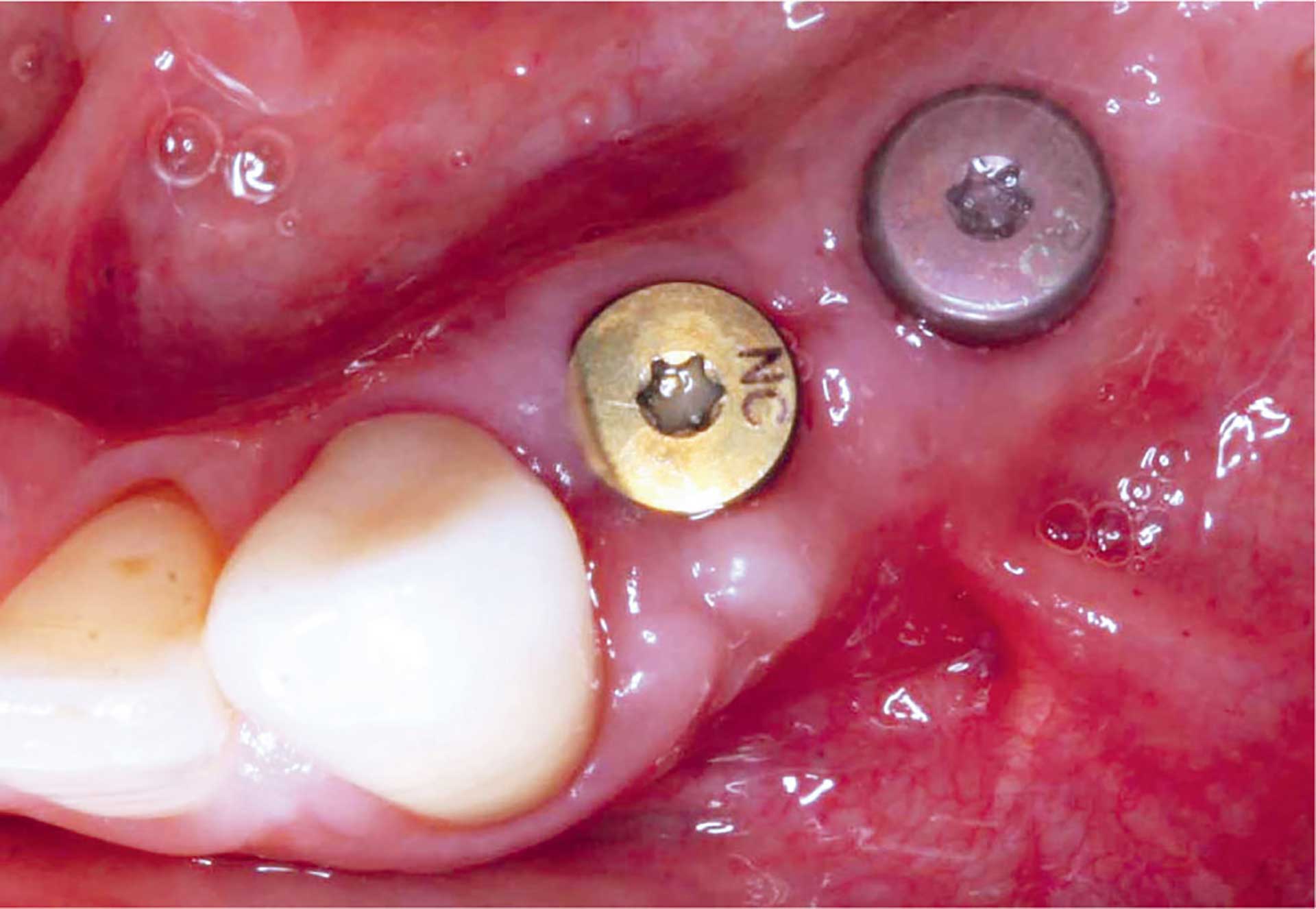
Figur 9. Klinisk foto 3 uker etter implantatinstallasjon regio 34 og 35 med fin bløtvevstilheling.
I mai 2024, 12 måneder etter implantatinstallasjon, var det tilfredsstillende kliniske og røntgenologiske forhold, og pasienten var fornøyd med resultatet av behandlingen (figur 10).
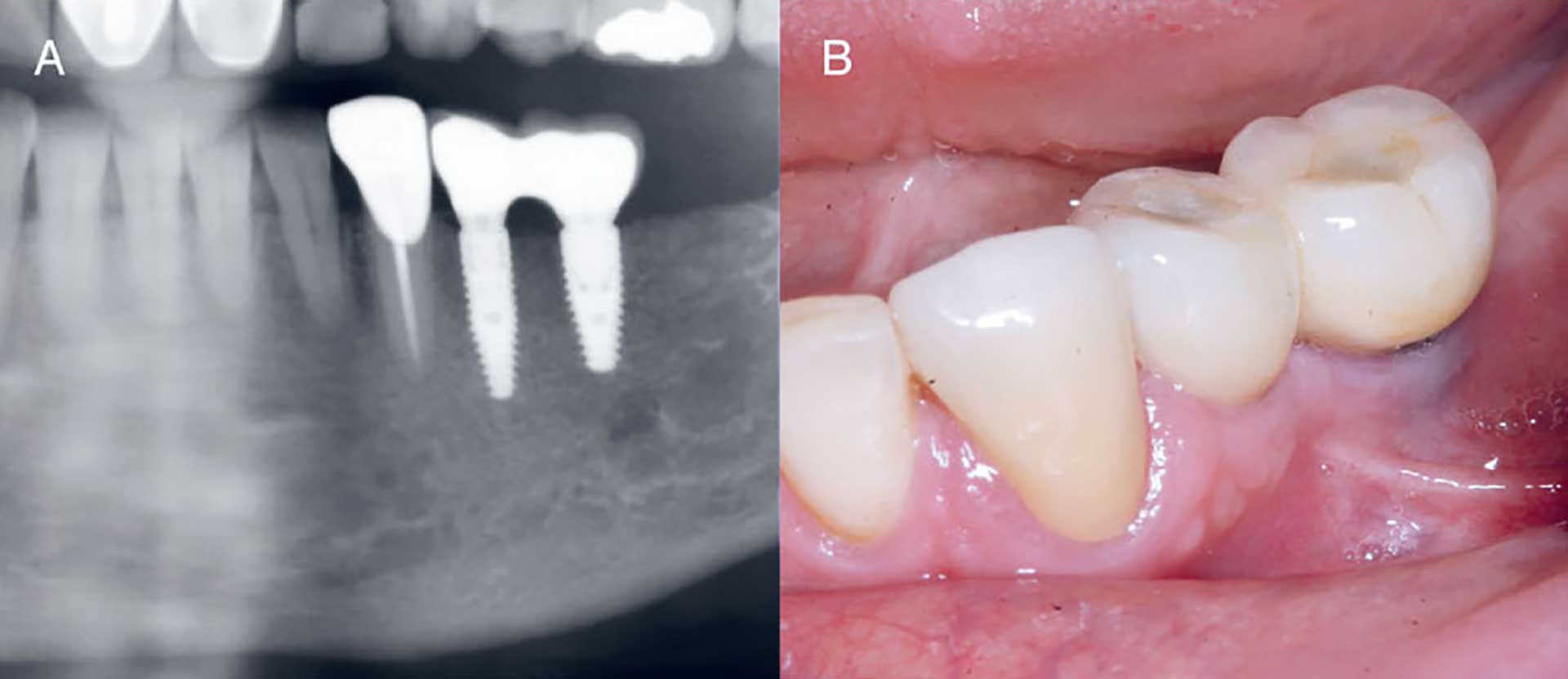
Figur 10, A–B. Panoramarøntgen tatt ved kontroll i mai 2024 viser fin tilheling ved implantater og stabile marginale benforhold (A). Klinisk foto fra mai 2024 viser implantatbro med over 2mm keratinisert gingiva bukkalt. Lett gjenskinn fra distanse ses i regio 35 (B).
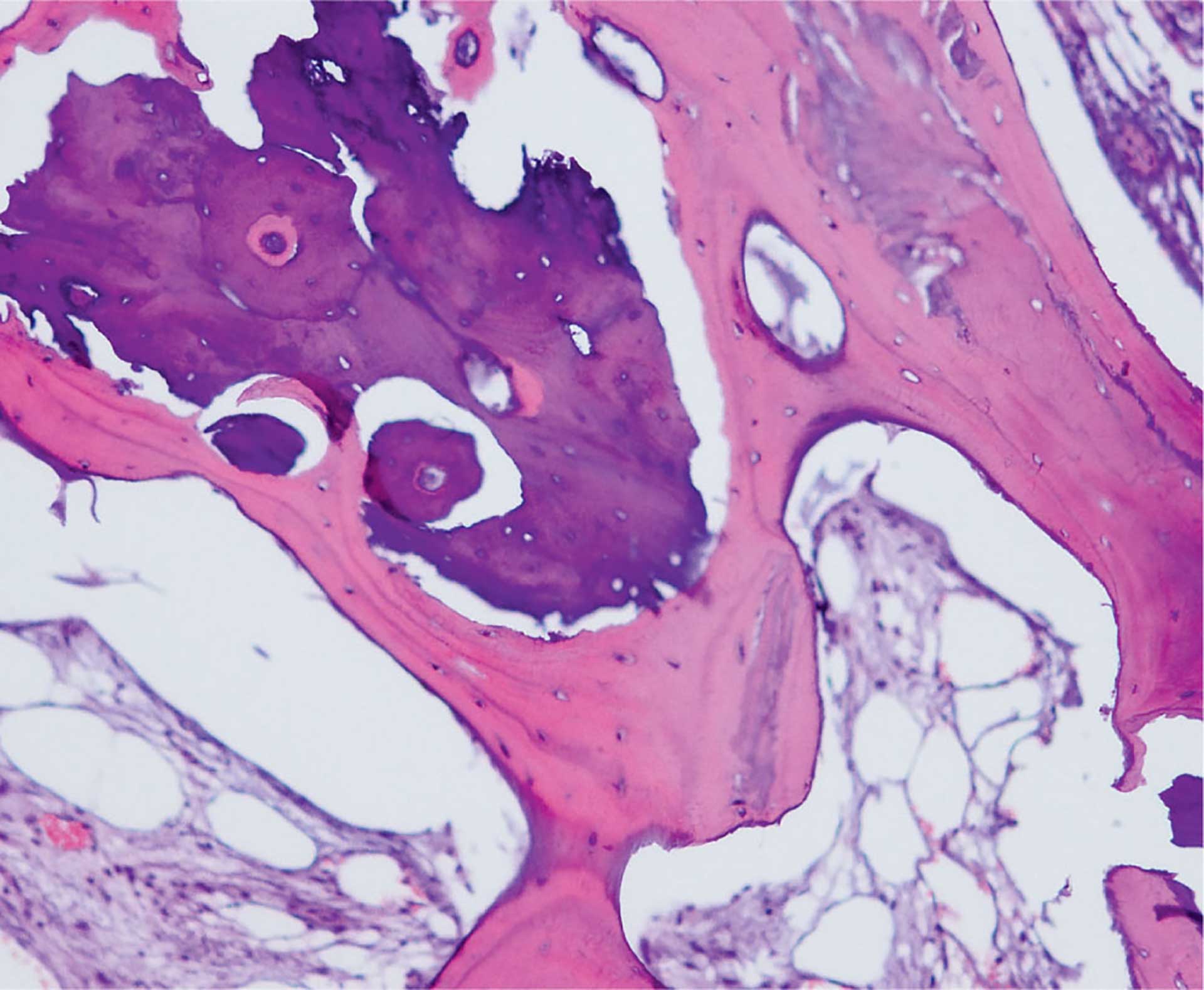
Figur 11. Histologisk snitt av benbiopsi. Det sees vitalt spongiøst ben (lyst rosa) med fibrøs marg og rester av benerstattningsmateriale (mørkere blått).
Benbiopsien som ble tatt ved implantatinstallasjonen viste vitalt spongiøst ben med fibrøs marg og rester av benerstatningsmateriale (figur 11). I de fleste lakuner ble det funnet lamellert spongiøst benvev med osteocytter, og i margrommene var det en fibrøs marg og enkelte fettceller. Det ble også funnet benerstatningsmateriale i form av større biter, som besto av kompakt blålig benvev med manglende osteocytter i lakuner.
Diskusjon
En av de viktigste forutsetningene for å oppnå en suksessfull osseointegrasjon av tannimplantater på kort og lang sikt, er at man har et tilstrekkelig benvolum i det aktuelle området. Både høyde og bredde på kjevekammen må være tilstrekkelig for å gi plass til et implantat med adekvat dimensjon i forhold til den planlagte overkonstruksjonen. Studier har vist at implantater uten tilstrekkelig ben i horisontalplanet har en økende grad av bløtvevskomplikasjoner og en redusert langtidsprognose med mulig tap av implantatet som resultat [3].
Materialer for benaugmentasjon deles inn i grupper basert på deres opprinnelse, autologt, allogent, xenogent eller alloplastisk. Autologt ben høstes fra pasienten selv, og er gullstandarden for benaugmentasjon. Autologe bentransplantater er de eneste som kan stimulere til bennydannelse, mens de andre materialene kun støtter nydannelse av ben. Ved høsting av ben intraoralt har ramus mandibula vist seg å være donorstedet med minst morbiditet. Ramus mandibula gir hovedsakelig mulighet til å høste kortikalt ben [4][7]. Allogene transplantater har opphav fra et annet individ av samme art, og brukes i liten grad i norsk odontologi. Xenogene materialer har opphav fra en annen art, f.eks. svin, eller fra andre naturlige kilder som koraller og alger [4][7]. Ved en-veggs defekter i kjeven er autologe benblokker ansett som gullstandard ved benaugmentasjon. Dette kan gi økt benvolum også utenfor eksisterende benkonvolutt. Intraoralt høstede benblokker har begrensninger i tilgjengelig benvolum, samt øker potensielt morbiditeten, og kan gi en forlenget operasjonstid. Bruk av CAD/CAM-fremstilt titannett er et alternativ til benblokk hvor operasjonstid og morbiditet samt behov for autologt høstet ben reduseres [5][8]. Det er flere alternativer til benblokker ved rekonstruksjon av kjevekam. Ulike former for styrt benregenerasjon, såkalt «Guided Bone Regeneration» (GBR) med bruk av autologt ben alene, xenogene materialer alene, eller en kombinasjon av disse, sammen med en type membran er alternativer til kjevekamsrekonstruksjon med benblokk. Et av disse alternativene er titanforsterkede polytetrafluorethylen membrane (PTFE) som brukes for å holde på plass, og stabilisere, graftet [9].
Hos den aktuelle pasienten ble det vurdert at bruk av hovedsakelig xenograft og noe lokalt høstet ben. Dette ga fordeler ved mindre risiko for postoperativ blødning, sammenliknet med mer omfattende osteotomi, som f.eks. ved uttak av en benblokk til transplantasjon. Valget av Osteobiol GTO fremfor andre xenogene materialer ble gjort siden dette materialet var ansett å ha en fordelaktig konsistens og klebrighet, både med tanke på tilblanding av autologt benspon og applikasjon/komprimering i titannettet. Ved avdelingen har man god erfaring med bruk av dette materialet ved tilsvarende prosedyrer.
Titannett er blitt brukt ved kjevekamsrekonstruksjon siden 1990-tallet. Teknikken har utviklet seg fra manuell tilpasning av nettet peroperativt, til preoperativt CAD/CAM-fremstilte titannett [6][10]. Bruk av CAD/CAM-fremstilte titannett har vist forutsigbare resultater ved benregenereringsprosedyrer (GBR) både i høyde og bredde. Men ulempen er at det er rapportert om sårruptur og eksponering av nett hos opp til 25 % av pasientene [7][11].
Generelt har eksponering av membraner i forbindelse med benrekonstruksjonsprosedyrer ført til tap av bentransplantat sammenlignet med ikke-eksponerte membraner. Når det gjelder titannett har flere forfattere vist at en eksponering ikke nødvendigvis fører til tap av hele bentransplantatet, og at man fortsatt vil kunne oppnå tilstrekkelig benvolum for implantatinstallasjon [8][12].
Selv om eksponering av titannett i tilhelingsperioden er en vanlig forekommende hendelse er det i litteraturen lite endring i tilnærmingen til dette problemet. Siden 1990-tallet er foreslått behandling hygieneinstruksjoner, skylling og/eller lokalbehandling med klorhexidin, og ved infeksjon, fjernelse av titannettet [6][7][10][11].
Behandlingen for denne aktuelle pasienten strakk seg over lang tid. Hovedårsaken til dette var forsinkelse i behandlingsoppstart som følge av Covid-19. Pasienten opplevde tilhelingsperiodene som uproblematiske, til og med perioden hvor nettet var eksponert. På grunn av pasientens tannbehandlingsangst opplevde hun operasjonene som en påkjenning, og i etterkant kan man stille seg spørsmålet om man kunne benyttet en teknikk med færre inngrep. På tross av at titannettet var delvis eksponert påvirket dette i liten grad sluttresultatet, og implantatinstallasjonen kunne gjennomføres som planlagt. Ved fjerning av titannettet anslo vi tap av benvolum som følge av eksponeringen til 1-2 mm, sammenlignet med potensiell breddeøkning ut fra preoperativ vurdering.
Titannettet var delvis dekket av ben, og fjerning av dette var tidkrevende. Deler av titannett posteriort i det rekonstruerte område ble ikke fjernet som følge av osseointegrasjon og at det ikke ville være i konflikt med fremtidig implantatposisjon. Fullstendig fjerning av hele titannettet ville medført unødvendig omfattende kirurgi. Produsenten av det aktuelle titannettet informerer om at deler av nettet kan etterlates intensjonelt, forutsatt at det er osseointegrert (figur 6). Biopsi fra det rekonstruerte området viste vitalt ben, noe som understøtter at prosedyren var vellykket i det beskrevne tilfellet.
Takk
Takk til Avdeling for kjeve- og ansiktsradiologi, Institutt for klinisk odontologi, Universitetet i Oslo (UiO), for billeddiagnostikk. Røntgenbeskrivelser ved Ulf Riis, spesialist i kjeve- og ansiktsradiologi og Avdeling for patologi, Oslo Universitetssykehus, Institutt for oral biologi, UiO, ved Professor Tore Solheim og førsteamanuensis Tine Søland for histologiske undersøkelser og bilder. Takk til tannlege og lege Jesper Rubin for hjelp med bearbeidelse av foto.
Samtykke
Skriftlig samtykke til publisering er innhentet fra pasienten.
Referanser
Van der Weijden F, Dell’Acqua F, Slot DE. Alveolar bone dimensional changes of post-extraction sockets in humans: a systematic review. J Clin Periodontol. 2009;36: 1048-58. doi: 10.1111/j.1600-051X.2009.01482.x. PMID: 19929956.
Jahangiri, L, Devlin, H, Ting, K, Nishimura, I. Current perspectives in residual ridge remodeling and its clinical implications: a review. J Prosthetic Dent. 1998;80: 224–237
Buser D. 30 years of guided bone regeneration in implant dentistry. 3nd ed. Chicago: Quintessence; 2022. p. 217-252.
Andersson L, Kahnberg KE, Pogrel MA. Oral and maxillofacial surgery. Chichester: Wiley-Blackwell; 2010. p. 357-365.
Urban IA, Monje A, Wang HL, Lozada J, Gerber G, Baksa G. Mandibular Regional Anatomical Landmarks and Clinical Implications for Ridge Augmentation. Int J Periodontics Restorative Dent. 2017; 37(3): 347-353. doi: 10.11607/prd.3199. PMID: 28402345.
Dahlström U, Kechagias S, Stenke L. Internmedicin. 6. utg. Stockholm: Liber; 2018. p. 478-480.
S. Jensen. Grafting Materials for Bone Augmentation Procedures: Material Characteristics and Properties. Forum Implantology. 2021;17: doi: 10.3290/iti.fi.45629
Khül S, Bornstein MM, Buser D. An Update on Horizontal Bone Augmentation Procedures. Forum Implantology. 2021;17: doi: 10.3290/iti.fi.45633
Urban IA, Monje A, Lozada J, Wang HL. Principles for Vertical Ridge Augmentation in the Atrophic Posterior Mandible: A Technical Review. Int J Periodontics Restorative Dent. 2017; 37:639-645. doi: 10.11607/prd.3200. PMID: 28817126.
Cunha G, Carvalho PHA, Quirino LC, Torres LHS, Filho VAP, Gabrielli MFR & et al. Titanium Mesh Exposure After Bone Grafting: Treatment Approaches-A Systematic Review. Craniomaxillofac Trauma Reconstr. 2022; 15: 397-405. doi: 10.1177/19433875211046114. PMID: 36387308.
Hartmann A, Seiler M. Minimizing risk of customized titanium mesh exposures - a retrospective analysis. BMC Oral Health. 2020;20: 36. doi: 10.1186/s12903-020-1023-y. PMID: 32013940.
Pikos MA, Miron RJ. Bone augmentation in implant dentistry: a step-by-step guide to predictable alveolar ridge and sinus grafting. Berlin: Quintessence Publishing; 2019. p.102
English summary
Reconstruction of mandibular ridge atrophy with titanium mesh
Nor Tannlegeforen Tid. 2025; 135: 212-9.
Reduced bone volume is a common issue that must be considered when evaluating implant treatment. The reconstruction of jawbone atrophy with 3D-printed titanium mesh is an advancement in previously used techniques for jawbone reconstruction. A 52-year-old woman was referred to the Department of Oral Surgery and Oral Medicine, Institute of Clinical Dentistry (IKO), University of Oslo (UiO) to seek implant treatment in the posterior atrophic mandible. Reconstruction of the jawbone with titanium mesh and implant installation was performed. The treatment course lasted 14 months, with a total follow-up period of 12 months after implant installation.
Korresponderende forfatter: Dag Petter Nilsen Tingvoll, Avdeling for oral kirurgi og oral medisin, Det odontologiske fakultet, Universitetet i Oslo, Pb. 1109, Blindern, 0317 Oslo. E-post: dptingvo@odont.uio.no
Akseptert for publisering 12.12.2024. Artikkelen er fagfellevurdert.
Artikkelen siteres som:
Tingvoll DPN, Øyri H, Bjørnland T. Kasustikk. Rekonstruksjon av kjevekam i mandibula med titannett. Nor Tannlegeforen Tid. 2025; 135: 212-9.
